Insuficiência adrenal secundária: tudo que você precisa saber
Fala, galera! No artigo de hoje, vamos tentar simplificar para você os aspectos relacionados à insuficiência adrenal secundária. Pode ser que você tenha dúvida em como diagnosticá-la e conduzi-la no pronto-socorro, mas no final desse artigo, certamente você terá uma segurança maior. Bora lá?

Panorama geral da doença
Para entender melhor, é preciso saber que a insuficiência adrenal é dividida, de acordo com a topografia de sua causa. Ao recordarmos da anatomia e fisiologia, observamos que o eixo se divide em 3 compartimentos, nos quais topografamos as alterações e, portanto, classificamos em a insuficiência adrenal em:
- primária (adrenal);
- secundária (hipófise);
- terciária (hipotálamo).
A forma mais comum é a secundária e é um distúrbio caracterizado por deficiência de ACTH. A insuficiência adrenal secundária (IAS) deve-se a uma alteração a nível hipofisário, tendo como desfecho a redução dos níveis de glicocorticoides e andrógenos adrenais.
A causa mais comum da IAS é a suspensão abrupta do uso de corticosteróides. Outras causas se devem ao acometimento direto da hipófise (tumores, cirurgias, apoplexia, doenças granulomatosas, trauma, metástases, síndrome de Sheehan).
Antes de darmos continuidade ao assunto, no e-book Manual da gasometria arterial: distúrbios ácido-básicos, falamos tudo sobre como interpretar uma gasometria arterial com rapidez e segurança, inclusive sobre como raciocinar a partir das principais causas de distúrbios ácido-básicos vistas ao longo dos seus estudos. Faz já o download dele clicando AQUI e comece a se aprimorar.
E se você quer aprender a interpretar qualquer gasometria de forma descomplicada, não deixe de conhecer nosso curso de Gasometria. Por lá, você vai ter acesso a aulas que vão te ensinar desde os temas mais básicos até os mais complexos, além de flashcards, apostilas completas, questões para treinamento e discussões de casos clínicos.
E temos um bônus: um módulo dedicado à gasometria nas provas de residência médica, onde você vai descobrir como esse tema é cobrado nas principais instituições de São Paulo. Está esperando o que? Inscreva-se agora e torne-se um especialista no assunto!
Agora, vamos lá!
Fisiopatologia do eixo hormonal
Sabemos que a fisiopatologia em geral envolve conceitos complexos, mas para entender a IAS podemos ir direto ao ponto sem enrolação.
Primeiro, temos que lembrar que o córtex adrenal produz três classes de hormônios corticosteroides: glicocorticoides, mineralocorticoides e os precursores androgênicos adrenais.
Segundo, temos que lembrar que toda glândula no nosso organismo precisa de hormônios reguladores e contrarreguladores, o que não é diferente para a nossa hipófise. A liberação hipotalâmica do hormônio liberador de corticotrofina (CRH) ocorre em resposta ao estresse, e estimula a produção de ACTH.
O ACTH, por sua vez, é liberado pelas células corticotróficas da adeno-hipófise e é o regulador central da síntese de cortisol. O ACTH, ainda, possui efeitos adicionais de curto prazo sobre a síntese de mineralocorticoides e de androgênios suprarrenais. A liberação de CRH e ACTH ocorre de modo pulsátil, seguindo um ritmo circadiano sob o controle hipotalâmico.
Após o eixo chegar à sua via final de estímulo e ocorrer a produção do cortisol pelas adrenais, há um feedback negativo na liberação hipofisária de ACTH.
Para facilitar ainda mais na nossa compreensão da IAS, lembramos que ocorre apenas deficiência de glicocorticóides e androgênios. Não há deficiência na produção de mineralocorticóides, pois a própria glândula suprarrenal está intacta e, portanto, passível de responder à regulação pelo sistema renina-angiotensina-aldosterona.

Sinais e sintomas de insuficiência adrenal secundária
Pronto, depois de conseguirmos reter o básico necessário da fisiopatologia, vamos ao que interessa: identificar as possíveis manifestações de um paciente com IAS. A identificação se baseia em duas principais manifestações: deficiência de glicocorticóides e deficiência de androgênios.
Os sintomas de insuficiência adrenal secundários, originados da deficiência de glicocorticóides se manifesta com:
- fadiga;
- astenia;
- perda de peso;
- anorexia mialgia;
- artralgia;
- febre;
- anemia normocrômica;
- linfocitose;
- eosinofilia;
- nível de TSH ligeiramente elevado;
- hipoglicemia;
- pressão arterial baixa;
- hipotensão postural;
- hiponatremia.
Já os sintomas de insuficiência adrenal secundária originados da deficiência de androgênios se manifesta (principalmente em mulheres) com:
- astenia;
- pele seca e pruriginosa;
- perda da libido;
- perda dos pelos axilares e púbicos.
Há outras manifestações menos comuns como:
- taquicardia;
- hipotensão;
- náuseas e vômitos com rápida evolução para choque hipovolêmico (muitas vezes refratário à reposição volêmica);
- dor abdominal;
- pele pálida (cor de alabastro).
Além das manifestações, não podemos deixar de fazer uma boa anamnese, como todo paciente merece. Com isso, devemos lembrar de analisar o histórico do paciente, perguntando sobre a suspensão abrupta recente do uso de corticosteróides.
Outras manifestações podem direcionar para a possível etiologia: comprometimento de outros eixos endócrinos (tireóide, gônadas, GH, prolactina) ou comprometimento visual com hemianopsia bitemporal causada por compressão quiasmática.
Diagnóstico
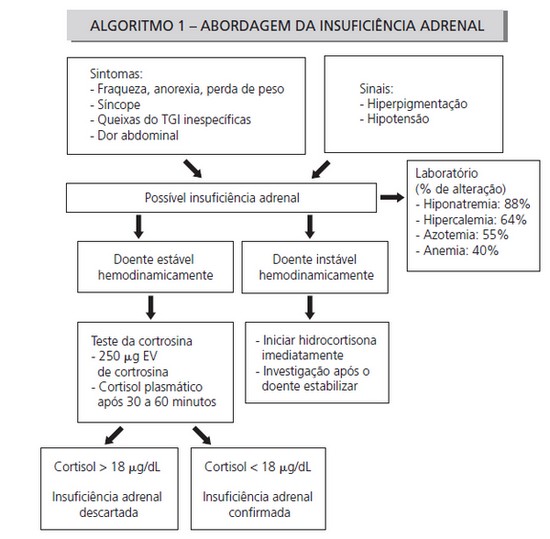
Após identificarmos o quadro clínico e suspeitar da IAS (a parte mais difícil, diga-se de passagem), devemos proceder para o fluxograma diagnóstico e enfim, abordarmos a causa desse acometimento.
Deve-se dosar o nível de cortisol plasmático. Valores de cortisol < 15 mg/dL identificam melhor os pacientes com benefício de reposição de glicocorticoide; valores > 34 mg/dL tornam o diagnóstico improvável. Um consenso recente sugere ponto de corte de 20 mg/dL.
O teste da cortrosina com 250 mg deve ser realizado se cortisol entre 15 e 34 mg/dL. Observa-se nesse teste o aumento do cortisol, sendo interpretados como pacientes com insuficiência adrenal relativa se incremento < 9 mg/dL. Valores > 9 mg/dL descartam o diagnóstico.
Tratamento da insuficiência adrenal secundária
Finalmente, vamos ao tratamento, que vem para fechar com chave de ouro nosso raciocínio. Porém, como nem tudo são flores, em alguns casos o diagnóstico pode não ser de certeza. Nesse caso, deve-se colher cortisol plasmático e iniciar a reposição de glicocorticóides.
A reposição de glicocorticóides no paciente com IAS é iniciada com Hidrocortisona 100 mg IV, seguida de 50 a 100 mg IV de 6/6 horas. Após 48 a 72 horas, a dose de glicocorticóide poderá ser diminuída, caso o paciente tenha boa evolução e o fator precipitante tenha sido tratado.
Nos pacientes hipotensos, deve-se realizar reposição volêmica agressiva com Soro Fisiológico 0,9%.
É frequente observarmos hipoglicemia e, portanto, devemos repor glicose na solução de reposição conforme o resultado de exames laboratoriais. Além disso, sem ficar galinhando, devemos sempre buscar a correção do fator precipitante.
Por fim, como forma de prevenção da IAS em pacientes usuários crônicos de corticóides ou com conhecida insuficiência adrenal, as doses de glicocorticoides devem ser aumentadas em 2-3x quando houver uma grave intercorrência (infecção, trauma, cirurgias).
É isso!
UFA! Compreendeu como identificar e tratar a insuficiência adrenal secundária? Agora você pode respirar aliviado quando se deparar com um caso desses. Bom, agora que você está mais informado, temos uma dica pra você. Confira mais conteúdos de Medicina de Emergência na Academia Medway. Por lá disponibilizamos diversos e-books e minicursos completamente gratuitos! Por exemplo, o nosso e-book ECG Sem Mistérios ou o nosso minicurso Semana da Emergência são ótimas opções pra você estar preparado para qualquer plantão no país.
Caso você queira estar completamente preparado para lidar com a Sala de Emergência, temos uma outra dica que pode te interessar. No nosso curso PSMedway, através de aulas teóricas, interativas e simulações realísticas, ensinamos como conduzir as patologias mais graves dentro do departamento de emergência! É isso, galera.
Pra cima!
*Colaborou: Pedro Paulo Clark de Oliveira, aluno da PUC-GO

João Vitor
Cofundador da Medway, formado pela Universidade Federal do Espírito Santo (UFES) e com Residência Clínica Médica pelo Hospital das Clínicas da Faculdade de Medicina da USP (HC-FMUSP) e Administração em Saúde pelo Hospital Israelita Albert Einstein (HIAE). Siga no Instagram: @joaodamedway





