Icterícia neonatal: entenda o “amarelão” do recém-nascido
Fala, pessoal! Agora vamos discutir um assunto que vocês, com certeza, sabem muito! Acredito que já ouviram sobre o recém-nascido amarelinho/amarelão, inclusive já devem ter visto alguns. A icterícia neonatal é uma das manifestações mais comuns nos RNs!
O que é icterícia?
A responsável por essa coloração amarelada na pele e conjuntiva é a bilirrubina. Guarde bem esta definição: a icterícia neonatal ocorre quando a concentração sérica de bilirrubina indireta (BI) é maior que 1,5 mg/dL ou quando a concentração sérica de bilirrubina direta (BD) é maior que 1,5 mg/dL, desde que esta represente mais do que 10% do valor de bilirrubina total (BT). Para percebermos o ‘’amarelinho’’ no exame físico, a BT deverá estar igual ou maior a 5 mg/dl.
Raramente será preciso tratar essa condição, porém uma minoria de RNs precisará de intervenção terapêutica por conta do risco de desenvolvimento de Encefalopatia por Hiperbilirrubinemia.
Como surge a icterícia neonatal?
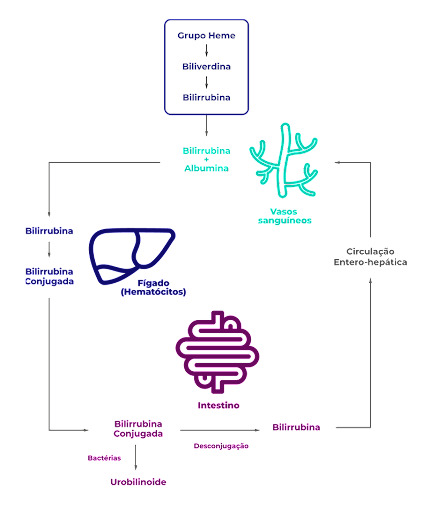
Bora relembrar o metabolismo da bilirrubina, galera! É importante ter em mente que a bilirrubina sérica é proveniente da destruição das hemácias, evento comum nos recém-nascidos. Mas, como assim? O RN apresenta, proporcionalmente, uma quantidade maior de hemácias circulantes. Além disso, suas hemácias têm um tempo de vida média menor do que as hemácias adultas, cerca de 70-90 dias apenas.
Assim, essa maior degradação das hemácias fetais no sistema retículo endotelial leva a uma produção de bilirrubina que é de 2 a 3 vezes maior do que no adulto! A bilirrubina, então, será transportada ligada à albumina através da corrente sanguínea até o fígado, onde ela deve ser conjugada e, posteriormente, excretada nas fezes.
Entretanto, o aumento de bilirrubina causa uma sobrecarga dos hepatócitos que no RN apresentam, intrinsecamente, uma menor capacidade de captação, conjugação e excreção da substância.
Uma vez no intestino, a bilirrubina pode ser desconjugada e, assim, reabsorvida através da circulação entero-hepática ou, então, degradada por bactérias e eliminada nas fezes.
Todos esses fatores juntos contribuem para o acúmulo de bilirrubina sérica no RN, que se manifesta clinicamente como icterícia!
Avaliação clínica da icterícia neonatal: como fazer
A principal manifestação clínica da icterícia neonatal é a coloração amarelada da pele e mucosas do RN. A depender da porção do corpo em que está ictérica, podemos classificá-la em zonas, chamadas de zonas de Kramer:
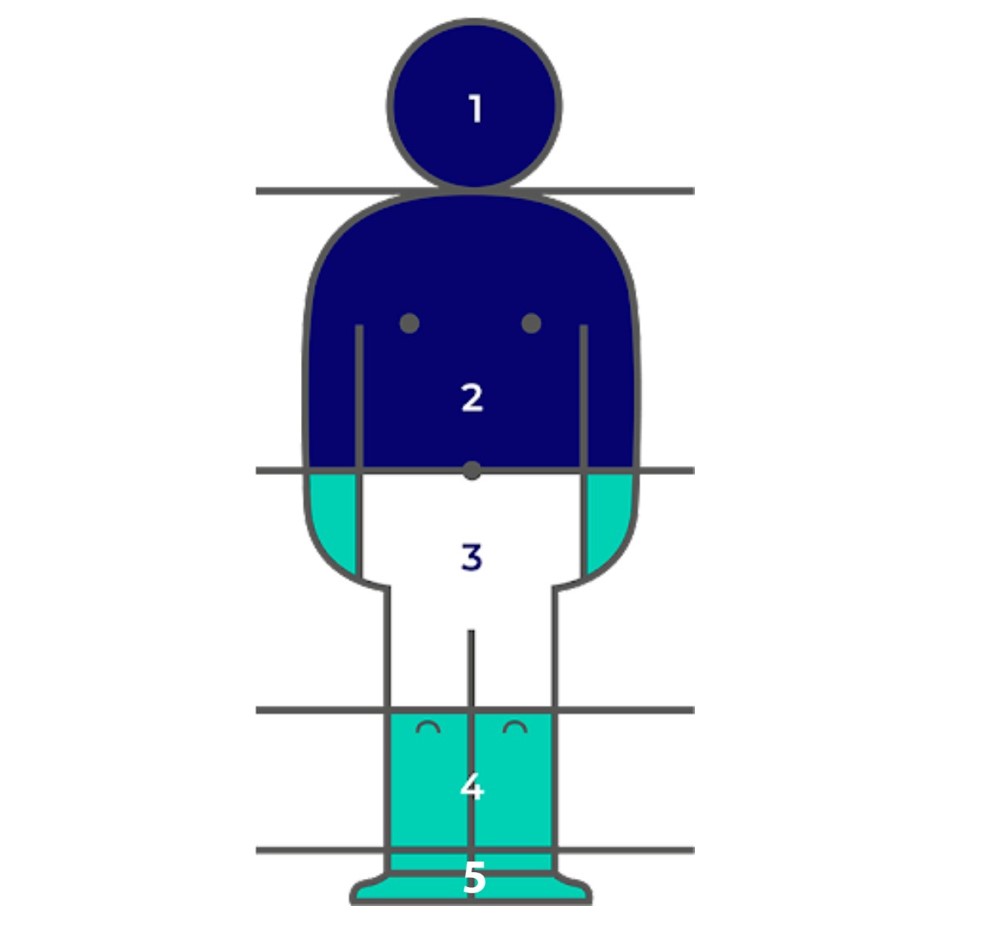
Zona 2 – Icterícia até o umbigo (BT = 9 mg/dL)
Zona 3 – Icterícia até os joelhos (BT = 12 mg/dL)
Zona 4 – Icterícia até os tornozelos e/ou antebraço (BT = 15 mg/dL)
Zona 5 – Icterícia até região plantar e palmar (BT = 18 mg/dL)
Com as zonas de Kramer, conseguimos ter uma ideia do nível de bilirrubina. Entretanto, como são parâmetros subjetivos, o ideal é obter a bilirrubina sérica e/ou transcutânea para podermos avaliar a icterícia de um recém-nascido. Vai aí um bizu da prática, que já devem ter escutado: ABAIXO DO UMBIGO, SINAL DE PERIGO!
Tá amarelo, e agora?
Podemos dividir a icterícia neonatal em dois grupos, de acordo com a prevalência do tipo de bilirrubina. Temos a icterícia por hiperbilirrubinemia indireta, produzida pelo aumento sérico da fração livre: a bilirrubina indireta (BI) e a icterícia por hiperbilirrubinemia direta, decorrente do aumento sérico da fração conjugada: a bilirrubina direta (BD).
O primeiro passo na investigação é avaliar o valor da BT e qual o tipo de bilirrubina mais prevalente. Na hiperbilirrubinemia indireta, alguns exames podem ser solicitados para auxiliar no diagnóstico:
- Bilirrubina total e frações
- Hemoglobina, hematócrito, contagem de reticulócitos
- Tipagem ABO e RH da mãe e do RN
- Coombs direto
No caso da hiperbilirrubinemia direta, esses são os exames que ajudam na investigação:
- Hemograma completo, contagem de plaquetas
- Bilirrubina total e frações, ALT, AST, fosfatase alcalina, glicose
- Tempo de protrombina, albumina
- Alfa 1 antitripsina
- Substâncias redutoras da urina
- Ecografia abdominal
Bilirrubina direta: fujam pras montanhas!
Não esqueçam: nossa primeira e principal hipótese diagnóstica deve ser a atresia de vias biliares (AVB). A AVB é uma doença caracterizada pela ausência ou obliteração dos ductos biliares extra-hepáticos. É a principal indicação de transplante hepático em crianças, GRAVÍSSIMO! Os RNs com AVB apresentam icterícia progressiva nas primeiras 8 semanas de vida e podem apresentar acolia fecal e colúria. Há demonstração, ainda, do aumento de enzimas hepáticas!
Apesar de a ABV ser a principal etiologia, outras causas devem ser consideradas, como sepse, outras doenças do trato biliar, toxinas, inflamação e doenças metabólicas (ex hipotireoidismo congênito) ou genéticas.
Bilirrubina indireta e suas várias facetas
A principal causa da icterícia por hiperbilirrubinemia indireta no RN é a icterícia fisiológica! É um quadro comum, benigno e autolimitado e é um reflexo da adaptação neonatal ao metabolismo da bilirrubina, como já vimos! Geralmente, tem início a partir do 2º dia de vida, com pico entre o 3º e 5º dia de vida, não vai além da zona II de Kramer, resolvendo-se em 1 semana.
Quando a icterícia foge desse padrão, temos a obrigação de pensar em causas patológicas. Ou seja: início nas primeiras 24 horas de vida e/ou sua progressão rápida pelas zonas de Kramer.
Existem também alguns fatores de risco para o desenvolvimento da icterícia patológica. Sempre que eles estiverem presentes, devemos ter atenção redobrada para a progressão da icterícia!
- Mãe tipagem O e/ou Rh negativo
- Irmão prévio que necessitou de tratamento para icterícia neonatal
- Mãe diabética
- Peso ao nascer < 2500g e/ou idade gestacional 35-38 semanas
- Sexo masculino
- Perda exagerada de peso associada a baixo aporte
- Alta precoce da maternidade (antes de 48 horas de vida)
Causas patológicas mais frequentes
Agora, vamos discutir, com mais detalhes, algumas causas patológicas mais frequentes!
A icterícia por leite materno tem início entre o 3º e 5º dia de vida, com pico após 2 semanas, quando começa a cair lentamente, desaparecendo entre 3 e 12 semanas após o nascimento. São bebês saudáveis, com bom ganho de peso, em aleitamento materno exclusivo. É um diagnóstico de exclusão!
O aumento de bilirrubina deve-se exclusivamente à fração indireta e provavelmente é decorrente de algum fator presente no leite materno. Algumas fontes recomendam a descontinuidade do aleitamento por 48-72 horas, com o seu retorno logo após. Mas pelo risco de prejudicar o aleitamento, recomenda-se atualmente a manutenção do aleitamento materno com controle e observação da evolução da icterícia.
Já a icterícia do aleitamento materno é associada a uma baixa ingestão de leite pelo recém-nascido, que favorece a lentificação do trânsito intestinal e, assim, a maior circulação entero-hepática. Essa icterícia, geralmente, se estende além da primeira semana de vida e deve ser tratada com o estabelecimento do aleitamento materno!
No caso de uma icterícia de início precoce e rápida evolução, sempre temos que pensar em icterícia de origem hemolítica. Além da hemólise fisiológica que ocorre nos recém-nascidos, alguns fatores podem intensificar esse processo!
Nesses RNs, haverá marcadores de hemólise aumentados, como reticulócitos e DHL, e pode existir anemia associada, com hemoglobina e hematócrito reduzidos.
A deficiência de G6PD é uma deficiência enzimática genética associada ao cromossomo X e deve ser pesquisada em todo RN que apresenta icterícia não fisiológica, mesmo que outra causa explique a hiperbilirrubinemia.
A esferocitose é outra doença genética caracterizada por uma alteração na forma das hemácias: ao invés de serem bicôncavas, têm formato de esfera. Isso faz com que as hemácias sejam degradadas mais facilmente pelo sistema retículo-endotelial, favorecendo assim, o aumento dos níveis séricos de bilirrubina.
A doença hemolítica por incompatibilidade Rh ocorre quando as hemácias do feto e/ou RN portadoras do antígeno Rh são destruídas por anticorpos maternos anti‑Rh. Para sua ocorrência, a mãe deve ser sensibilizada em gestação anterior, com prova de coombs indireto positivo. Nesses RNs, o coombs direto é SEMPRE positivo.
Já a doença hemolítica por incompatibilidade ABO é característica de um RN com tipagem A ou B, filho de mãe O. É mais comum na primeira gestação e é menos grave do que a incompatibilidade Rh. O coombs direto é positivo em apenas 20% dos casos.
Tratamento da icterícia neonatal
Pessoal, a Sociedade Brasileira de Pediatria, em conjunto com a de Dermatologia, atualmente contraindicam o famoso banho de sol! Ele não tem efeito na resolução da icterícia e aumenta o risco de câncer de pele no futuro. Se atingir níveis preocupantes, lançamos mão da FOTOTERAPIA ou EXSANGUINEOTRANSFUSÃO.
Gente, existem algumas tabelas e gráficos que vão nos guiar nessas decisões, mas independentemente de qualquer coisa, tenham isso em mente: o valor da bilirrubina no RN sempre tem que ser avaliado em conjunto com as horas de vida do paciente.
É importante, também, classificar os RNs de risco baixo, médio e elevado risco. Para a classificação, consideramos a idade gestacional do RN e a presença de fatores de risco para encefalopatia hiperbilirrubínica:
- Doença hemolítica isoimune;
- Deficiência de G6PD;
- Letargia significante;
- Asfixia;
- Instabilidade de temperatura
- Sepse;
- Acidose;
- Albumina < 3 g/dL.
Assim, valores de BT acima da curva específica para cada RN são indicativos de fototerapia. Temos, ainda, outro gráfico para manejo clínico da icterícia neonatal: o nomograma de Bhutani. Este permite classificar o risco de hiperbilirrubinemia nas próximas horas de vida em RN com 35 semanas ou mais de idade gestacional, conforme a idade pós-natal. Dessa forma, os RNs são classificados em zonas de risco (alto, intermediário alto, intermediário baixo e baixo). Essa classificação permite ao pediatra liberar ou não a alta hospitalar, bem como elaborar a investigação e tratamento da icterícia. Cuidado! Ela não indica tratamento, então não confundam!

Encefalopatia bilirrubínica: o motivo de tanta preocupação
E, para fechar com chave de ouro, questiona-se acerca do que é encefalopatia bilirrubínica (EB)? É ela que a gente quer tanto evitar!
É a mais temida complicação da icterícia neonatal por hiperbilirrubinemia indireta, decorrente da passagem da bilirrubina através da barreira hematoencefálica, acarretando lesão neuronal grave! A fase aguda ocorre nos primeiros dias e perdura por semanas, com letargia, hipotonia e sucção débil.
Se a hiperbilirrubinemia não for tratada, a doença pode progredir para hipertonia com hipertermia e choro agudo de alta intensidade, apneia, coma, convulsões e morte.
As crianças que sobrevivem à EB apresentarem a forma crônica da doença, com sequelas neurológicas graves, conhecida como Kernicterus. A forma mais eficaz de prevenir essa doença é o seguimento clínico rigoroso de um paciente com hiperbilirrubinemia indireta e/ou fatores de risco, com instituição de terapêuticas adequadas sem retardo.
É isso!
Muito bom, pessoal! Tenho certeza de que agora ninguém mais passa aperto com icterícia neonatal, principalmente em relação aos diagnósticos diferenciais!
Se quiserem mais um gostinho da Neonatologia, recomendo o artigo de Hipoglicemia Neonatal! E vocês encontram todos esses temas bem mais aprofundados no nosso Extensivo e Intensivo São Paulo!
E já que estamos na reta final de um ano intenso de estudos, aproveito para lembrar que ainda temos vagas para o CRMedway 2021! Ele vai te preparar com excelência para as provas práticas, entrevistas e também como organizar seu currículo! Não perca tempo e se inscreva aqui.
Até a próxima, gente!
Referências
1- Lopes FA, Campos Jr. D. Tratado de Pediatria. Sociedade Brasileira de Pediatria – Volume 2. 4ª Ed – Editora Manole – 2017.
2 – Baptista, M et. al. Doença Hemolítica do Feto e Recém-nascido. Secção de Neonatologia da Sociedade Portuguesa de Pediatria. 2014.

Julia Coelho
Baiana criada em Aracaju, nasceu em Jacobina em 1996. Formada pela Escola Bahiana de Medicina e Saúde Pública no fim de 2018, Residência em Pediatria na Universidade Estadual de Campinas (UNICAMP). Sua maior vontade é levar tudo o que tem aprendido para o nordeste e contribuir para formação de médicos mais humanos.




