Delirium tremens: Fisiopatologia, diagnóstico e manejo clínico atualizado
Conteúdo atualizado em: 12/05/2026
O delirium tremens (DT) representa a manifestação mais grave e potencialmente fatal da Síndrome de Abstinência Alcoólica (SAA). Essa síndrome ocorre após a cessação ou redução abrupta, de forma intencional ou não, do consumo intenso e prolongado de álcool.
Embora afete apenas 3% a 5% dos pacientes dependentes de álcool que necessitam de hospitalização, o DT é a principal causa de morbimortalidade nesse grupo. Este artigo detalha o reconhecimento precoce e o manejo agressivo necessários para evitar desfechos fatais.
Definição e epidemiologia do Delirium tremens
O delirium tremens é representado por um quadro de delirium (alteração de nível de consciência, déficit de atenção, confusão mental) associado à hiperativação autonômica excessiva (taquicardia, hipertermia, sudorese), alucinações e agitação psicomotora.
No Brasil, estima-se que 2,3 milhões de pessoas possuam dependência alcoólica, substância que contribui para até 6% da taxa de mortalidade nacional.
A identificação do DT é uma prioridade clínica devido ao seu alto risco de morte se não tratado adequadamente, podendo chegar a 20% de mortalidade, especialmente relacionada à hipertermia, arritmias cardíacas ou complicações das convulsões.
Fisiopatologia: o desequilíbrio neuroquímico
A neurobiologia da abstinência explica a gravidade dos sintomas:
- Ingestão aguda: O álcool potencializa os receptores GABA-A (inibitórios) e inibe os receptores NMDA/Glutamato (excitatórios), resultando em sedação.
- Uso crônico (adaptação): O sistema nervoso central realiza uma compensação (homeostase), reduzindo o número de receptores inibitórios e aumentando os excitatórios.
- Abstinência abrupta: Com a retirada do álcool, cessa a inibição exógena. O sistema permanece em estado de hiperexcitabilidade, com liberação maciça de noradrenalina e dopamina. Isso causa taquicardia, midríase e tremores.
Quadro clínico e temporalidade do Delirium tremens
A manifestação do DT ocorre tipicamente entre 48 a 96 horas após a última dose de álcool. A duração média é de 3 dias, podendo estender-se por até 14 dias.
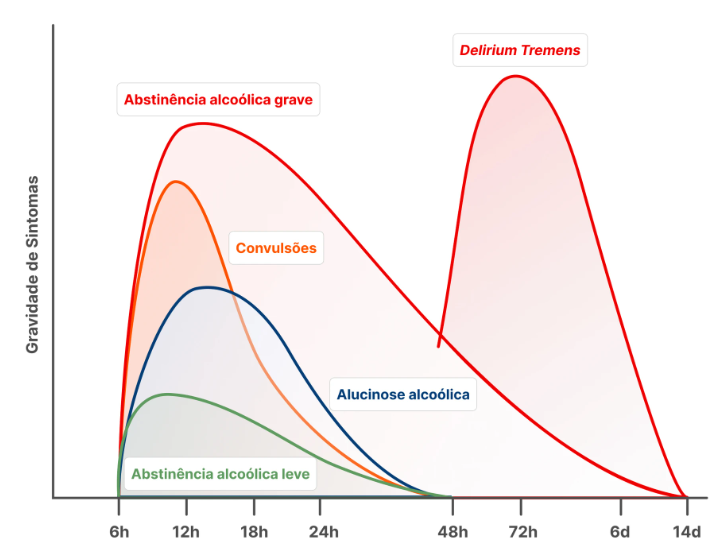
Sinais e sintomas principais do Delirium tremens
- Alterações do Sensório: Confusão mental, agitação psicomotora e flutuação do nível de consciência.
- Instabilidade Autonômica: Tremores grosseiros, taquicardia, hipertensão e sudorese.
- Distúrbios Sensoriais: Alucinações, predominantemente visuais.
- Eventos Precursores: O quadro pode ser precedido por crises convulsivas.
Diagnóstico e fatores de risco do Delirium tremens
O diagnóstico é clínico, baseado na história de interrupção do uso crônico de álcool associada ao exame físico.
Fatores de risco para DT e SAA grave:
- História prévia de delirium tremens ou internações por abstinência.
- Uso sustentado e pesado de álcool.
- Idade superior a 30 anos.
- Escore CIWA-Ar > 15 na admissão.
- Presença de comorbidades ou doenças precipitantes.
- Tempo desde a última dose superior a 48 horas.
Escala CIWA-Ar
A CIWA-Ar (Revised Clinical Institute Withdrawal Assessment for Alcohol) é o padrão-ouro para monitorar a gravidade da SAA e guiar a terapia. É importante salientar que ela não é uma ferramenta diagnóstica.
A estratificação de gravidade auxilia na escolha do tratamento inicial e na decisão de necessidade de internação e local da internação.
Ela avalia itens como náuseas, vômitos, tremores, cefaléia e distúrbios visuais.
| Pontuação | Classificação |
| < 15 | Leve |
| 16 – 20 | Moderada |
| > 20 | Grave |
Manejo terapêutico e profilaxia
O paciente com delirium tremens exige internação e monitorização contínua em ambiente calmo.
Medidas farmacológicas e suporte:
- Benzodiazepínicos: São a base do tratamento. O Diazepam (5 a 10 mg IV inicial) é habitualmente utilizado para controle da agitação, visando a sedação leve (paciente calmo, mas não rebaixado).
- Barbitúricos: o principal medicamento estudado desse grupo é o fenobarbital (Gardenal®). Alguns autores sugerem o uso em monoterapia, baseado em estudos nos quais a comparação com os benzodiazepínicos resultou em equivalência nos desfechos. No entanto, a indicação mais consensual na literatura está em utilizá-lo como medicação de escolha em pacientes com abstinência grave e refratários aos benzodiazepínicos. Nos casos de convulsões reentrantes ou estado de mal epiléptico, prefere-se o fenobarbital à fenitoína.
- Reposição Volêmica: hipovolemia é comum, sendo recomendado otimizar o grau de hidratação com fluidos intravenosos, se necessário.
- Distúrbios hidroeletrolíticos: hipocalemia, hipomagnesemia e hipofosfatemia são comumente encontrados em pacientes com uso crônico e abusivo de álcool. Esses distúrbios devem ser pesquisados e corrigidos, se necessário. Não é recomendada a reposição empírica
- Profilaxia de Wernicke-Korsakoff: Administração de Tiamina (Vitamina B1) de 100 a 500 mg via intravenosa, durante 3 a 5 dias. A encefalopatia de Wernicke deve ser sempre considerada como diagnóstico diferencial em etilistas com alteração de consciência.
Prevendo a SAA:
O escore de PAWSS pode ser usado como ferramenta de triagem nos pacientes que fazem uso abusivo do álcool. Possui bom desempenho para prever o desenvolvimento da síndrome de abstinência alcoólica (sensibilidade de 93% e especificidade de 99%). Uma pontuação maior ou igual a 4 sugere alto risco de desenvolver a síndrome e vale considerar profilaxia farmacológica.
Pontos-chave
- Emergência Médica: O DT é uma emergência que exige intervenção imediata para reduzir a mortalidade.
- Exames: Solicitar exames laboratoriais completos, incluindo eletrólitos e gasometria venosa, para avaliar distúrbios metabólicos associados.
- Contenção: A contenção mecânica deve ser evitada, sendo utilizada apenas se estritamente necessário para segurança do paciente.
Referências
- Wood E, Albarqouni L, Tkachuk S, Green CJ, Ahamad K, Nolan S, McLean M, Klimas J. Will This Hospitalized Patient Develop Severe Alcohol Withdrawal Syndrome?: The Rational Clinical Examination Systematic Review. JAMA. 2018 Aug 28;320(8):825-833. doi: 10.1001/jama.2018.10574. Erratum in: JAMA. 2019 Jul 23;322(4):369. doi: 10.1001/jama.2019.9521. PMID: 30167704; PMCID: PMC6905615.
- Long D, Long B, Koyfman A. The emergency medicine management of severe alcohol withdrawal. Am J Emerg Med. 2017 Jul;35(7):1005-1011. doi: 10.1016/j.ajem.2017.02.002. Epub 2017 Feb 4. PMID: 28188055.
- Sullivan JT, Sykora K, Schneiderman J, Naranjo CA, Sellers EM. Assessment of alcohol withdrawal: the revised clinical institute withdrawal assessment for alcohol scale (CIWA-Ar). Br J Addict. 1989 Nov;84(11):1353-7. doi: 10.1111/j.1360-0443.1989.tb00737.x. PMID: 2597811.





