Diarreia aguda: do diagnóstico ao tratamento
Fala, galera! Hoje vamos falar sobre a diarreia aguda, que são as que têm menos de 14 dias de duração. No entanto, também vamos dar uma pincelada nas diarreias crônicas (duração maior que 1 mês), beleza?
O assunto é muito importante, não só porque diarreias são motivo super frequente de busca ao pronto-socorro, mas também porque elas ainda contribuem com a mortalidade de nossas crianças.
Por isso,é extremamente importante que vocês saibam reconhecer a gravidade dessas crianças e tratem adequadamente cada uma delas. Vamos lá? Continue a leitura com a gente!
Diarreia aguda: definição e fisiopatologia
Diarreia pode ser definida como diminuição na consistência das fezes e/ou aumento da frequência de evacuações. Disenteria, por sua vez, é caracterizada por sangue nas fezes.
Bom, além dessa categorização, é importante conceituarmos também a base fisiopatológica por trás das gastroenterites, que são:
- secretora: aumento da secreção celular de fluidos e eletrólitos, existindo fezes volumosas e com sódio elevado;
- osmótica: há comprometimento da digestão de açúcares do bolo fecal, que fermentam na luz intestinal, causando dor, distensão e dermatite perianal;
- disabsortiva: frequentemente associada a estase biliar e esteatorreia, relacionando-se mais com diarreias crônicas;
- inflamatória: mucosa intestinal espessada, edemaciada e hiperemiada, é o mecanismo fisiopatológico associado a disenteria;
- alteração de motilidade: tanto aumento quanto redução na velocidade do trânsito intestinal podem causar diarreia.
Sobre a etiologia mais frequente da diarreia aguda
A principal causa de diarreia aguda é infecciosa, a famosa GECA, e na maior parte das vezes os agentes responsáveis são vírus (rotavírus, adenovírus, norovírus e até mesmo coronavírus – sazonal ou SARS-CoV 2).
Já as bactérias mais associadas à GECA são E. Coli, Shigella e Salmonella, e é importante lembrar que as duas primeiras estão associadas à Síndrome Hemolítica Urêmica (SHU – anemia hemolítica não imune, plaquetopenia e lesão renal aguda).
Além delas, parasitas (Entamoeba histolytica, Giardia) e fungos (Candida) também são causadores de diarreia, beleza?
No geral, a pesquisa do agente etiológico não é necessária (imagina investigar todas as crianças que chegam no PS com GECA!), pois isso não impacta no tratamento.
Quais os fatores de risco para evolução desfavorável?
A avaliação de fatores de risco para diarreia grave e persistente deve ser feita em todo atendimento. Por isso, listamos o que deve ser levado em consideração, baseado no Guideline de Manejo de GECA da ESPGHAN:
- idade < 6 meses;
- presença de doenças crônicas e imunodeficiência;
- perda de apetite, febre, vômitos e muco nas fezes;
- alteração do estado geral.
Parecem até considerações óbvias, mas é sempre importante recordá-las para prever uma possível evolução desfavorável do paciente, concordam?
Como Avaliar o Estado de Hidratação
A avaliação é totalmente clínica e define o plano terapêutico. Use sempre a lógica OMS: na dúvida → trate como o pior cenário.
Decore os pilares:
- Estado geral
- Olhos
- Sede
- Prega cutânea
- Pulso
- Perda de peso
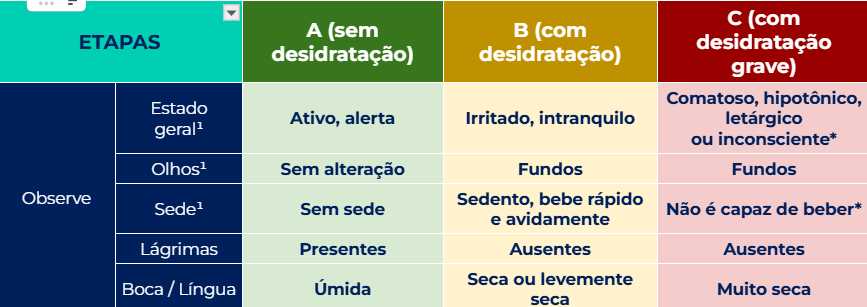
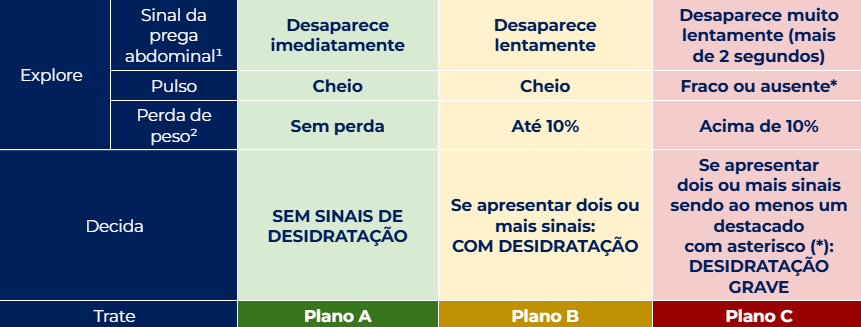
Classificação rápida (o que a banca AMA cobrar)
Para ser desidratação grave: precisa ser mais de 2 sinais, sendo ≥1 sinal com asterisco.
Os Três Planos de Tratamento (A, B e C)
Plano A – Prevenir a desidratação no domicílio
Use quando não há sinais de desidratação.
O que fazer:
- Líquidos após cada evacuação
- <1 ano: 50–100 mL
- 1–10 anos: 100–200 mL
- 10 anos: o quanto aceitar
- Manter alimentação habitual
- Aleitamento exclusivo → manter + SRO
- Zinco por 10–14 dias:
- 10 mg/dia (<6m)
- 20 mg/dia (>6m a <5 anos)
- Orientar sinais de alerta: piora, sangue nas fezes, vômitos repetidos, recusa alimentar, oligúria.
Plano B – Tratar desidratação POR VIA ORAL no serviço de saúde
Indicado quando há 2 ou mais sinais da tabela de desidratação da coluna B.
Conduta:
- SRO 50–100 mL/kg em 4–6 horas
- Se vômitos → Ondansetrona
- 2 mg (6m–2a)
- 4 mg (2–10a até 30kg)
- 8 mg (>10a e adultos)
- 2 mg (6m–2a)
- Reavaliar:
- Melhorou → Plano A
- Persistiu → considerar gastroclise
- Piorou → Plano C
- Melhorou → Plano A
Plano C – Desidratação grave = EV
Indicando quando houver 2 ou mais sinais sendo ao menos um destacado com asterisco (*) na coluna C.
Uso exclusivo em ambiente de saúde/hospital.
Fase de Expansão:
- SF 0,9% ou RL
- <1 ano: 30 mL/kg (1h) + 70 mL/kg (5h)
- ≥1 ano: 30 mL/kg (30min) + 70 mL/kg (2h30)
- Em cardiopatas graves: começar com 10 mL/kg
Fase de Manutenção/Reposição:
- SG 5% + SF 0,9% (4:1) para manutenção
- Volume:
- 100 mL/kg (até 10 kg)
- 1.000 mL + 50 mL/kg (10–20 kg)
- 1.500 mL + 20 mL/kg (>20 kg) — máx. 2.000 mL/dia
- Reposição: SG 5% + SF 0,9% (1:1), iniciando 50 mL/kg/dia
- KCl: 2 mL de KCl 10% para cada 100 mL de solução
- SRO pode ser iniciado 2–3 horas após o início da EV ( quando o paciente puder beber).
- Manter EV só até o paciente conseguir ingerir volumes adequados por VO. C.2.2
Observar o paciente por pelo menos 6 horas.
Manejo de Condições Específicas
Disenteria (Sangue nas Fezes)
Quando iniciar antibiótico IMEDIATAMENTE?
- Sangue nas fezes + febre persistente
- Comprometimento geral
- Dor abdominal importante/tenesmo
Antibióticos indicados:
Crianças ≤30 kg (a partir de 3 meses):
- Azitromicina 10 mg/kg/dia VO (1º dia) + 5 mg/kg/dia (4 dias)
OU - Ceftriaxona 50 mg/kg/dia IM por 3–5 dias
>30 kg, adolescentes e adultos:
- Ciprofloxacino 500 mg VO 12/12h por 3 dias
OU - Ceftriaxona IM 3–5 dias
Reavaliação em 48h:
- Persistência de sangue:
- ≤10 anos → internar
- 10 anos → avaliar estado geral; pode seguir plano A/B/C
Condições gerais comprometidas: administrar Ceftriaxona 50 a 100 mg/kg, via intramuscular, 1 vez ao dia, por 3 a 5 dias, ou encaminhar para internação hospitalar.
Diarreia Persistente (>14 dias)
- <6 meses → encaminhar após reidratação
- 6 meses sem desidratação → investigação ambulatorial
Desnutrição Grave
- Com desidratação → reidratar + encaminhar
- Sem desidratação → encaminhar imediatamente
Uso de Antiparasitários
Apenas em situações específicas:
- Amebíase: Metronidazol 50 mg/kg/dia 3x/dia por 10 dias
- Giardíase: Metronidazol 15 mg/kg/dia 3x/dia por 5 dias
⚠️ Antidiarreicos são contraindicados.
📌 Importante para a prova:
Se febre >39°C, pensar em diagnósticos associados:
→ pneumonia, otite, faringite, ITU.
A diarreia pode ser apenas uma coincidência.
RESUMO PARA PROVA
- Classificação da hidratação define TUDO.
- Plano A → prevenção em casa
- Plano B → SRO 50–100 mL/kg em 4–6h
- Plano C → EV imediato com SF/RL (Lembra que muda conforme a idade do seu paciente)
- Disenteria = antibiótico
- Zinco (<5 anos)
- Ondansetrona apenas se vômito + SRO
Antibiótico na GECA: usar ou não usar?
A maioria dos pacientes não tem indicação de antibioticoterapia. No caso de disenteria associada a febre e comprometimento do estado geral, o uso de antibióticos está indicado e a nossa hipótese diagnóstica inicial é shigelose.
Também está indicada em pacientes imunossuprimidos, anemia falciforme, próteses ou sépticos. A droga de escolha em nosso meio é ciprofloxacino, podendo ser considerada também azitromicina como segunda opção (alguns guidelines colocam ela como antibiótico de escolha).
Diarreia crônica: bases do tratamento
Pessoal, existem diversas causas para diarreia crônica, portanto, o tratamento vai ser direcionado para cada uma delas, beleza? Aqui, vamos citar alguns tratamentos possíveis, sem focar tanto na causa da diarreia.
No caso de diarreia associada a alimentos (APLV, Doença Celíaca), o tratamento é exclusão de leite de vaca ou de alimentos que contenham glúten da dieta.
Considerando ainda que há casos de diarreia crônica associados a alteração da microbiota intestinal, alguns estudos comprovam a eficácia dos probióticos, mesmo que etiologia infecciosa seja suspeitada mas não confirmada.
Por fim, assim como na diarreia aguda, aqui não está indicado o uso de antidiarreicos que diminuem a motilidade intestinal, pelos mesmos motivos já citados.
Há, ainda, causas mecânicas, cujo tratamento é cirúrgico; inflamatórias, que podemos lançar mão de corticoides e imunossupressores, e por aí vai.
Curtiu saber mais sobre a diarreia aguda?
Pra finalizar o assunto da cadeia de transmissão, eu te pergunto: você deseja adquirir mais conhecimento sobre Medicina de Emergência? Então, conheça o PSMedway!
A partir desse curso, você obtém conhecimento sobre diversas práticas dos plantões de emergência por meio de simulações realísticas. Corre lá pra se inscrever!
Referências utilizadas para escrever este texto sobre Diarreia Aguda
- Manejo do paciente com diarreia – Ministério da Saúde.
- European Society for Pediatric Gastroenterology, Hepatology, and Nutrition/European Society for Pediatric Infectious Diseases Evidence-Based Guidelines for the Management of Acute Gastroenteritis in Children in Europe: Update 2014.
- Guia Prático de Atualização – Diarreia aguda: diagnóstico e tratamento, SBP 2017.
- Richard Kellermayer, MD, PhD, Robert J Shulman, MD. Approach to chronic diarrhea in children > 6 months in resource-rich countries. Dec 2021.

Gabriel Trava Dugaich
Nascido em 1995 no interior de São Paulo, médico formado pela Faculdade de Ciências Médicas da Santa Casa de São Paulo (FCMSCSP) em 2020. Residência médica de pediatria da USP - SP. Apaixonado por compartilhar a medicina que aprendo com crianças.




