Farmacodermias: como identificar e manejar reações adversas a medicamentos
Fala pessoal, tudo bem? Hoje o nosso tema é sobre as farmacodermias, condições que fazem parte do dia-a-dia dermatológico. A pele é o órgão mais acometido pelas reações adversas a fármacos, respondendo por até 10–15% de todos os eventos adversos relacionados a medicamentos, tanto em ambiente ambulatorial quanto hospitalar.
Apesar de muitas farmacodermias apresentarem curso benigno e autolimitado, uma parcela importante pode evoluir para quadros graves e potencialmente fatais, como a síndrome de Stevens–Johnson (SSJ), a necrólise epidérmica tóxica (NET), a síndrome DRESS e a pustulose exantemática generalizada aguda (PEGA).
Reconhecer precocemente essas manifestações, diferenciar padrões clínicos e instituir conduta adequada são habilidades essenciais para o médico — e frequentemente cobradas em provas de título.
Neste contexto, este texto tem como objetivo oferecer uma abordagem prática, atualizada e clínica sobre as farmacodermias, focando em identificação precoce, classificação, manejo terapêutico e armadilhas diagnósticas, vamos juntos?
Farmacodermias: principais apresentações clínicas e abordagem inicial
A incidência das farmacodermias varia conforme o cenário clínico: estima-se que 1–3% dos pacientes ambulatoriais e até 10% dos pacientes hospitalizados apresentem algum tipo de reação cutânea medicamentosa.
Antibióticos, anti-inflamatórios não esteroidais (AINEs) e anticonvulsivantes figuram consistentemente como os principais agentes envolvidos.
Elas podem ser classificadas sob diferentes perspectivas, o que facilita tanto o raciocínio clínico quanto a tomada de decisão terapêutica:
- Quanto ao mecanismo (Rawlins e Thompson):
- Tipo A (previsíveis): dose-dependentes, relacionadas ao efeito farmacológico da droga (≈80%).
- Tipo B (imprevisíveis): idiossincráticas, frequentemente imunomediadas (≈20%)
- Quanto ao tempo de aparecimento:
- Imediatas: minutos a horas (ex.: urticária, anafilaxia).
- Tardias: dias a semanas após a exposição (exantemas, DRESS, SSJ/NET).
- Quanto à gravidade:
- Leves: exantema maculopapular, eritema fixo, urticária simples.
- Graves (SCARs): DRESS, SSJ/NET, PEGA, eritrodermia.
- Quanto ao padrão morfológico:
- Atualmente, descrevem-se mais de 30 padrões clínicos distintos, sendo os mais frequentes: exantema maculopapular, urticária/angioedema, erupção fixa, eritema multiforme e vasculites cutâneas.
Padrões morfológicos
Vamos analisar de acordo com os padrões morfológicos?
Exantema maculopapular (morbiliforme)
É a forma mais comum de farmacodermia, geralmente surgindo entre 7 e 14 dias após o início do fármaco. Caracteriza-se por máculas e pápulas eritematosas, simétricas, com predomínio em tronco e regiões proximais dos membros, frequentemente associadas a prurido leve a moderado.
Embora benigno na maioria dos casos, exige atenção para sinais de gravidade, como febre persistente, edema facial, linfadenopatia ou alterações laboratoriais, que podem sinalizar evolução para DRESS.
Erupção fixa medicamentosa
Caracteriza-se pelo surgimento recorrente de lesões no mesmo local, após reexposição ao fármaco. As lesões são bem delimitadas, eritemato-violáceas, podendo evoluir com bolhas e deixando hiperpigmentação residual.
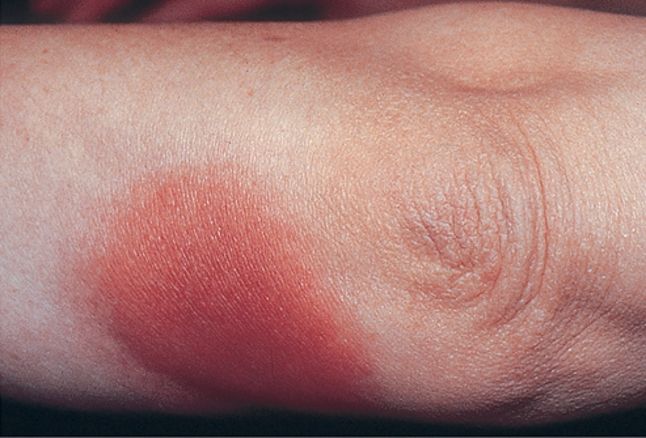
Analgésicos, sulfas, tetraciclinas e anticoncepcionais orais são causas clássicas. O reconhecimento desse padrão é particularmente valorizado em provas, pela sua recidiva topográfica característica.
Urticária e angioedema
Podem ocorrer de forma isolada ou como manifestação inicial de reações mais graves, incluindo anafilaxia. Apresentam início rápido, frequentemente nas primeiras horas após a administração do fármaco, sendo comuns com antibióticos beta-lactâmicos, AINEs e contrastes iodados.
A presença de edema de glote, hipotensão ou broncoespasmo configura emergência médica.
PEGA
PEGA (Pustulose Exantemática Generalizada Aguda) é uma farmacodermia grave e rara, de início abrupto, caracterizada pelo surgimento de múltiplas pústulas estéreis não foliculares sobre base eritematosa difusa, geralmente acompanhadas de febre e leucocitose com neutrofilia.
Surge tipicamente horas a poucos dias após a introdução do fármaco, sendo antibióticos — especialmente beta-lactâmicos e macrolídeos — os principais desencadeantes.
O acometimento sistêmico costuma ser limitado, o prognóstico é favorável após a suspensão da droga, e a resolução ocorre em poucos dias, frequentemente com descamação superficial.
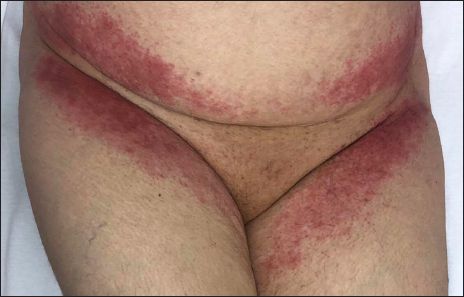
SDRIFE
SDRIFE (Symmetrical Drug-Related Intertriginous and Flexural Exanthema), também conhecido como síndrome do babuíno, é uma reação cutânea medicamentosa tardia caracterizada por eritema bem delimitado, simétrico, envolvendo regiões intertriginosas e flexurais (axilas, virilhas, glúteos), sem sintomas sistêmicos.
O quadro surge após exposição sistêmica ao fármaco, mesmo na ausência de sensibilização prévia, sendo os beta-lactâmicos os agentes mais frequentemente implicados. O diagnóstico é clínico e o manejo baseia-se na retirada do medicamento, com excelente prognóstico.
Síndrome DRESS
A síndrome DRESS (Drug Reaction with Eosinophilia and Systemic Symptoms) é uma das farmacodermias graves mais cobradas em provas recentes. Trata-se de uma reação tardia, geralmente entre 2 e 8 semanas após a introdução do medicamento, caracterizada por:
- Exantema cutâneo extenso;
- Febre;
- Eosinofilia e/ou linfócitos atípicos;
- Linfadenopatia;
- Comprometimento sistêmico (especialmente hepático).
Anticonvulsivantes aromáticos, alopurinol, sulfas e dapsona são os principais desencadeantes. A fisiopatologia envolve interação entre metabólitos tóxicos, predisposição genética (HLA) e reativação viral, sobretudo do HHV-6.
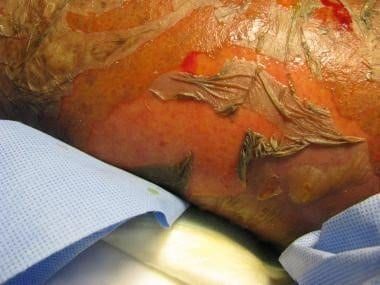
SSJ, NET e Eritema Multiforme
Representam um espectro de necrose epidérmica grave, diferenciadas principalmente pela extensão do descolamento epidérmico.
São emergências dermatológicas, com alta mortalidade, exigindo a suspensão imediata do fármaco e manejo em unidade especializada. Nesse caso, há associação principalmente com anti-convulsivantes.
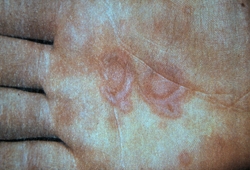
O eritema multiforme, por sua vez, é uma reação cutânea inflamatória aguda, autolimitada, caracterizada pelo surgimento de lesões em alvo (ou em íris), geralmente simétricas, com predomínio em extremidades, especialmente mãos e pés.
Trata-se, na maioria dos casos, de uma reação de hipersensibilidade mediada por imunidade celular, mais frequentemente desencadeada por infecções, em especial pelo vírus herpes simples, sendo os medicamentos causas menos comuns.
Pode cursar com envolvimento mucoso leve, mas não deve ser confundido com a síndrome de Stevens–Johnson, da qual se diferencia pela menor gravidade, ausência de necrose epidérmica extensa e melhor prognóstico.
Abordagem diagnóstica das farmacodermias
O pilar do diagnóstico das farmacodermias é a anamnese detalhada. Deve-se investigar:
- Todos os medicamentos utilizados nas últimas 8 semanas;
- Drogas tópicas, fitoterápicos e “drogas ocultas”;
- Relação temporal entre início do fármaco e surgimento das lesões.
Não existem exames laboratoriais específicos para confirmar uma farmacodermia. A biópsia cutânea pode auxiliar, sobretudo nos quadros graves, mas raramente é patognomônica.
Manejo terapêutico
A suspensão imediata do fármaco suspeito é a medida mais importante e, muitas vezes, suficiente nos quadros leves.
- Casos leves: anti-histamínicos, corticosteroides tópicos, emolientes;
- Casos moderados a graves: corticosteroide sistêmico, com desmame lento (especialmente no DRESS);
- Casos graves selecionados: imunoglobulina intravenosa, ciclosporina ou outras terapias imunomoduladoras, conforme o quadro clínico.
O que mais cai nas provas de Título (TED/SBD) sobre farmacodermias
A análise das provas teóricas recentes da SBD e do TED mostra recorrência dos seguintes tópicos:
- Reconhecimento dos padrões clínicos clássicos (exantema, eritema fixo, urticária, DRESS);
- Associação entre drogas específicas e síndromes graves (alopurinol–DRESS, anticonvulsivantes–SSJ/NET);
- Critérios clínicos e laboratoriais da síndrome DRESS;
- Diferença entre eritema multiforme, SSJ e NET;
- Conduta inicial prioritária: suspensão imediata do fármaco;
- Importância da anamnese e da cronologia medicamentosa.
Dominar esses pontos não apenas melhora o desempenho em provas, mas impacta diretamente a segurança do paciente na prática clínica.
Gostou do conteúdo? Conheça o Extensivo TED & TPI, um curso desenvolvido para quem busca excelência.
Com um cronograma inteligente, focado no padrão real de cobrança das provas, ele organiza sua rotina, aprofunda os temas mais relevantes e transforma o estudo constante em desempenho de alto nível. Dê o próximo passo rumo ao título de especialista com uma preparação feita para quem quer ir além.

Elisandra Pontes
Formada em Medicina pela Universidade Federal de Juiz de Fora (UFJF-MG) é especialista em Dermatologia pela Unesp.

