Torção testicular: tudo que você precisa saber
Fala, galera! Apresentaremos a vocês um pouco sobre a torção testicular, patologia extremamente comum na população pediátrica, mas que também pode acometer adultos. Por si só, já vale a pena sabermos um pouco mais sobre o assunto, como diagnosticar e tratar, porque temos certeza de que pelo menos um paciente com suspeita de torção testicular vocês irão ter contato na vida! E aí, preparados? Então só bora!
Mas antes de tudo… anatomia testicular
Vamos revisar um aspecto importantíssimo para entender a doença e como ela se desenvolve: a anatomia testicular. Para simplificar, vamos lembrar que o testículo é recoberto por 7 camadas sendo 2 túnicas. De fora para dentro temos: a pele do escroto, a túnica de Dartos (fáscia superficial do escroto), fáscia espermática externa, músculos e fáscia cremastérica, fáscia espermática interna, lâmina parietal da túnica vaginal e por último, a lâmina visceral da túnica vaginal.
Além das camadas que revestem os testículos, temos que lembrar dos elementos do cordão espermático (sim, aquele com várias estruturas!), que são: ducto deferente, artéria e veia deferencial, artéria testicular, artéria cremastérica, plexo pampiniforme, ramo genital do nervo genito-femoral, plexos nervosos do sistema nervoso autônomo, vasos linfáticos, cordão fibroso. Não se preocupe em decorar todas as estruturas. Grave que o cordão espermático é o grande responsável pela irrigação, retorno venoso do testículo e que contém o ducto deferente, responsável pela condução dos espermatozóides do epidídimo até a vesícula seminal.
Agora que revisamos a anatomia, estamos preparados para entender a torção testicular!
O que é torção testicular? A torção testicular é a interrupção do suprimento sanguíneo testicular causada pela rotação do cordão espermático.
Temos dois tipos de torção: a extravaginal e a intravaginal. A primeira é mais comum no período neonatal, e ocorre durante a descida dos testículos antes da sua fixação na túnica vaginalis. Já a segunda, muito mais comum em crianças antes dos 3 anos ou após a puberdade, está relacionada com a falha na fixação do testículo na túnica vaginal.
Muitas mães irão te perguntar: Mas Dr(a), por que o testículo se torce? Na maioria dos casos, a torção testicular é predisposta por essa falha na fixação do testículo na túnica vaginal. Estando o testículo mais “frouxo”, alguns outros fatores como a rápida contração cremastérica, trauma local podem culminar com a torção testicular.
A torção testicular intravaginal corresponde a aproximadamente 90% dos casos.
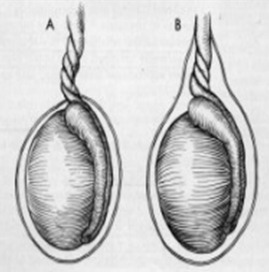
E a clínica? O que esse paciente irá apresentar?
Bem, a rotação do cordão espermático, leva a redução do retorno venoso, prejudicando a circulação arterial, e que se não for revertida, pode culminar com isquemia e necrose tecidual.
Portanto, a queixa principal do paciente será a dor testicular unilateral (por falta do suprimento sanguíneo), na grande maioria das vezes, de forma súbita, intensa que pode se irradiar para região inguinal ipsilateral. Geralmente é associada com náuseas ou vômitos.
Ao exame físico, encontramos, a depender do tempo de evolução, edema testicular, testículo endurecido, elevado e horizontalizado (sinal de Angel), reflexo cremastérico ausente. Esse último é avaliado com estímulo tátil na face medial da parte mais proximal da coxa. Uma resposta normal seria a contração do músculo cremastérico e elevação do testículo à estimulação.
Já o famoso sinal de Prehn, nesses casos, é negativo, ou seja, o paciente não apresenta melhora com a elevação mecânica do testículo afetado, diferentemente dos pacientes com epididimite, os quais costumam apresentar melhora com a elevação testicular.
Diagnóstico da torção testicular
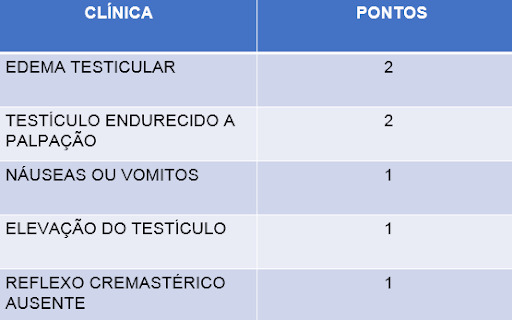
Para simplificar e guiar as nossas condutas, foi criado o “Twist Score”, que nada mais é que uma pontuação dos principais sintomas associados à escala de desenvolvimento puberal de Tanner.
Os sintomas que recebem pontuação são: inchaço testicular (2), testículo endurecido (2), náuseas ou vômitos (1), elevação testicular (1) e ausência do reflexo cremastérico (1). Portanto, a pontuação máxima é 7.
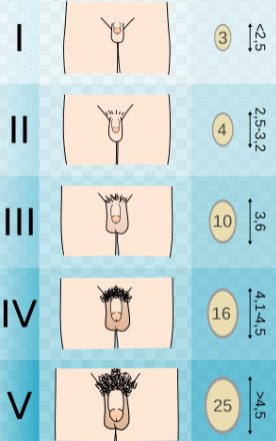
Já a escala de desenvolvimento puberal de Tanner varia de 1 a 5, conforme a figura.
Associando uma informação com a outra, chegamos a um fluxograma para guiar nossa conduta frente a uma suspeita de torção testicular.
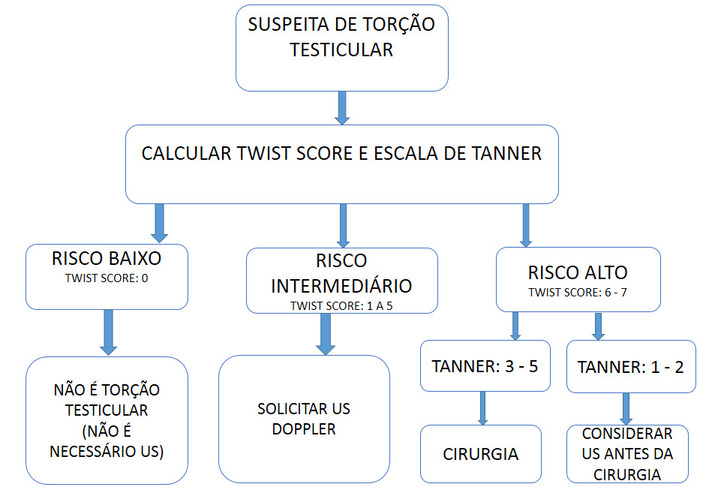
Então, nos casos em que há dúvida diagnóstica, solicitamos o ultrassom doppler, sem que esse atrase a conduta cirúrgica.
Por exemplo, em regiões onde o US doppler não é disponível, deve-se sempre encaminhar o quanto antes a um centro de referência para avaliação do cirurgião.
Diagnóstico feito, agora bora pro tratamento!
O tratamento da torção testicular é a sua distorção, seja manual (geralmente girando o testículo de “medial para lateral” ou como se fosse folhear um livro aberto) ou a exploração cirúrgica, na grande maioria dos casos.
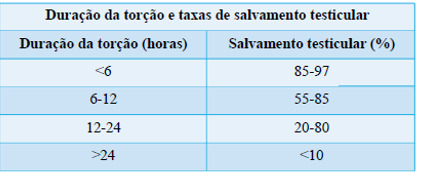
E quantas horas temos do início dos sintomas até a cirurgia para tentarmos salvar o testículo? Há um número mágico de 6 horas. Estudos revelam que quanto mais precoce a abordagem cirúrgica, maior a viabilidade testicular, porém independente do tempo de história, o tratamento será sempre a cirurgia.
Portanto, um paciente com mais de 6 horas de história também deve ser tratado o mais urgente possível, pois na torção testicular, tempo é testículo.
Realizada a exploração testicular, avalia-se no intraoperatório a viabilidade do testículo. Caso este seja viável, realiza-se a distorção e sua fixação associada à fixação do testículo contralateral, a fim de evitar novos episódios. Por outro lado, caso o testículo seja inviável, ou seja, já apresente grau importante de necrose, prossegue-se então com a orquiectomia e a fixação do testículo contralateral, a qual é realizada fixando-se o testículo à túnica vaginal.
Bom, pessoal, espero que tenham gostado e aprendido um pouquinho! Nunca se esqueçam, “tempo é testículo!” , então estejam preparados e ajam rápido! Tenho certeza de que agora estão mais do que aptos para lidarem com uma suspeita de torção testicular!
É isso!
Curtiram saber mais sobre a torção testicular? Já sabem como diagnosticar e tratar? Caso queiram multiplicar seu conhecimento sobre emergências, acesse a Academia Medway. Por lá disponibilizamos diversos e-books e minicursos completamente gratuitos! Por exemplo, o nosso e-book ECG Sem Mistérios ou o nosso minicurso Semana da Emergência são ótimas opções pra você estar preparado para qualquer plantão no país.
Caso você queira estar completamente preparado para lidar com a Sala de Emergência, temos uma outra dica que pode te interessar. No nosso curso PSMedway, através de aulas teóricas, interativas e simulações realísticas, ensinamos como conduzir as patologias mais graves dentro do departamento de emergência! Pra cima!. É isso, galera! Esperamos que tenham gostado! Abraços e até a próxima!
*Autor: Lucas Konji

Lucas Koji
Nascido em Londrina-PR, é formado médico e cirurgião geral pela Faculdade de Medicina de Botucatu ( FMB - UNESP). Residência também em Cirurgia Pediátrica pelo Hospital do Pequeno Príncipe.




