Sonda vesical de demora: saiba tudo sobre o procedimento
E aí galera, tudo bem com vocês? Mais um texto aqui no blog e dessa vez com um tema que parece simples, mas é negligenciado durante a formação médica: sonda vesical de demora.
É comum que esse procedimento seja realizado pelos enfermeiros e muitos médicos se formem sem saber os materiais necessários, a técnica correta e quando indicar. Não tenha dúvida de que na primeira sondagem vesical que a equipe multiprofissional apresentar dificuldade, você será solicitado para realizar o procedimento.
Indicações para o procedimento
Mas antes de começarmos a falar sobre o assunto, eu tenho um recado para você que pretende prestar prova de residência médica este ano: teremos 5 aulas gratuitas no nosso canal no YouTube, todas abordando temas que mais caem nas provas de residência médica! Inscreva-se no #VemPraMedway para receber as apostilas de cada aula e ainda participar de um simulado inédito online ou presencial. Clique AQUI para conferir a programação completa e fazer sua inscrição.
Agora, voltando ao tema principal do texto, a sondagem vesical não deve ser feita de orelhada — existem indicações precisas para que possa ser realizada. Dentre as principais estão:
- Retenção urinária aguda;
- Monitorar débito urinário em pacientes graves;
- Monitorar intra e pós operatório: cirurgias de longa duração; cirurgias em que o paciente necessita receber grande infusão de volume, dentre outras;
- Hematúria com coágulos (se for para um PS de cirurgia, se prepare porque hematúria é o carro chefe na sondagem vesical);
- Incontinência urinária em pacientes que falham na terapia comportamental;
- Pacientes com bexiga neurogênica;;
- Pacientes com feridas perineais e sacrais abertas, afim de ajudar na cicatrização;
- Melhorar o conforto em cuidados de fim de vida.
Contraindicações da sonda vesical de demora
Tão importante como saber quando indicar a sondagem é saber quando contraindicar. Se houver suspeita de lesão uretral ela não deve ser realizada antes de que seja estudada a via urinária. E quando suspeitar? Quando o mecanismo de trauma envolver a região pélvica ou na presença de uretrorragia. Nesses casos é necessário convocar a urologia, sendo geralmente a uretrocistografia retrógrada o exame inicial. Contraindicações relativas incluem estenose de uretra, recente manipulação cirúrgica do trato urinário ou a presença de um esfíncter artificial. Na dúvida: chame a urologia!

Materiais necessários
Sabendo quando realizar ou não, o segundo passo fundamental é: quais materiais eu preciso separar?
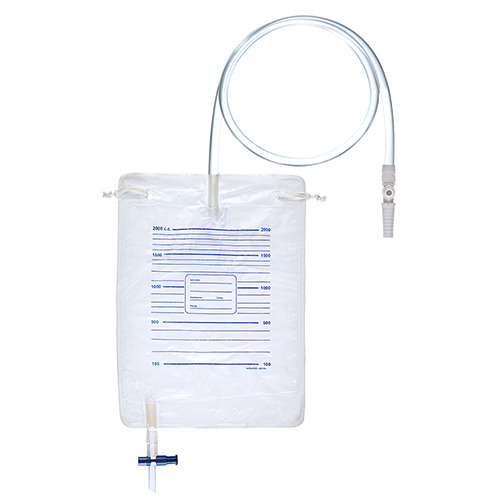
- Sonda de Folley e coletor de urina de sistema coletor fechado. Dica pra vida: se o paciente já usa sonda vesical de demora ou se já usou alguma vez, sempre perguntar se lembra o tamanho. Isso poderá poupar esforço desnecessário, em caso de pacientes que apresentam sondagem difícil.
- Campo estéril
- Luvas estéreis
- Clorexidina degermante
- Clorexidina aquosa
- Xilocaína gel
- Gazes
- Seringa
- Água destilada
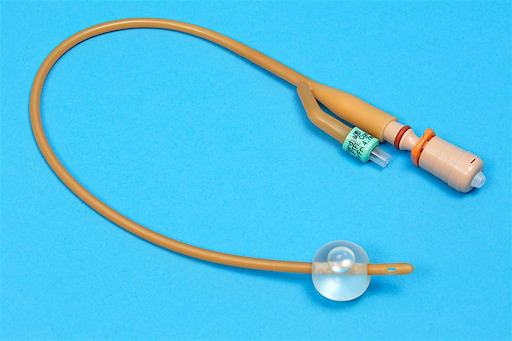
Passo a passo da sonda vesical de demora
Apesar da dificuldade encontrada em alguns casos, seja por hiperplasia prostática, por estenose de uretra ou outro fator que altere a sua perviedade, no geral as sondagens tendem a ser tranquilas. Nem sempre todo o material estará disponível, então no PS é importante saber se virar com o que tem. Vamos para o passo a passo:
- Explicar o procedimento ao paciente ou acompanhantes, se for o caso;
- Posicioná-lo em decúbito dorsal;
- Calçar luvas de procedimento;
- Higienizar o pênis com clorexidina degermante e a glande com clorexidina aquosa;
- Retirar as luvas, proceder a lavagem das mãos e calçar as luvas estéreis;
- Posicionar os campos estéreis de modo a deixar o pênis exposto;
- Aspirar água destilada em uma seringa e xilocaína gel em outra;
- Testar o cuff da sonda instilando água destilada;
- Com a sua mão não dominante, posicione o pênis perpendicularmente ao corpo;
- Com a mão dominante, introduza a sonda até retornar urina pelo ósteo da sonda, sendo seguro introduzir mais uma porção para evitar lesão de canal uretral;
- Insufle o balonete com água destilada (não se pode usar soro fisiológico, visto que ele pode cristalizar no interior do balão e dificultar a retirada da sonda);
- Tracione a sonda para verificar se está fixa a bexiga;
- Conecte a sonda ao sistema coletor (esse passo pode ser realizado antes de iniciar o procedimento, a fim de evitar com que suje o paciente com urina);
- Posicione o pênis sobre sobre a região supra púbica e fixe a sonda (cuidado para não deixá-la tracionada);
- Pendure a bolsa coletora em suporte localizado abaixo do leito.
- Identifique o saco coletor com a data em que foi colocado!
Está no Internato e com medo de ter de realizar este ou algum outro procedimento? Então inscreva-se já no nosso Curso de Internato e aprenda, por meio de aulas com uma abordagem direta, simples e sem enrolação e casos clínicos o que você precisa para se sentir seguro para por a mão na massa durante essa etapa da faculdade.
Possíveis complicações da sonda vesical de demora
A sondagem vesical por ser comum nos serviços, não é vista como passível de complicações. Dentre as possíveis consequências de uma sondagem com técnica errada, período prolongado ou má indicação, temos:
- Bacteriúria e infecção de trato urinário;
- Epididimite;
- Fístula vesical: complicação incomum , geralmente ocorre em cateterização prolongada de pacientes com fatores de risco como malignidade, inflamação, radioterapia ou trauma;
- Perfuração da bexiga;
- Calcificação do balão: pacientes mal informados, que fazem uso prolongado da sonda e não fazem trocas regulares, podem evoluir com calcificação do balão;
- Trauma de uretra.
E como evitar essas complicações?
Indicar o uso somente quando necessário, aplicar a técnica correta e remover quando não for mais necessário. É muito importante orientar o paciente dos cuidados a serem tomados, como evitar manipulação constante do óstio, como esvaziar o saco coletor, quando realizar as trocas em caso de sondagem por períodos prolongados (a cada 21 dias) e orientar que em caso de redução da diurese e dor abdominal, procurar o PS pois a sonda pode ter obstruído.
Pra finalizar
Chegando ao fim de mais um texto, a ideia é deixar vocês com um resumão de como agir na prática diante da necessidade de sondar um paciente. Sondar só quando tiver indicação e não por comodidade da equipe! Gostou do texto? Tem muitos outros aqui pelo blog que vão te orientar nos plantões e nas provas de residência. Aproveitem! Até a próxima!
Agora que você está mais informado sobre a sonda vesical de demora, confira mais conteúdos de Medicina de Emergência, dá uma passada na Academia Medway. Por lá disponibilizamos diversos e-books e minicursos completamente gratuitos! Por exemplo, o nosso e-book ECG Sem Mistérios ou o nosso minicurso Semana da Emergência são ótimas opções pra você estar preparado para qualquer plantão no país.
Caso você queira estar completamente preparado para lidar com a Sala de Emergência, temos uma outra dica que pode te interessar. No nosso curso PSMedway, através de aulas teóricas, interativas e simulações realísticas, ensinamos como conduzir as patologias mais graves dentro do departamento de emergência!

Matheus Carvalho Silva
Matheus Carvalho Silva, nascido em 1993, em Coronel Fabriciano (MG), se formou em Medicina pela Universidade Federal Fluminense (UFF). Residência em Cirurgia Geral na Universidade Federal de São Paulo (UNIFESP/EPM).




