Trauma torácico: principais lesões, diagnóstico e tratamento
Galera, mais um texto aqui para o nosso blog, e hoje o assunto é trauma torácico. Além de ser extremamente prevalente e incidente nas provas de residência, o trauma torácico é uma causa importante de morte relacionada ao trauma.
Por mais que pareça paradoxal, a maioria dos pacientes necessita de assistência médica, mas poucos casos requerem abordagem em centro cirúrgico. Por isso, medidas como drenagem pleural e suporte clínico serão responsáveis pela resolução de cerca de 85% dos traumas nessa topografia. Vamos começar entendendo o conceito de lesões.
ABCDE do trauma
O atendimento ao trauma torácico ocorre como em qualquer outro tipo de trauma. Sim, ele voltou: nosso querido e estimado ABCDE! Sempre (na vida e na prova) realizaremos o atendimento primário buscando identificar e tratar as lesões com letalidade imediata.
- A (Airway): avaliação da via aérea e estabilização de coluna cervical.
- B (Breathing): respiração e ventilação.
- C (Circulation): circulação com controle da hemorragia.
- D (Disability): avaliação neurológica com Escala de Coma de Glasgow e avaliação das pupilas.
- E (Exposition): exposição do paciente e controle do ambiente (prevenção de hipotermia).
O primeiro conceito que precisamos definir é: trauma torácico não é sinônimo do passo B (Breathing). As manifestações clínicas desse tipo de trauma podem ser identificadas em qualquer um dos passos, de A até E. Vejam alguns exemplos:
- A lesão de árvore brônquica pode ser identificada no A, quando avaliamos a via aérea.
- A lesão de grandes vasos pode ser identificada/suspeita no C, frente a um choque hemorrágico.
- Fraturas de costelas podem acabar sendo só observadas no E.
Antes de continuarmos, temos uma dica: nosso curso de ECG que vai te levar do zero ao especialista no assunto. Ao final do curso você vai conseguir interpretar qualquer eletrocardiograma sem dificuldades. Faça sua inscrição e domine o ECG!
Trauma torácico: principais lesões
Aqui vamos focar em algumas lesões que podemos identificar do trauma torácico, aquela que mais vemos!
Lesão de árvore brônquica
A lesão de traqueia e de brônquios é pouco frequente na prática, mas pelo potencial de mortalidade, precisamos conhecê-la.
O que eu vou ver no paciente?
O paciente pode apresentar cianose, hipóxia e pneumotórax hipertensivo. Mas, na presença de hemoptise (tosse com sangue) e enfisema subcutâneo cervical, temos que ligar o alerta de risco de lesão de via aérea.
Como eu faço o diagnóstico?
O diagnóstico definitivo é confirmado por broncoscopia, que será realizada apenas quando o paciente estiver estável hemodinamicamente e com ventilação adequada.
Como eu devo tratar?
A primeira conduta em um paciente com sinais de obstrução de via aérea ou falha ventilatória grave é estabelecer uma via aérea definitiva, sendo a intubação orotraqueal a primeira escolha. Em seguida, devemos realizar a drenagem pleural em selo d’água se o paciente apresentar sinais de pneumotórax.

E quando vamos operar?
Em pacientes graves, a abordagem deve ser imediata, por acesso cervical ou torácico. Já naqueles que apresentaram estabilidade (principalmente ventilatória) após as medidas adotadas, podemos esperar a melhora do edema e da inflamação para o tratamento definitivo.
Pneumotórax hipertensivo
Conheçam um astro do trauma torácico, já que a chance de uma vida ser salva por conhecer essa condição é imensa! Todo mundo já ouviu falar de pneumotórax hipertensivo.
O que eu vou ver no paciente?

Como eu faço o diagnóstico?
Como essa situação é muito grave e pode gerar morte imediata, NÃO se deve pedir uma radiografia para confirmar o diagnóstico! Se pedirem radiografia no pneumotórax hipertensivo, vocês vão errar a questão (na teórica e na prática).
| O diagnóstico de pneumotórax hipertensivo é clínico. |
Como eu devo tratar?
Chegamos a um momento importante: o diagnóstico está dado! E agora, o que vamos fazer? Primeiro, tiramos o paciente da urgência, fazendo a descompressão torácica com jelco calibroso ( nº 14, por exemplo) que carinhosamente chamamos de punção de alívio. Ela deve ser realizada no 5º espaço intercostal na linha hemiaxilar anterior ou média.
Atenção aqui, pessoal! Não é mais no 2º espaço intercostal na linha hemiclavicular, porque a efetividade era mais baixa. É importante entendermos que essa manobra apenas transforma o pneumotórax hipertensivo em um simples, não sendo a conduta definitiva, ou seja, devemos prosseguir com a drenagem pleural, com dreno tubular ( 24, 28 Fr).
Pneumotórax aberto
O que eu vou ver no paciente?
O pneumotórax aberto acontece quando temos uma ferida grande na parede torácica, mais específicamente maior que ⅔ do diâmetro da traqueia, que altera o equilíbrio entre as pressões intratorácica e a atmosférica. O ar, que sempre tende a ir para local com menor pressão, passa a entrar na cavidade torácica pelo ferimento, e não pela via aérea, resultando em uma ventilação não efetiva.
Como eu faço o diagnóstico?
O diagnóstico é clínico. Observamos um paciente com alteração respiratória e vemos uma ferida com as descrições que falamos ali em cima. Podemos anestesiar o local e explorá-lo para confirmar que violou a cavidade.
Como eu devo tratar?
O tratamento inicial consiste em ocluir a lesão com um curativo com o objetivo de “parar de entrar pelo lugar errado”. Pensem só: se fecharmos o buraco da ferida, teremos outro problema: para onde vai aquele ar que está preso?
Podemos levar o paciente ao famoso pneumotórax hipertensivo… Olha que boa ideia! Precisamos achar um jeito de o ar não entrar, mas de deixá-lo sair. É nessa hora que um curativo de 3 pontas faz todo o sentido! Olhem a imagem abaixo:
Pneumotórax simples
O que eu vou ver no paciente?
A laceração do parênquima pulmonar é a principal causa de pneumotórax. Ela pode ocorrer tanto no trauma contuso quanto no penetrante. A presença de fratura de arcos costais deve alertar para a presença do pneumotórax. Clinicamente, ele vai se manifestar como diminuição dos murmúrios vesiculares, assimetria de expansibilidade torácica e timpanismo à percussão, mas como não estamos falando de um hipertensivo, o quadro clínico pode ser bem sutil.
Como eu faço o diagnóstico?
A radiografia pode nos ajudar bastante, principalmente em casos de pneumotórax pequeno e assintomático, com a presença de ar entre a parede torácica e a pleura visceral.
O principal achado no eFAST apresenta ausência do deslizamento pleural na avaliação dinâmica (falaremos sobre isso no capítulo de trauma de abdome, não se preocupem).
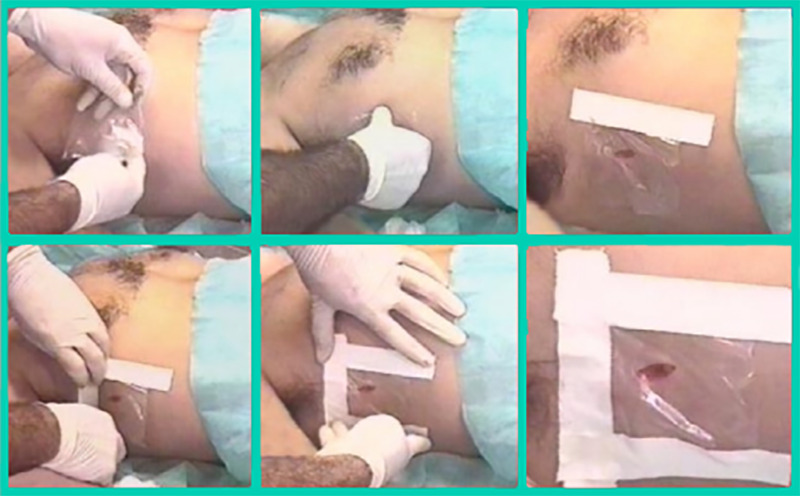
Como eu devo tratar?
E o tratamento? Essa é fácil: drenagem pleural. Em casos de pneumotórax pequeno (< ⅓ do volume pulmonar) e assintomático, podemos realizar uma conduta expectante. No entanto, não podemos esquecer que em casos de ventilação mecânica, procedimento cirúrgico sob anestesia geral e em transporte aéreo é mandatória a drenagem (não queremos um hipertensivo por aqui, pessoal).
Hemotórax maciço
Nosso segundo astro rende muita confusão e angústia. Primeiro, devemos decorar a definição de hemotórax maciço, para não fazer confusão com outras lesões que ainda vão aparecer nesta seção.
| Hemotórax maciço: acúmulo de 1500 ml de sangue ou de ⅓ (ou mais) do volume sanguíneo do paciente na cavidade torácica. |
O que eu vou ver no paciente?
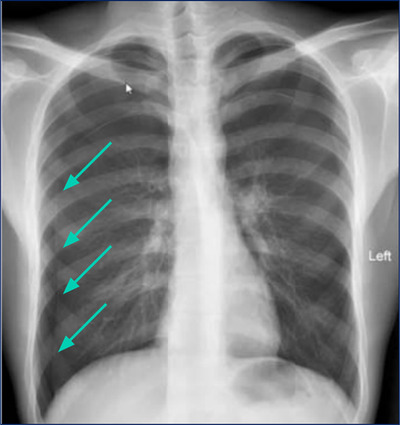
Já que temos uma perda sanguínea tão importante, faz muito sentido pensar que o paciente pode evoluir com um choque hemorrágico. Nos casos em que o hemotórax está associado a um pneumotórax hipertensivo ou a um acúmulo enorme de sangue, pode até ocorrer desvio do mediastino, e daí o choque hipovolêmico estará associado a um obstrutivo (reparem na radiografia abaixo).
Nesses casos, o paciente também vai apresentar murmúrios vesiculares abolidos ou muito diminuídos unilateralmente, sendo maciço à percussão. Mas a jugular estará colabada, já que o paciente está hipovolêmico.

Como eu devo tratar?
Vocês concordam que não faz o menor sentido pensarmos em punção de alívio? Afinal, a morte será pela falta de sangue, e não por efeito mecânico. Então, imediatamente, vamos começar o protocolo de transfusão maciça e, em conjunto, drenamos a cavidade torácica (dreno de 28 ou 32Fr) para descompressão.
Nos casos em que a drenagem inicial foi de 1500 ml ou mais, devemos preparar o dispositivo de autotransfusão. O tratamento nessa situação é prosseguir para o centro cirúrgico para a toracotomia.
É importante lembrar que às vezes, o doente não apresenta um débito inicial tão alto, mas sim um sangramento
contínuo que pode também necessitar de abordagem. Volumes maiores que 200 ml por hora por 2 a 4 horas já indicam um sangramento considerável e, associado à instabilidade hemodinâmica e/ou necessidade de múltiplas transfusões, também pode indicar a necessidade de toracotomia.
Tamponamento cardíaco
O que eu vou ver no paciente?
Aqui, temos um clássico do exame físico. A falha do retorno venoso gera turgência jugular (nossa velha conhecida). O acúmulo de sangue no pericárdio vai abafar as bulhas cardíacas e o baixo débito se reflete em hipotensão. Pronto! Está apresentada a belíssima Tríade de Beck. Mas nem tudo é lindo…

Como eu faço o diagnóstico?
Em uma sala de emergência tumultuada, é bem difícil fazer o diagnóstico dessa condição pela clínica. Então, o FAST (Focused Assessment with Sonography for Trauma) pode ser utilizado para confirmar a hipótese diagnóstica, já que é um exame rápido e de fácil realização. Em caso de confirmação diagnóstica, é lógico que está indicada a toracotomia para o reparo da lesão.

“Esqueceram da punção de Marfan!”
Não, não esquecemos. Nos casos em que o paciente estiver muito instável ou até em AESP, não vamos ficar parados: imediatamente faremos a pericardiocentese por meio de uma punção subxifoidea com jelco, porque não só confirma a principal hipótese, como também tira o doente da extrema urgência (é um problema mecânico, então a gente tira o sangue que está dificultando).
Nesse caso, podemos até deixar uma torneirinha para esvaziar o pericárdio periodicamente e não deixar o paciente parar de novo. Mas essa é uma conduta provisória até fazermos a toracotomia e o reparo definitivo. No entanto, é importante vocês gravarem no coração de vocês (sem nenhum trocadilho!) que não é legal enfiar uma agulha no pericárdio alheio e, por isso, a punção de Marfan é uma conduta de exceção. Em geral, é melhor confirmar com um FAST inócuo antes e, em seguida, realizar a toracotomia.
Ufa, acabamos!
É isso aí, pessoal! Trauma torácico é muito extenso, mas aqui abordamos as principais lesões e aquelas que são ameaçadoras à vida.
Confira mais conteúdos de Medicina de Emergência, dá uma passada na Academia Medway. Por lá disponibilizamos diversos e-books e minicursos completamente gratuitos! Por exemplo, o nosso e-book ECG Sem Mistérios ou o nosso minicurso Semana da Emergência são ótimas opções pra você estar preparado para qualquer plantão no país.
Caso você queira estar completamente preparado para lidar com a Sala de Emergência, temos uma outra dica que pode te interessar. No nosso curso PSMedway, através de aulas teóricas, interativas e simulações realísticas, ensinamos como conduzir as patologias mais graves dentro do departamento de emergência!
Aquele abraço e até a próxima.

Anuar Saleh
Nascido em 1993, em Maringá, se formou em Medicina pela UEM (Universidade Estadual de Maringá). Residência em Medicina de Emergência pelo Hospital Israelita Albert Einstein.




