Varicela (Catapora): diagnóstico, manejo e prevenção em crianças e adultos
A Varicela, popularmente conhecida como catapora, é aquela doença exantemática clássica que todo mundo acha que conhece, mas que na hora do plantão (ou da prova de residência) sempre gera dúvidas sobre o manejo e complicações.
Será que é catapora? Mantenho tratamento apenas sintomático? Quando entrar com Aciclovir? E se o paciente for imunocomprometido? Vamos juntos lapidar esse conhecimento e garantir que você não vai comer bola no diagnóstico e tratamento!
O Agente Etiológico e a Fisiopatologia
A Varicela é causada pelo Vírus Varicela-Zoster (VVZ), um DNA-vírus da família Herpesviridae. É uma doença extremamente contagiosa (taxa de ataque secundário de até 90% em contatos domiciliares susceptíveis).
A transmissão ocorre por contato direto com as lesões ou por gotículas/aerossóis. O vírus entra pelas vias aéreas superiores, replica-se nos linfonodos regionais e causa uma viremia primária. Após uma segunda replicação no fígado e baço, ocorre a viremia secundária, onde o vírus atinge a pele, causando o exantema característico.
Papo de prova: Lembre-se que o VVZ tem a capacidade de estabelecer latência nos gânglios sensitivos. Se ele reativar lá na frente, teremos o famoso Herpes-Zoster.
Quadro Clínico: O “Caminho das Pedras”
O período de incubação varia de 10 a 21 dias. O quadro costuma ser precedido por pródromos leves (febre baixa, mal-estar), seguidos pelo exantema que é o “cartão de visitas” da doença.
As Fases das Lesões
A característica mais marcante da varicela é o pleomorfismo regional. Isso significa que você encontrará lesões em diferentes estágios evolutivos simultaneamente:
- Mácula: Mancha avermelhada inicial.
- Pápula: Elevação da pele.
- Vesícula: Conteúdo líquido límpido (com o clássico aspecto de “gota de orvalho sobre pétala de rosa”).
- Pústula: O líquido torna-se turvo.
- Crosta: A fase final.
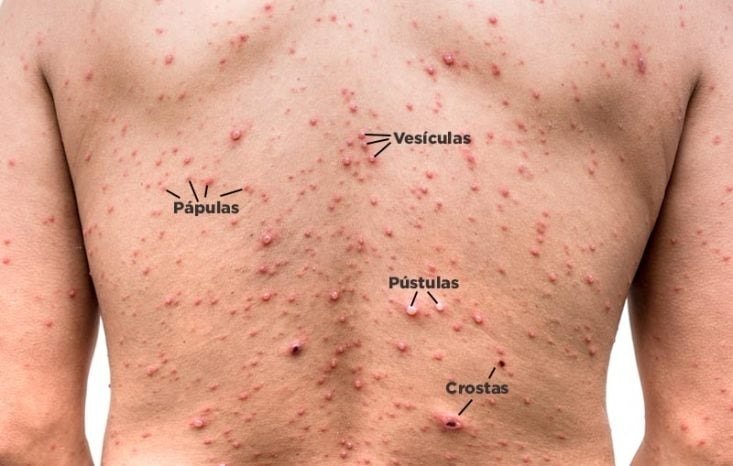
O exantema é tipicamente centrípeto (começa no tronco e face e depois vai para as extremidades) e muito pruriginoso.
Quando o paciente deixa de transmitir? A transmissão ocorre desde 2 dias antes do aparecimento do exantema até que todas as lesões estejam na fase de crosta. Se houver uma única vesícula, o isolamento (contato e respiratório) deve ser mantido.
Manejo e tratamento: o que fazer?
Na maioria das crianças hígidas, o tratamento é sintomático.
- Prurido: Anti-histamínicos sistêmicos (evite tópicos).
- Febre: Paracetamol ou Dipirona.
- IMPORTANTE: Nunca use Ácido Acetilsalicílico (AAS) pelo risco de Síndrome de Reye. Também há discussões sobre o uso de Anti-inflamatórios Não Esteroidais (AINEs), como o ibuprofeno, pela associação com infecções bacterianas secundárias graves (Fasciíte Necrosante). Na dúvida? Vá de Dipirona.
Quando usar Aciclovir Oral?
O Ministério da Saúde indica o uso de aciclovir oral para pessoas com risco de agravamento. Para crianças (<12 anos), o uso não é indicado de rotina, exceto em situações específicas:
- Portadoras de doenças dermatológicas ou pneumopatias crônicas;
- Pacientes em uso de corticoterapia ou em uso prolongado de AAS;
- Dose Pediátrica: 20 mg/kg/dose, via oral, 5 vezes ao dia (máx. 800mg/dia), por 5 dias.
Para adultos sem comprometimento imunológico, a indicação fica a critério médico (maior eficácia se iniciado nas primeiras 24h) na dose de 800 mg, via oral, 5 vezes ao dia, por 7 dias.
E o Aciclovir Endovenoso?
Fica reservado para reduzir a mortalidade em casos graves ou grupos de alto risco, idealmente nas primeiras 24 horas dos sintomas:
- Crianças com imunocomprometimento ou casos graves: 10 mg/kg, a cada 8 horas, por 7 a 14 dias.
- Adultos com imunocomprometimento: 10 a 15 mg/kg, via endovenosa, 3 vezes ao dia, por no mínimo 7 dias.
- Gestantes: Não recomendado de rotina, mas deve ser considerado via endovenosa em caso de complicações como a pneumonite
Complicações
A complicação mais comum na pediatria é a infecção bacteriana secundária das lesões (S. aureus ou S. pyogenes). Se a febre persistir por mais de 3-4 dias ou retornar após melhora inicial, suspeite!
Outras complicações importantes:
- Ataxia Cerebelar Aguda: Marcha instável, geralmente benigna e autolimitada.
- Pneumonia Varicelosa: Mais comum em adultos e gestantes, com alta morbidade.
- Encefalite: Quadro neurológico grave.
Prevenção e Profilaxia Pós-Exposição
Pessoal, a principal medida de prevenção é a vacinação!
O Programa Nacional de Imunização (PNI) oferece vacina contra a varicela para todas as crianças com 15 meses e 4 anos de idade, através da vacina tetra-viral (Sarampo, Caxumba, Rubéola e Varicela). Pelo calendário vacinal da Sociedade Brasileira de Pediatria, esta vacina está indicada aos 12 e 15 meses de idade.
Bloqueio Vacinal
Se um paciente suscetível foi exposto, você pode fazer a vacina de bloqueio em até 3 a 5 dias após o contato (em maiores de 9 meses sem contraindicações).
Imunoglobulina Específica (VZIG)
Indicada para prevenir a doença em pessoas de alto risco que não podem ser vacinadas (em até 96h, idealmente):
- Imunodeprimidos expostos;
- Gestantes suscetíveis;
- Recém-nascidos de mães que tiveram varicela entre 5 dias antes e 2 dias após o parto.
Como isso cai na prova?
As bancas adoram cobrar o pleomorfismo regional e as indicações de bloqueio vacinal vs. imunoglobulina. Fique atento também às contraindicações de medicamentos (o clássico “não use AAS”).
Resumão Medway: Guia Prático de Conduta
| Característica | Detalhe Prático |
| Agente | Vírus Varicela-Zoster (VVZ) |
| Transmissão | Aerossol e contato (até todas as lesões virarem crosta) |
| Quadro Típico | Pleomorfismo: Mácula -> Pápula -> Vesícula -> Crosta |
| Tratamento Base | Sintomáticos (Cuidado com AAS e Ibuprofeno!) |
| Aciclovir VO | > 12 anos não vacinados, 2º caso domiciliar, doenças crônicas, uso de coticoide |
| Vacina | PNI: 15 meses (Tetra viral)Particular (SBP): 12 e 15 meses (Tetra viral) |
| Profilaxia pós-exposição (PPE) | >9 meses: Vacina de bloqueio em até 3-5 dias após o contato;Imunodeprimidos, gestantes e RNs em casos específicos: Imunoglobulina (VZIG) |
Gostou desse conteúdo? Se você quer dominar não só as exantemáticas, mas toda a Pediatria para as provas de Residência Médica, vale a pena dar uma olhada no nosso Guia de Bolso em Pediatria. Vem ser Medway!
Bora pra cima!

Paola Romani Ferreira Suhet
Graduada em Medicina pela Universidade São Francisco (USF) em Bragança Paulista, SP. Completou a Residência Médica em Pediatria pelo Hospital Infantil Sabará em São Paulo, SP. Hoje realiza pós-doutorado em Alergia e Imunologia Pediátrica na University of South Florida e Johns Hopkins All Children’s Hospital em Saint Petersburg, FL, nos Estados Unidos.

