Apendicite aguda: o que fazer no pós-operatório?
Fala, galera. Como vocês estão? Muito se fala sobre os procedimentos cirúrgicos, mas cuidados básicos no pós-operatório acabam ficando de lado. Devo manter o paciente internado ou dar alta precoce? Mantenho antibiótico ou tiro? Dou dieta em quanto tempo? Preciso de anticoagulação profilática? E se preciso, posso voltar em quanto tempo? O objetivo deste post é facilitar sua vida na enfermaria cirúrgica nos pacientes em pós-operatório (PO) de apendicite aguda.
O pós-operatório de uma apendicite aguda, seja em relação a uma cirurgia aberta ou laparoscópica, é semelhante em muitos aspectos. O que diferencia é o fato de ser uma apendicite complicada ou não complicada.
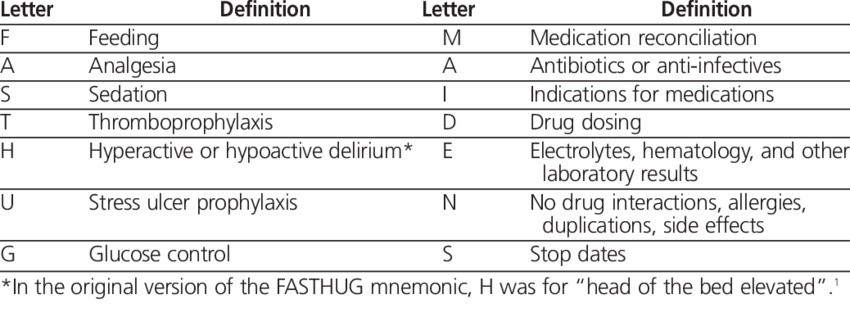
Sempre que falamos de PO, precisamos pensar em prescrição e condutas até a alta e após a alta. Não existe um protocolo universal que dita como deve ser o PO especificamente, mas a ideia é elencar pontos principais e práticos. Para sistematizar, vamos utilizar o FAST-HUG e destacar algumas peculiaridades.
Antes de seguirmos falando sobre o pós-operatório da apendicite aguda, que tal já baixar o nosso e-book Técnica Operatória: suturas e fios cirúrgicos? Lá você vai aprender tudo sobre como identificar os fios e os detalhes deles para saber qual é o mais apropriado para cada tipo de situação. Clique AQUI para fazer download gratuitamente!
Ao pensarmos em apendicite aguda não complicada
F: podemos começar a introdução de dieta logo após o procedimento cirúrgico, quando o paciente estiver com o sensório pós-anestesia/sedação recuperado. Iniciamos com uma dieta leve, com progressão já no dia seguinte para dieta geral;
- Se enjoo, iniciar antiemético regular para facilitar na aceitação da dieta;
- Se jejum: prescrever soro glicosado de manutenção: SG 5% 500 ml 6/6 horas + NaCl 20%, 20 ml de 6/6 horas;
A: antibióticos não são necessários no pós-operatório da apendicite aguda não complicada;
Manter uma analgesia regular para facilitar na recuperação:
- Dipirona 1 grama, EV, de 6/6 horas;
- Se dor intensa: tramadol 100 mg, EV, 8/8 horas;
S: sem necessidade;
Aproveitando, se Sedoanalgesia é um assunto que te gera dúvidas, principalmente quando você precisa individualizar condutas para cada paciente, sugiro que você faça o nosso Curso de Analgesia e Sedação, que é totalmente gratuito! São 20 aulas completas sobre o assunto para você nunca mais ter dúvidas e ainda receber um certificado de conclusão ao final! Inscreva-se já aqui.
T: Não é necessário anticoagulação profilática. O paciente deve ser estimulado a andar e sair do leito;
H: Manter cabeceira elevada;
U: Não é necessário profilaxia para úlcera de estresse;
G: Se jejum, manter controle glicêmico de 6/6 horas;
Extras
- Sem necessidade de acesso venoso central / sondagem vesical de demora;
- Desmame de analgésicos conforme evolução.
- Ajuste de dose de medicações de acordo com quadro clínico do paciente (insuficiência renal/hepática).
Peculiaridades
- Alta: pode ser realizada no mesmo dia de acordo com evolução do paciente;
- Recomendações de alta: se a apendicectomia for videolaparoscópica (VLP) o tempo de repouso relativo são 7 dias; se for cirurgia aberta McBruney o tempo se estende para 30 dias; se for cirurgia aberta mediana (laparotômica) o tempo se estende para três meses.
- Retirar os pontos em 7 a 10 dias após o procedimento; manter analgesia regular; marcar retorno ambulatorial em 30 dias para checar ferida operatória e evolução clínica; orientar sinais de alarme (febre, dor abdominal, saída de secreção pela ferida operatória) e ida a pronto socorro se necessário.
Ao pensarmos em apendicite aguda complicada
Mas antes de continuar a tratar da apendicite aguda, eu tenho um recado para você que pretende prestar prova de residência médica este ano: teremos 5 aulas gratuitas no nosso canal no YouTube, todas abordando temas que mais caem nas provas de residência médica! Inscreva-se no #VemPraMedway para receber as apostilas de cada aula e ainda participar de um simulado inédito online ou presencial. Clique AQUI para conferir a programação completa e fazer sua inscrição.
Agora, voltando ao assunto…
F: Três a sete por cento dos pacientes podem desenvolver íleo ou obstrução intestinal precoce após a cirurgia, portanto a dieta deve ser avançada conforme a situação clínica do paciente.
- Após o procedimento cirúrgico: manter jejum mais aporte glicêmico: SG 5% 500 ml 6/6 horas + NaCl 20%, 20 ml de 6/6 horas;
- A ausência de peristalse a ausculta não deve retardar a introdução da dieta;
- Se previsão de jejum prolongado (superior a 3 a 5 dias): iniciar dieta parenteral;
A: Antibióticos são necessários no pós-operatório da apendicite aguda complicada, por um período de três a cinco dias para adultos, conforme parâmetros clínicos e laboratoriais como febre e leucocitose. Ex: Metronidazol 500 mg EV 8/8 horas + Ceftriaxone 1 g EV 12/12 horas;
Manter uma analgesia regular para facilitar a recuperação.
- Dipirona 1 grama, EV, de 6/6 horas;
- Se dor intensa: tramadol 100 mg, EV, 8/8 horas;
S: A depender das condições clínicas no PO (necessidade de manter IOT);
No nosso Guia de Prescrições, você fica sabendo ainda mais sobre qual é o melhor momento para prescrever cada medicamento. Se você ainda não tem, já faz download para ter esse recurso à mão durante os seus plantões!
T: Anticoagulação profilática pode ser reiniciada doze horas após o procedimento cirúrgico, se não houver contraindicações;
H: Manter cabeceira elevada;
U: Omeprazol 40 mg EV, 1 x ao dia. Prescrever inibidor de bomba de prótons se o paciente for considerado de alto ou médio risco para lesão aguda de mucosa gástrica (10 ou mais pontos):
- Idade > 60 anos: 2 pontos
- Masculino: 2 pontos
- Insuficiência renal aguda: 2 pontos
- Hepatopatia: 2 pontos
- Sepse: 2 pontos
- Uso anticoagulante dose profilática: 2 pontos
- Coagulopatia ou anticoagulante dose plena*: 3 pontos
- Internação em medicina interna / clínica médica: 3 pontos
*Enoxaparina > 60 mg/dia
*INR > 1,5, PTTr > 2x controle e/ou plaquetas < 50 mil.
G: Em caso de jejum, manter controle glicêmico de 6/6 horas.
Extras
- Não postergar uso de acesso venoso central e sondagem vesical de demora, pois são vias para infecção.
- Desmame de sedação e analgésicos conforme evolução.
- Ajuste de dose de medicações de acordo com quadro clínico do paciente (insuficiência renal/hepática).
Peculiaridades
Pessoal, as peculiaridades são as seguintes:
- Alta: os pacientes podem receber alta assim que tolerarem uma dieta regular;
- Recomendações de alta: se a apendicectomia for videolaparoscópica (VLP), o tempo de repouso relativo são 7 dias; se for cirurgia aberta McBruney o tempo se estende para 30 dias; se for cirurgia aberta mediana (laparotômica) o tempo se estende para três meses;
- Retirar os pontos em 7 a 10 dias após o procedimento; prescrever ciprofloxacino 500 mg de 12/12 horas + metronidazol 500 mg de 8/8 horas; manter analgesia regular; marcar retorno ambulatorial em 30 dias para checar ferida operatória e evolução clínica; orientar sinais de alarme e ida a pronto socorro se necessário.
Sinais de alarme para orientação aos pacientes
- Infecção: superficial: dor, hiperemia, vermelhidão dos pontos; infecções profundas: dor, náusea, vômito, taquicardia e febre;
- Deiscências: surgimento de hérnia incisional;
- Sangramentos;
- Para de eliminação de flatos e fezes;
É isso, pessoal!
Operar é ótimo, mas saber conduzir o paciente na enfermaria é fundamental para o sucesso do procedimento. Cada paciente deve ser avaliado individualmente conforme a evolução clínica, mas se garantir no básico já é meio caminho andado. Espero que tenham curtido o texto e não deixem de checar as outras leituras disponíveis no blog se quiserem se praticidade e segurança para enfrentar o dia a dia da vida médica. Abraços e até a próxima leitura!
Confira mais conteúdos de Medicina de Emergência, dá uma passada lá na Academia Medway. Por lá disponibilizamos diversos e-books e minicursos completamente gratuitos! Por exemplo, o nosso e-book ECG Sem Mistérios ou o nosso minicurso Semana da Emergência são ótimas opções pra você estar preparado para qualquer plantão no país.
Caso você queira estar completamente preparado para lidar com a Sala de Emergência, temos uma outra dica que pode te interessar. No nosso curso PSMedway, através de aulas teóricas, interativas e simulações realísticas, ensinamos como conduzir as patologias mais graves dentro do departamento de emergência.
Até a próxima!
Referências
- Salomone Di Saverio, et. al.Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15.
- Douglas Smink, MD, MPHDavid I Soybel, MD. Management of acute appendicitis in adults. Disponível aqui.
- Miriam Baron Barshak, MD. Antimicrobial approach to intra-abdominal infections in adults. Disponível aqui.
- Shoshana J. Herzig MD, MPH, et. al. Risk Factors for Nosocomial Gastrointestinal Bleeding and Use of Acid-Suppressive Medication in Non-Critically Ill Patients. Journal of General Internal Medicine volume 28, pages 683–690 (2013).

Matheus Carvalho Silva
Matheus Carvalho Silva, nascido em 1993, em Coronel Fabriciano (MG), se formou em Medicina pela Universidade Federal Fluminense (UFF). Residência em Cirurgia Geral na Universidade Federal de São Paulo (UNIFESP/EPM).




