Crise asmática na emergência: domine os principais conceitos!
Fala pessoal, tudo bem? Hoje falaremos sobre a exacerbação de uma doença bastante comum e com a qual nós nos deparamos muito frequentemente na emergência: crise asmática! Bora começar com três mensagens iniciais importantes:
1) Asma é uma doença potencialmente grave, que leva a relevante morbidade e mortalidade mundo afora.
2) O tratamento correto desta patologia previne crises e reduz de forma marcante seu impacto na qualidade de vida e na própria longevidade desses pacientes.
3) Apesar de simples (ou nem tanto), até 80% dos pacientes asmáticos usam de forma imprecisa as medicações e boa parte disso se deve a nós, profissionais de saúde.
Entendendo a fisiopatologia para saber o porquê de cada medicação na crise asmática
Antes de seguirmos, para você que quer ser capaz de interpretar qualquer ECG, saiba que nosso Curso de ECG está com inscrições abertas! Esse curso foi pensado para te levar do nível básico ao especialista, e conta com aulas específicas para discussões de casos clínicos, questões para treinamento, apostilas completas e flashcards! Está esperando o que para saber tudo sobre ECG? Clique aqui e se inscreva!
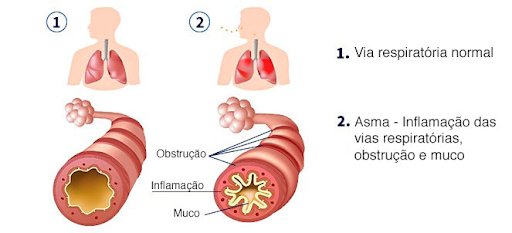
Voltando ao nosso tópico, a asma é uma doença inflamatória crônica de vias aéreas, que gera obstrução reversível ao fluxo aéreo. E como boa doença de caráter inflamatório, tem flutuações marcantes de sintomatologia tanto entre diferentes indivíduos, quanto em relação ao mesmo paciente, ao longo do tempo.
As exacerbações, que são os termos mais corretos para as crises, são um fator determinante de desfechos desfavoráveis nesses pacientes e espero te convencer da importância de reconhecer e tratar esses episódios, além de trabalharmos juntos para que eles sejam cada vez menos frequentes.
Por que ocorre a crise asmática?
Considerando a hiperreatividade marcante de vias aéreas desses pacientes, as crises ocorrem por picos de contração da musculatura lisa peribrônquica “irritada”, de produção excessiva de muco e de infiltração/espessamento da parede das vias aéreas pela inflamação, provocando obstrução de vias aéreas, que prejudica principalmente a expiração.
Esse padrão de obstrução do fluxo aéreo também está presente em outras doenças respiratórias, e vale a pena revisar esse raciocínio no guia completo de distúrbios obstrutivos.
Pensando nessa cascata, entendemos porque o uso de Beta2-agonistas de curta ação (SABA), responsáveis por broncodilatação, são úteis no tratamento, da mesma forma que os Anticolinérgicos de curta ação (SAMA) também têm sua função: lembra que os receptores muscarínicos de acetilcolina estimulam a contração de musculatura lisa? O efeito anticolinérgico contribui ainda para diminuição da secretividade das vias aéreas. Por fim, o corticóide entra como potente anti-inflamatório neste cenário.
Quais são as causas principais da crise asmática?
- Alérgenos (poeira com resíduos de ácaro, baratas, pólen);
- Temperaturas mais baixas;
- Infecções de vias aéreas;
- Poluição;
- Tabagismo (ativo ou passivo);
- Dentre outros são listados como potenciais causadores de exacerbação, embora podemos não identificá-los claramente.
Antes de falarmos do que define uma crise asmática e os sintomas, já deixo a dica do nosso e-book Crise de asma: da Clínica Médica à Pediatria, em que falamos sobre o essencial do manejo de uma crise asmática – tanto na população adulta quanto na população pediátrica, incluindo fatores desencadeantes, tratamentos e classificação da gravidade e um guia de consulta rápido para o PS. Clique AQUI e baixe agora.
O que define uma crise asmática?
Uma crise asmática trata-se de uma piora aguda ou subaguda em sinais e sintomas, comparado com seu estado basal, demandando mudança no tratamento, pelo menos momentaneamente. Ao longo da identificação da gravidade das crises ficará mais claro o que é “sair do basal”. Mas só adiantando, aqui vão dois exemplos:
- A criança que vai para a casa dos avós, onde o ambiente é sabidamente rico em poeira, mofo e umidade (perdão aos vovôs pelo estigma, mas é algo até certo ponto frequente na nossa rotina!), entra em contato com tais alérgenos e irritantes especialmente a noite, e acorda ou amanhece com “peito chiando”, com acessos de tosse ou dor torácica, além de dispneia.
- Paciente sabidamente asmático “adquire” uma infecção viral, desenvolve inicialmente sintomas gripais de via aérea superior e evolui com dispneia e sibilância.
Principais sintomas da crise asmática
- Piora da dispneia;
- Dificuldade de fala de frases completas;
- Acessos de tosse;
- Sibilância;
- Dor torácica;
- Taquicardia, acompanhados ou não de dessaturação;
- Prolongamento do tempo expiratório;
- Sinais de desconforto respiratório franco.
Sempre procure avaliar a chance dessa dispneia e eventual queda de saturação ser causada por outras doenças, como IC descompensada (que pode inclusive sibilar – antigamente e erroneamente descrita como “asma cardíaca”), TEP, ingestão de corpo estranho, dentre outros.
História prévia e desencadeantes presentes, naturalmente, reforçam nossa hipótese diagnóstica, demorou?
Tratamento
Avaliação inicial
A intensidade do tratamento depende da gravidade da crise e para isso faremos uma avaliação inicial.
Obs: aqui, para cada faixa etária, há pontos de cortes distintos para sinais vitais e parâmetros de fluxo, então vamos descrever os mais comumente usados para ≥ 12 anos, com a ressalva que você precisa ter uma noção mínima de FC e FR para as faixas etárias mais baixas.
Nem precisa decorar, mas ao examinar uma criança de 5 anos, por exemplo, você deve pelo menos ficar desconfiado que uma FC > 150 bpm não deve ser normal. A partir daí, consulte rapidamente uma referência e confirme a informação, fechado?
Lembre-se que a FC tende a ser maior quanto mais jovem o indivíduo for. Fique ativa ou ativo, mas reforço que você não precisa perder noites de sono tentando memorizar esses parâmetros. Tenha o máximo de contato com os paciente e atenção durante esses encontros, que esses “feelings clínicos” mais grosseiros virão!
Tratamento da crise asmática
Vamos para o tratamento e, para isso, 3 condutas consideradas “universais” (entre aspas porque O2 será ofertado sob demanda!)
- Oferte oxigênio, se necessário, para Saturação com os alvos:
- Adultos 93-95%
- Crianças 94-98% (ou adultos cardiopatas)
- Beta2 de Curta Ação: é a BASE do tratamento da crise asmática, feita inicialmente em ciclos a cada 20 min, por 3 vezes, ao longo de 1 hora, podendo até reduzir o intervalo entre as aplicações, conforme gravidade.
- O GINA dá nítida preferência para medicação inalatória ao invés de nebulização, sequer tratando desta última forma ao longo do texto.
Isso ganhou ainda mais importância no contexto da COVID-19, considerando que a nebulização tem poder de dispersão viral importante!
- Adultos, 4-10 puffs a cada 20min, preferencialmente com espaçador.
- Crianças: 1 puff / 2-3Kg a cada 20 min, preferencialmente com espaçador.
- 0 a 3 anos: espaçador com máscara
- 3-5 anos: espaçador direto na boca.
- Se for usar nebulização: em 3-5 mL de SF 0,9%
- Crianças: 1 gota /3 Kg (Dose máxima = 5mg = 1mL = 20 gotas)
- Adultos: 10 a 20 gotas
- Corticóide:
- Via oral:
- Adultos: 40-50 mg/dia de prednisolona
- Crianças: 1-2 mg/Kg, (máx de 40-50 mg/dia)
- EV (metilprednisolona) – não há grande diferença em efetividade, segundo a literatura, devendo ser usada na indisponibilidade de via oral.
- 0,5 – 1mg/Kg a cada 4-6h, máximo de 60mg/dia.
- Via oral:
Beleza, mas essa é uma visão geral! Como dissemos, dependendo da intensidade da crise, seremos mais ou menos agressivos. Então, bora graduar a gravidade da crise asmática?
Crise asmática leve a moderada
- Fala frases completas
- Sem uso de musculatura acessória
- FC ≤ 120 bpm
- FR ≤ 30 irpm
- Sat ≥100%
- Peak Flow (pico de fluxo medido por aparelho específico) > 50%.
Nestes casos, as 3 medidas descritas acima como base do tratamento darão conta do recado na grande maioria das vezes, sequer sendo necessário o uso do ipratrópio. Então, prosseguiremos com os cuidados pós crise que trataremos abaixo.
A reavaliação deve ser frequente e novos resgates de 3 ciclos de SABA + SAMA, espaçados a cada 20 minutos, podem ser feitos.
Crise asmática grave
- Frases entrecortadas, agitação.
- Uso de musculatura acessória
- FC > 120 bpm
- FR > 30 irpm
- Sat < 90%.
- Pico de Fluxo < 50%
Agora, faremos todas as medidas descritas anteriormente e adicionaremos o uso do anti-muscarínico de ação curta, o brometo de ipratrópio, ficando atentos para que, se não houver melhora do quadro, poderemos prescrever sulfato de Magnésio.
Em resumo, teríamos:
- O2, se necessário.
- Beta2-agonista
- Corticoide (pela dispneia mais intensa, tende-se a usar EV).
- Ipratrópio, a cada 20 minutos, junto com o Beta2.
- Em nebulização:
- < 6 anos: 8 – 20 gotas
- 6 -12 anos: 20 gotas
- > 12 anos: 40 gotas
- Em spray
- 2 jatos de 6/6 horas (máx 12 jatos/dia).
- Em nebulização:
- Sulfato de Magnésio, na ausência de resposta após 1 hora do esquema acima.
- a. Crianças: 25-75 mg/Kg/dose EV dose única e infusão lenta – 20-30 minutos, com máximo de 2g.
- b. Adultos: Sulfato de Mg a 10%: 12 – 20 mL + 80 ml de SF 0,9% em 20-30 minutos.
Atenção, há disponível em alguns serviços soluções de Sulfato de Mg a 50%, então cuidado com essas diluições!
Crise asmática muito Grave
- Confusão
- Sonolência.
- Tórax Silencioso – CUIDADO, VOCÊ NÃO VAI AUSCULTAR SIBILOS, MAS O PACIENTE ESTÁ MUITO MAL!
- Pulso paradoxal (queda de PAS > 10mmHg na inspiração)
- Por que isso ocorre? Galera, há tanto aprisionamento aéreo que, ao inspirar, a entrada ainda mais ar neste tórax, faz o VE ser literalmente comprimido, o que gera menor débito cardíaco na sístole e queda da pressão sistólica)
Galera, esse paciente requer todas as medidas já descritas, mas ele não pode ser manejado em outro ambiente que não seja a UTI e necessita de Intubação Orotraqueal. Já adianto que ventilar o paciente asmático não é tarefa simples, mas é necessário!
Então, neste cenário teríamos:
- Suporte ventilatório – IOT + VM
- Beta2-agonista
- Ipratrópio
- Ambos podem ser feitos via Tubo Orotraqueal
- Corticóide EV.
- Sulfato de Magnésio já pode ser terapia inicial.
Como avaliar e o que fazer quando o paciente melhora?
Nas reavaliações, usaremos a melhora dos parâmetros que definem a gravidade das crises para definir a evolução favorável, além de normalização do padrão respiratório, evidentemente.
Exemplo: se o paciente passa a necessitar menos de O2 para manter alvo, reduz FC e FR, diminui o grau de tiragem intercostal ou a resolve, define-se uma curva de melhora.
É prudente que o observemos por algum tempo, variando de acordo com a literatura, mas em geral faremos isso por pelo menos 24h após estabilização completa do padrão respiratório e sinais vitais, nos casos graves.
Neste período, deixaremos o Beta2 em dose basal (pode ser igual à dose utilizada nos ciclos de resgate, ou menor, como 2 puffs) a cada 2/2h, 4/4h, ou 6/6h, conforme necessidade. O ipratrópio também pode ser mantido em 2 jatos a cada 6/6h ou na dosagem citada acima, em gotas, também de 6/6h.
Quando dar alta hospitalar para o paciente?
Quando não for mais necessário suporte de O2 e dados vitais normalizarem, estando o paciente confortável do ponto de vista respiratório, pensemos na alta hospitalar. Mas para a alta, algumas observações são muito importantes.
A primeira: manteremos o corticóide VO por 5 – 7 dias em > de 5 anos e por 3-5 dias nos ≤ 5 anos.
A segunda: mantemos o salbutamol, por exemplo, como resgate, por cerca de 5 dias ou mais, de horário, para terapia de alívio, até que todos os sintomas se resolvam.
A terceira: se não usava tratamento de manutenção, inicie! Se já usava, progrida 1 Step.
A quarta: cheque incansavelmente técnica, reforce a adesão ao tratamento de manutenção, propondo soluções para a minimização das exposições ambientais (Tabaco, poeira, mofo, entre outros).
A quinta e última: a mão que faz a alta é a mesma que marca o retorno precoce, em 5-7 dias, para reavaliar sintomas, adesão, técnica e medidas ambientais. Sim, isso é muito relevante. Entre adultos, até 80% (80%!) dos asmáticos têm erros ou vícios de técnica.
Quase terminando, 2 detalhes que o GINA traz, que na maioria das vezes são negligenciados:
- Avaliação do risco de morte relacionada a exacerbações:
Fatores como exacerbação com Intubação prévia, hospitalização há < 1 ano, baixa aderência ao tratamento de manutenção, ausência de um plano de controle, uso excessivo, principalmente se exclusivo, do SABA como resgate, além de comorbidades psiquiátricas e ausência de plano de ação claro e escrito são listados como importantes. Isso pode nos fazer buscar um controle mais rígido e agressivo da asma deste indivíduo sob maior risco.
- Definição de plano de ação para todo paciente asmático que identifica deterioração do seu estado basal, que inclui:
- Asma leve/moderada: quando piora dos sintomas ou da função pulmonar, realizar:
- Aumento da frequência de Medicação de resgate (para checar qual medicação é recomendada para resgate em cada faixa etária, consulte nosso texto sobre atualizações no manejo da Asma.
- Se necessidade de uso do resgate em intervalos menores que 3 horas ou > 12 doses em 1 dia, procurar atendimento.
- Considerar duplicar ou quadruplicar a dose do CI + LABA ou CI de manutenção.
- Se ausência de melhora em 48h, ou Pico de Fluxo Expiratório (para aqueles que têm o aparelho de medida) < 60% do melhor: iniciar corticóide oral 40-50 mg nos adultos, 1-2mg/kg/dia em crianças (máximo 40mg), por 3-5 (<5 anos) e 5- 7 dias (≥6 anos). Neste caso é necessária consulta médica.
- Asma leve/moderada: quando piora dos sintomas ou da função pulmonar, realizar:
Para propor esse plano, convenhamos, o paciente deve ser bem orientado e com bom grau de entendimento, o que, infelizmente, nem sempre é a nossa realidade.
Ufa, acabamos!
Agora você já pode ficar tranquilo se chegar um caso de crise asmática no seu plantão! E pra complementar seu conhecimento, dá uma olhada no vídeo que fizemos para o nosso canal do YouTube sobre como agir se você não tiver um espaçador em mãos no seus atendimentos com crianças:
Agora que você está mais informado, temos uma dica pra você. Confira mais conteúdos de Medicina de Emergência na Academia Medway. Por lá disponibilizamos diversos e-books e minicursos completamente gratuitos! Por exemplo, o nosso e-book ECG Sem Mistérios ou o nosso minicurso Semana da Emergência são ótimas opções pra você estar preparado para qualquer plantão no país.Caso você queira estar completamente preparado para lidar com a Sala de Emergência, temos uma outra dica que pode te interessar. No nosso curso PSMedway, através de aulas teóricas, interativas e simulações realísticas, ensinamos como conduzir as patologias mais graves dentro do departamento de emergência! Pra cima!

Lucas Faria
Mineiro de Uberlândia, nascido em 1995, formado pela Universidade Federal de Uberlândia. Residência em Clínica Médica no Hospital de Clínicas da USP de Ribeirão Preto.