GINA 2021: o que mudou na nova edição?
Fala pessoal, todo mundo bem? Espero que sim, porque o tema de hoje é bacana demais, tanto pela frequência com a qual nos deparamos com a asma, quanto pela atualização constante que o GINA, a “Enciclopédia” da Asma no meio médico, nos traz, anualmente. E vem comigo que tem até um “bate-bola” sobre Covid-19 no paciente asmático, no final! E aí, pronto pra descobrir o que mudou no GINA 2021?
E antes de continuarmos, saiba que temos um artigo recente com as atualizações do GINA 2024. Então, corre lá para dar uma olhada depois de conferir este aqui!
Primeiro, bora definir rapidinho o que é asma?
Asma é uma doença de vias aéreas, especialmente brônquios médios e pequenos (poupa alvéolos), caracterizada por hiper reatividade brônquica, excesso de produção de muco e espessamento/inflamação da parede dessas vias. E aqui temos um detalhe essencial: como doença de caráter inflamatório, todo esse processo é variável, ou seja, após exposições mais ou menos específicas, o paciente pode apresentar piora de sintomas, caracterizando as exacerbações, que são as chamadas crises de asma, além de manter um estado basal, que também é flutuante em intensidade de sintomas e de comprometimento obstrutivo de via aérea.
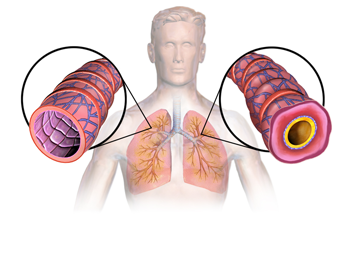
Esse comprometimento é dito obstrutivo porque com estímulos para contração da musculatura lisa peribrônquica, com o muco abundante e com as paredes mais espessas, as vias aéreas passam a ter muita resistência ao fluxo aéreo.
Esse mesmo mecanismo está presente em outras doenças respiratórias obstrutivas, e vale a pena revisar esse raciocínio no guia completo de distúrbios obstrutivos.
Quer um conceito simples, mas muito útil?
Como a inspiração é um momento ativo da respiração e a expiração, em condições normais, é passiva, é justamente a expiração do ar a grande prejudicada em caso de obstrução, visto que não há, a princípio, uma “força motriz” para jogar o ar para fora, como a contração diafragmática na fase inspiratória.
E uma vez entendida essa “base” (que não mudou) fica fácil compreender o diagnóstico da asma, suas manifestações e, por tabela, entender o que mudou no GINA 2021.
Está aqui porque acredita que esse assunto vai cair nas provas de residência médica que você vai prestar? Muito bem! Estudar com direcionamento para as provas que você quer prestar é fundamental na sua jornada rumo à aprovação na instituição dos seus sonhos, e com os Extensivos você tem todos os recursos para uma preparação direcionada e completa para ser aprovado nas principais residências médicas do país!
Quer conhecer na prática a metodologia padrão-ouro que levou a mais de 13.000 aprovações em todo o país? Então teste grátis o Extensivo Medway por 7 dias!
Como faço o diagnóstico de asma?
Os principais sintomas que devem motivar suspeição clínica são tosse seca, intolerância ao exercício, dispneia, dor torácica, sibilância, podendo apresentar desconforto respiratório e dessaturação durante crises. Agora, bora aplicar o que já vimos!
Em espirometria, avaliamos a expiração, o grande “alvo da obstrução”, de algumas formas, mas as duas mais relevantes são (de modo simplifiado):

- VEF1: velocidade de fluxo expirado no 1º segundo.
- CVF: capacidade vital forçada (todo ar exalado de forma máxima, após inspiração também máxima). Se liga na imagem!
Tenho certeza que você já domina esse conceito:
A relação entre VEF1/CVF (Índice de Tiffeneau), quando < 0,70 pós broncodilatação, define um distúrbio ventilatório como obstrutivo.
Por que? A obstrução não prejudica a expiração, que é passiva? É só pensar que a exalação do ar depende basicamente do recolhimento elástico do pulmão, da caixa torácica e do diafragma, todos distendidos, pelas forças da inspiração. Esse recolhimento seria mais intenso no 1º segundo (toda estrutura distendida de forma máxima), o que gera alta velocidade de fluxo inicial, no 1ºs (VEF1), se tudo estivesse normal.
Como temos obstrução, é a velocidade que seria gerada por esse pico de força elástica (“tudo bastante tenso e distendido, querendo voltar ao basal”) a grande impactada e, por ter resistência ao fluxo, a CVF também é afetada. Porém, ainda que o paciente consiga exalar por mais tempo (por isso aumento do Texp), essa dificuldade resulta em um volume total exalado menor que o normal, mas com queda proporcional menor que a queda do VEF1. Por isso VEF1/CVF cai, sacou?
E o detalhe final do diagnóstico: a obstrução de fluxo na asma é variável ! Isso é definidor de asma e também não mudou!
Para caracterizar essa variação, também chamada de “reversibilidade”, temos que observar aumento de VEF1 pós Broncodilatação, em relação à pré-broncodilatação.
- Em ≥ 12 anos: precisamos que VEF1 aumente em 12% e ≥ 200 mL
- De 6 a 12 anos: basta que VEF1 aumente em 12% OU ≥ 200 mL.
- Em < 6 anos, o diagnóstico requer mais detalhamento, pois não fazemos espiro nessas crianças, mas isso é papo para outro momento!
Cuidado! Paciente asmático tem uma doença inflamatória! Se você faz o exame desse indivíduo em momento de baixa atividade de doença, a prova de função pulmonar pode ser normal. Aí, lançamos mão de medicações que induzem broncoespasmo, na chamada prova broncodilatadora, como metacolina, que deve fazer o VEF1 cair ≥ 20 %, para fecharmos diagnóstico, por exemplo.
Beleza, diagnóstico feito, vamos tratar.
Antes de te apresentar o que mudou especificamente no GINA 2021, preciso te dizer o que foi uma quebra de paradigma recente, já presente no GINA 2019.
Agora, antes de partirmos para o diagnóstico, já deixo a dica do nosso e-book Crise de asma: da Clínica Médica à Pediatria, em que falamos mais sobre o essencial do manejo de uma crise asmática – tanto na população adulta quanto na população pediátrica, incluindo fatores desencadeantes, tratamentos e classificação da gravidade e um guia de consulta rápido para o PS. Clique AQUI e baixe agora.
Foco total aqui, galera!
Desde 2019, recomenda-se que todo paciente com asma receba corticoide inalatório de alguma maneira. Isso está relacionado a resultados de estudos com uso de apenas Beta2-agonista de curta duração (SABA), naqueles pacientes com sintomas esporádicos (1-2 vezes ao mês), que mostraram piores desfechos, maior risco de exacerbações e maior uso de corticoide oral (com suas consequências), mesmo nos casos mais leves.
Assim, até para pacientes que usam medicação sob demanda, nos ≥ 12 anos, recomenda-se uso de Corticoide inalatório mesmo nas aplicações para alívio de sintomas, associado a Beta2-agonista de longa duração, nos pacientes que só usam sob demanda. Esse era o conceito básico até 2020, válido para o famoso “Bud-form”, pois é a combinação CI + LABA usada nos estudos.
- Desse modo, os steps de tratamento para o paciente ≥ 12 anos seriam, pelo GINA de 2020:
- Step 1 : CI + LABA sob demanda.
- Step 2: CI dose baixa diário OU CI + LABA sob demanda.
- Step 3: CI dose baixa diário + LABA ou CI dose moderada.
- Step 4: CI dose moderada + LABA
- Step 5: CI dose alta + LABA + anti-muscarínico de longa (tiotrópio), anti-IgE, anti Leucotrienos, além de considerar breves cursos de corticóide oral.
E o tratamento de resgate para todos, de forma geral, seria CI + LABA.
Só revisando o que também foi proposto em 2020, cada step é indicado, no momento de início do tratamento, da seguinte maneira:
Como começar o tratamento em > 5 anos?
- Quando começar em Step 1: → CI + LABA sob demanda
– Sintomas no máximo 1 vez por mês - Quando começar Step 2: → CI em baixa dose
– Sintomas 2 ou mais vezes em 1 mês, mas não diários. - Quem começar Step 3 → CI em baixa dose + LABA
– Sintomas na maioria dos dias da semana ou pelo menos 1 despertar noturno por semana. - Quem começar Step 4 → CI dose moderada + LABA diário:
– Sintomas importantes diariamente e/ou despertar noturno > 1x por semana. Nesse caso, considerar corticoterapia oral. - O Step 5 geralmente é para o paciente que não controla com Step 4 e você já checou todos os demais fatores que limitam o controle. Nele, usam-se altas doses de CI, como budesonida > 800 mcg/d + LABA e recomenda-se encaminhamento ao especialista, onde poderá usar: anti-muscarínico de longa ação (LAMA), anti-IgE, anti Leucotrienos, etc.
Aqui uma primeira atualização no GINA 2021: há duas “vias possíveis” para resgate em ≥ 12 anos:
- A medicação preferível de resgate em ainda é CI + LABA (budesonida-formoterol). Quando for a escolhida, pode-se condensar o Step 1 e 2, fazendo CI + LABA sob demanda para ambos, principalmente porque a distinção de Step 1 ou 2 é muito limítrofe e foi definida arbitrariamente, sem forte evidência científica.
- Nos casos de indisponibilidade, de uso de outros CI-LABA (que não bud-form) de manutenção ou por preferência individual, utiliza-se o CI toda vez que for necessário SABA como terapia de alívio, especialmente se o paciente é aderente ao tratamento de manutenção com CI (para não haver exposição aos efeitos do uso isolado de SABA, embora esse risco aumente). Nesses pacientes, a separação entre Step 1 e 2 deverá ser mantida, sendo:
a) Step 1: CI + SABA sob demanda
b) Step 2: CI de manutenção e CI + SABA para alívio.
Percebeu? O objetivo é não deixar o paciente sem CI, pelo menos em alguma das modalidades (alívio ou manutenção), do tratamento.
Com essas duas vias, outra mudança, nos parâmetros de quando começar cada Step:
Pelo GINA 2021:
Se Bud-Form como resgate e/ou manutenção
- Quando começar em Step 1 ou 2 → CI + LABA sob demanda ?
– Sintomas < 4 – 5 vezes na semana. - Quem começar Step 3 → CI em baixa dose como manutenção + LABA ?
– Sintomas na maioria dos dias da semana ou pelo menos 1 despertar noturno por semana. - Quem começar Step 4 → CI dose moderada + LABA diário ?
– Sintomas importantes diariamente e/ou despertar noturno > 1x por semana. Mantida a indicação de considerar corticoterapia oral. - Step 5 é para o paciente que não controla com Step 4 e a recomendação de encaminhar ao especialista está mantida, com algumas atualizações sobre terapias adicionais, que trarei já já.
Se for usar CI toda vez que usar SABA, como terapia de resgate, temos
- Quando começar em Step 1: → CI + SABA sob demanda.
– Sintomas no máximo 1 vez por mês. - Quando começar Step 2: → CI em baixa dose como manutenção.
– Sintomas 2 ou mais vezes em 1 mês, mas < 4-5 vezes na semana - Quem começar Step 3: → CI dose baixa + LABA
– Sintomas na maioria dos dias da semana ou pelo menos 1 despertar noturno por semana. - Quem começar Step 4: → CI dose moderada + LABA diário:
– Sintomas diariamente e/ou despertar noturno > 1x por semana. (Mantida orientação para considerar corticoterapia oral). - Step 5 → altas doses de CI, como budesonida > 800 mcg/d + LABA e recomenda-se encaminhamento ao especialista, com detalhes adicionais que comentarei abaixo.
Bora resumir esse ponto em específico?
Podemos sumarizar essa alteração do GINA 2021 como tendo sido feita uma condensação de Step 1 e 2 nos casos em que se usa Bud-form e foi deixado mais clara a distinção entre esses mesmos Steps quando usado o resgate CI + SABA!
Lembra que te disse da mudança no Step 5?
Para pacientes que persistem com sintomas apesar de CI – LABA em altas doses, já no acompanhamento com especialista, foi proposto pelo GINA 2021 que:
- Podemos adicionar LAMA em uma terapia combinada com ICS-LABA (ICS-LABA-LAMA).
a) Em ≥ 6 anos, tiotrópio em inalador separado.
b) Em ≥ 18 anos, podemos ter os 3 medicamentos juntos (Ex: fluticasona-valanterol-umeclidínio) - Azitromicina pode ser considerada nesses pacientes, em curso de 3 dias por semana, desde que já recebam CI-LABA em altas doses e não tenham:
a) Alargamento de QTc
b) Risco de resistência microbiana
c) Microrganismos atípicos em escarro
A indicação de imunobiológicos também foi atualizada, mas acho que é um tema específico demais, beleza?
Para saber mais sobre outras prescrições que resolvem as emergências com as quais você vai se deparar no dia a dia, sugiro dar uma olhada no nosso Guia de Prescrições. Com ele, você vai estar pronto para atuar em qualquer sala de emergência no Brasil, e vai fazer toda diferença tê-lo sempre à mão!
Outras atualizações que também têm algum efeito prático são as definições de asma leve e severa. A primeira é atualmente conceituada como aquela controlada por uso de baixas doses de corticoide inalatório. Mas por depender de tratamento por alguns meses, pelas mudanças atuais nos próprios Steps, e por confusão dos próprios médicos e pacientes, que não raro usam o termo descrevendo uma asma com poucos sintomas, está prevista uma revisão do conceito este ano, pelo GINA.
A asma severa foi definida como aquela que permanece sem controle mesmo com altas doses de CI + LABA, retirando o vínculo entre asma severa e um Step específico. E faz sentido, concorda? Já vimos que estes sofrem mudanças frequentemente, então abre margem para mais confusão.
Quer ver o que mudou no GINA 2021 para crianças de 6–11 anos?
Novamente, não podemos deixar de ofertar CI de alguma maneira e a medicação de alívio é aqui é o SABA (embora possa ser considerado uso de CI + LABA , o bud – form, especialmente se já usado como manutenção, a partir de Step 3).
Só como última observação antes do esquema, sobre o uso de LABA em < 12 anos, há algum receio sobre taquifilaxia e diminuição do efeito de SABA em crises asmáticas a longo prazo, por isso tende-se a evitar o Beta-2 de longa, embora não seja, de forma alguma, contraindicado.

Dessa forma, teremos:
- Step 1: CI + SABA, sob demanda.
- Step 2: CI dose baixa
- Step 3: CI dose moderada (percebeu que evito o LABA?) – preferível, embora possa ser igual aos de ≥ 12 anos.
- Step 4: CI dose moderada + LABA + encaminhar ao especialista (percebeu que encaminharemos um passo antes?).
- Step 5: CI dose moderada + LABA +/- Anti-IgE
A maneira de iniciar cada Step nessa faixa etária ficou igual a dos ≥ 12 anos que usam SABA no lugar do LABA nos resgates.
Pra fechar os esquemas, vamos passar rapidamente sobre o tratamento em < 6 anos?
O diagnóstico é mais difícil nessa população, principalmente porque crianças com <6 anos não conseguem fazer espirometria. Mas pode ser feito sim! O diagnóstico será mais pela clínica, com atenção maior ao número de episódios de sibilância num contexto fora de infecções virais, duração dessas sibilâncias por mais de 10 dias, histórico pessoal e familiar de asma e outras doenças relacionadas à atopia.
Beleza, mas e o tratamento?
Nessa faixa etária, não usamos LABA e temos apenas 4 etapas. O Step 1 é atribuído àquelas crianças que têm sibilos predominantemente relacionados a infecções virais ou sintomas muito raros, não necessitando de terapia de manutenção. É como se ainda tivéssemos alguma dúvida sobre o benefício nesse paciente e estivéssemos tentando entender o padrão de sibilância de alguém que até o momento, sibila predominantemente durante infecções. Nos demais passos, já temos o CI como base do tratamento. A medicação de resgate aqui é apenas o SABA.
- Step 1: sibilos relacionado a infecções ou sintomas infrequentes → não requer tratamento de manutenção.
- Step2 → CI dose baixa:
– Sibilância ≥ 3 vezes ao ano ou sintomas claramente compatíveis. - Step3 → CI dose baixa “dobrada”
– Para quem tem diagnóstico firmado de asma e não controla com Step 2.
– OBS: Essa dose baixa dobrada é menor do que uma dose moderada, então fique esperto, o GINA tem tabelas orientando sobre esse assunto e vale muito a pena consultar. - Step 4: continue tratamento de manutenção e encaminhe ao especialista.
UFA! Agora, falando de um modo geral, para todas as idades, vale ressaltar que o GINA 2021 reafirma que a quantidade de asmáticos que precisa de CI em altas doses é baixa e que devemos insistir sempre em pontos críticos para o controle da asma, antes de simplesmente aumentarmos a dose de corticoide inalatório.
Antes de progredir Steps, 4 perguntas IMPORTANTÍSSIMAS:
- Há adesão ao tratamento?
- A técnica de uso de medicação está correta?
- Há estímulos e agravantes no ambiente (poluição, poeira, mofo, colchas e bichos de pelúcia, tabagismo passivo ou ativo) ?
- Há diagnósticos alternativos? Será que é asma mesmo? Não pode ser Refluxo? IC? DPOC?
Por fim, antes do assunto COVID-19, uma atualização técnica: para realização de espirometria, recomenda-se a suspensão dos medicamentos de uso crônico da seguinte maneira:
- SABA ≥ 24h.
- LABA (uso de 12/12h): ≥ 24h
- LABA (1x ao dia) ≥ 48h
Agora, um “jogo rápido” sobre COVID-19:
- Pessoas com asma bem controlada, mesmo que leve a moderada, não estão sob maior risco de casos graves de COVID-19 e de óbito! Entretanto, pacientes mal controlados e que usaram corticóide oral recentemente figuram entre os grupos de maior risco para tais eventos. Isso só ratifica a necessidade do bom controle da doença!
Ficou com dúvida sobre como avaliar o controle da asma? Isso não mudou, dá aquela revisada rápida aqui:
Nas últimas 4 semanas
- Sintomas diurnos > 2 x /semana (Em < 6 anos, basta > 1x)
- Uso de beta-2 de resgate > 2x/semana. (Em < 6 anos, basta > 1x)
- Algum despertar noturno por sintomas?
- Alguma limitação de atividades pela asma?
– 0 respostas sim ⇒ bem controlada
– 1-2 respostas sim ⇒ parcialmente controlada;
– 3-4 respostas sim ⇒ não controlada.
- Você acha que as exacerbações de asmáticos aumentaram ou diminuíram na Pandemia? Acertou se pensou que diminuíram. As razões ainda não são claras, mas pode ser pela menor circulação de outros vírus respiratórios implicados no “gatilho” para a crise, devido ao distanciamento social e higiene de mãos.
- Reforça-se a importância do plano de ação para asmáticos, com orientações sobre aumento das medicações de resgate e controle, podendo resolver casos leves sem necessidade de hospitalização.. Você pode ver mais sobre isso no texto sobre crise asmática, que traz um esboço simplificado do que seria esse plano.
- Há orientação clara para evitar medicações via nebulização, pelo poder de dispersão de cerca de 1 m, bem como evitar espirometria em pacientes com suspeita de COVID, exceto se muito necessário.
- Em pacientes com sintomas infecciosos, postergar a vacinação até que eles tenham se resolvido.
- Fazer intervalo entre as vacinas contra Influenza e contra o SARS-COV2 de pelo menos 14 dias.
- Indivíduos atópicos devem ser vacinados em locais com fácil manejo de anafilaxia, embora essas reações sejam raras e o GINA siga recomendações do CDC, que avalia principalmente as vacinas da Pfizer/BioNtech© e Moderna©, as mais aplicadas nos EUA.
Sobre GINA 2021, é isso, moçada!
Fim da linha, pessoal! Espero que tenham revivido algumas lembranças sobre asma e, ao mesmo tempo, ganhado algo a mais sobre atualizações nesse assunto, além de aprender um pouco sobre o GINA 2021.
Se não tinha o que procurava aqui, dá uma olhada em outros textos sobre Emergências Médicas no nosso e-Book O que você precisa saber antes de dar plantão em um lugar novo. Caso você queira estar completamente preparado para lidar com a Sala de Emergência, temos uma outra dica que pode te interessar. No nosso curso PSMedway, através de aulas teóricas, interativas e simulações realísticas, ensinamos como conduzir as patologias mais graves dentro do departamento de emergência! Pra cima!
Aquele abraço, valeu!

Lucas Faria
Mineiro de Uberlândia, nascido em 1995, formado pela Universidade Federal de Uberlândia. Residência em Clínica Médica no Hospital de Clínicas da USP de Ribeirão Preto.
Você também pode gostar








