Choque Cardiogênico: o que é, causas e manejo
O choque cardiogênico pode ser definido como a falência do débito cardíaco em suprir as demandas metabólicas teciduais, apesar de um status volêmico adequado. Isso leva a um desbalanço entre a oferta de oxigênio ao tecido (DO2) comparada ao gasto (VO2), gerando aumento do metabolismo anaeróbico, acúmulo de lactato, acidose metabólica, morte celular e resposta inflamatória sistêmica.
Neste artigo, abordaremos mais sobre o tema, suas principais causas e nuances do tratamento!
O que é Choque Cardiogênico?
Em termos práticos e hemodinâmicos, ele é caracterizado por:
- Disfunção Cardíaca: Pode ser confirmada por ecocardiograma.
- Hemodinâmica invasiva: Redução crítica do índice cardíaco (IC < 2,2 L/min/m2) e habitualmente resistência vascular sistêmica elevada (> 2200 dynes/seg/cm⁻⁵).
- Hipoperfusão Orgânica: Evidenciada clinicamente (oligúria, alteração de nível de consciência, extremidades frias, tempo de enchimento capilar alargado, livedo) e laboratorialmente (hiperlactatemia, acidose metabólica).
- Hipotensão: Pressão arterial sistólica (PAS) < 90 mmHg por mais de 30 minutos OU necessidade de suporte (inotrópicos, vasopressores ou suporte circulatório mecânico) para manter PAS acima 90 mmHg.
Nota: Existe o “choque cardiogênico normotensivo”, onde a PAS é > 90 mmHg, mas há evidência clara de hipoperfusão orgânica, ou seja, para se configurar um choque cardiogênico não necessariamente precisa ter hipotensão.
Diferente de outros tipos de choque, o cardiogênico habitualmente apresenta resistência vascular periférica (RVP) habitualmente elevada (geralmente >2200 dynes·s·cm⁻⁵) como mecanismo compensatório inicial, o que aumenta a pós-carga e agrava a falência ventricular, gerando a clássica espiral descendente de baixo débito e isquemia.
Outros parâmetros que podem ser avaliados são as pressões de enchimento: a pressão de oclusão da artéria pulmonar (PaOP) tipicamente está acima de 15-18 mmHg, evidência de disfunção pós capilares pulmonares, nas câmaras cardíacas esquerdas. A pressão venosa central (PVC) tipicamente é elevada, acima de 12 mmHg, o que indica um “acúmulo” de sangue no sistema venoso, secundário à disfunção da bomba.
Abaixo, há uma imagem que sintetiza os achados clínicos e laboratoriais nos pacientes com choque cardiogênico.
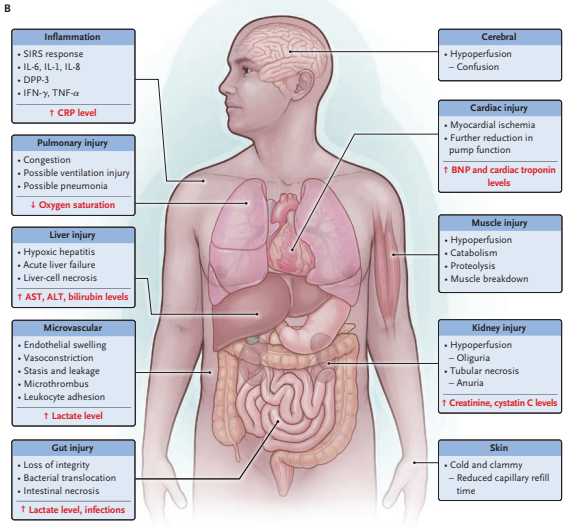
Estadiamento SCAI
A classificação da Society for Cardiovascular Angiography and Interventions (SCAI) é a ferramenta padrão para graduar a gravidade do choque:
- Estágio A (At Risk): Paciente em risco, sem sinais de choque e lactato < 2 mmol/L.
- Estágio B (Beginning): Pré-shock; hipotensão relativa ou taquicardia, mas sem hipoperfusão.
- Estágio C (Classic): Hipoperfusão que requer intervenção; lactato > 2 mmol/L e IC < 2,2.
- Estágio D (Deteriorating): Piora clínica ou falta de resposta à terapia inicial; necessidade de escalonamento de drogas ou suporte mecânico.
- Estágio E (Extremis): Colapso circulatório profundo; lactato > 8 mmol/L e hipotensão refratária apesar do suporte máximo.
Quais são as causas do Choque Cardiogênico?
A epidemiologia do choque está mudando. Embora o infarto agudo do miocárdio (IAM) fosse considerado a causa predominante, o choque não relacionado ao infarto (ex: insuficiência cardíaca aguda ou crônica agudizada) agora é mais comum.
- Infarto Agudo do Miocárdio (IAM): Embora sua proporção relativa esteja diminuindo devido aos avanços na revascularização precoce, o IAM ainda é uma causa primária significativa.
- Causas Não Relacionadas ao Infarto: atualmente, as causas não isquêmicas superam o infarto na causa do choque. Elas incluem:
- Insuficiência Cardíaca (IC)
- Miocardite Aguda
- Síndrome de Takotsubo
- Eventos Pós-parto
- Complicações Mecânicas: Representam uma minoria, mas exigem diagnóstico imediato. Compreendem a ruptura de parede livre, defeito do septo ventricular ou insuficiência mitral aguda.
- Pós-Parada Cardíaca: Frequentemente acompanhado por “atordoamento” miocárdico e risco de lesão cerebral anóxica.
Fenótipos clínicos:
A depender do local de disfunção, o choque cardiogênico pode ser fenotipado em ventricular esquerdo dominante, ventricular direito dominante ou biventricular.
Ventrículo Esquerdo (VE) Dominante: Forma mais comum.
- Características: Congestão pulmonar evidente, pressão de oclusão da artéria pulmonar (PoAP) elevada (>15 mmHg) e baixo índice cardíaco.
- Manejo: Foco em inotrópicos e, se necessário, dispositivos de assistência ao VE (como o Impella).
Ventrículo Direito (VD) Dominante: O envolvimento do VD ocorre em 44% dos casos de choque pós-IAM e é ainda mais comum em casos não relacionados ao infarto.
- Características: Frequentemente subdiagnosticado. Caracteriza-se por pressão de átrio direito (PAD) elevada, mas com PoAP normal ou baixa.
- Manejo: envolve otimização cuidadosa da pré-carga e, às vezes, suporte específico para o VD.
Fenótipo Biventricular: O tipo mais grave, combinando falha de ambas as câmaras. Apresenta as maiores taxas de mortalidade e frequentemente requer suporte circulatório total (como VA-ECMO).
Tratamento e condução farmacológica
Antes de darmos continuidade ao assunto, queremos dar uma super dica: se você quer descobrir mais sobre o mundo das UTIs e emergências, baixe gratuitamente o nosso Manual de diluições em emergência e UTI. Esse material traz temas super importantes para quem quer atuar nas UTIs e salas de emergência, como drogas vasoativas e sedoanalgesia. Faça o download AQUI!
O manejo hemodinâmico do choque cardiogênico visa a restaurar a perfusão tissular, aumentando o débito cardíaco e a pressão arterial, geralmente por meio de vasopressores e inotrópicos.
Agentes Vasopressores: Noradrenalina
A Noradrenalina é considerada a droga de escolha em termos de vasopressor.
- Mecanismo de Ação: Atua predominantemente nos receptores alfa, causando vasoconstrição periférica (aumentando a Resistência Vascular Periférica – RVP) e elevando a pressão arterial. Possui também alguma ação beta (inotrópica). Ela é válida nos casos de choque com hipotensão associada, em que o mecanismo de aumento da resistência periférica fisiológica falhou, apresentando vasoplegia importante.
Agentes Inotrópicos: Dobutamina e Milrinone
O objetivo principal dos inotrópicos é aumentar a contratilidade miocárdica (força de contração), elevando o volume sistólico e, consequentemente, o débito cardíaco.
Dobutamina
- Mecanismo de Ação: Atua nos receptores beta 1 cardíacos, aumentando a contratilidade e a frequência cardíaca (FC).
- Efeito Sistêmico: Devido ao efeito beta 2 sistêmico, reduz a RVP e a pós-carga.
- Atenção: Se o paciente estiver hipotenso, é crucial utilizar a noradrenalina antes ou em conjunto com a dobutamina para garantir uma pressão mínima de perfusão (normalmente se PaS <90mmHg).
Milrinone
- Mecanismo de Ação: É um inotrópico que atua de forma diferente, inibindo a fosfodiesterase.
- Uso Clínico: É uma boa alternativa, especialmente em pacientes que utilizam betabloqueadores (nos quais os receptores beta estariam menos responsivos à dobutamina).
- Efeito Sistêmico: Causa dilatação periférica e redução da pós-carga, sendo frequentemente usado em pacientes com insuficiência cardíaca crônica.
Gerenciamento de fluidos
A administração de fluidos deve ser baseada em considerações fisiopatológicas, sendo crucial para evitar a hipovolemia.
- Indicação: O uso de soluções cristaloides intravenosas pode melhorar a hemodinâmica apenas em pacientes com hipovolemia central confirmada e sem sinais de congestão.
- Diferenciação por Fenótipo: O manejo hídrico deve ser individualizado conforme o domínio da falha ventricular (esquerda ou direita).
- Congestão: Em casos de sobrecarga de volume e edema pulmonar, o uso de diuréticos de alça intravenosa é indicado para reduzir a retenção de fluidos.
Revascularização no Choque Pós-Infarto
A revascularização imediata é a estratégia terapêutica fundamental e altamente recomendada para reduzir a mortalidade a longo prazo no choque cardiogênico relacionado ao infarto.
- Estratégia de Intervenção: Em pacientes com doença coronária multivascular, a recomendação atual é realizar a intervenção percutânea (PCI) apenas na lesão culpada no cenário agudo. A abordagem de revascularização apenas do vaso culpado demonstrou reduzir o risco de morte e a necessidade de terapia de substituição renal em comparação com a revascularização multivascular imediata.
- Revascularização Estagiada: Após a estabilização clínica, os pacientes podem ser submetidos à revascularização das demais lesões de forma estagiada.
Suporte Circulatório Mecânico (SCM)
O SCM visa estabilizar a hemodinâmica e melhorar a perfusão orgânica, servindo como ponte para decisão, recuperação ou transplante.
- Bomba de Fluxo Microaxial (Impella): Demonstrou benefício de sobrevida em 180 dias em pacientes selecionados com infarto agudo do miocárdio com supra de ST (STEMI) e falha dominante de ventrículo esquerdo.
- ECMO Venoarterial (VA-ECMO): Fornece suporte circulatório e respiratório total, porém seu uso rotineiro no choque pós-infarto não demonstrou redução da mortalidade em 30 dias em ensaios clínicos recentes.
- Balão Intra-aórtico (IABP): O uso rotineiro não é mais recomendado no choque pós-infarto, pois não mostrou benefício na sobrevida ou no sucesso da ponte para terapia definitiva.
- Critérios de Seleção: O uso desses dispositivos deve equilibrar a eficácia clínica com o risco de complicações graves, como sangramento e isquemia de membros.
O choque cardiogênico mantém-se como um grande desafio, dada sua complexidade e potencial gravidade. Esperamos que esse artigo tenha ajudado à esclarecer um pouco sobre o tema. Até a próxima.

Anna Clara Almeida
Nascida em 92 no interior do Rio de Janeiro, cria de São Paulo. Formada pela Unicamp em 2016 e especialista em Clínica Médica pela mesma instituição em 2020. O estudo e o esforço são as forjas que transformam talento em habilidade.





