Dermatofitose: micoses da cabeça aos pés!
Quem nunca diagnosticou uma dermatofitose no pronto-socorro precisa ler este artigo, porque com certeza comeu bola em algum momento! A dermatofitose, ou tinha, como é comumente conhecida, trata-se de uma micose superficial muito comum em países de clima quente e úmido.
Os diferentes espectros da doença são causados por fungos dermatófitos capazes de invadir os tecidos queratinizados do homem e de animais. Portanto, podem acometer não só a pele, como também as unhas e os pelos. São divididos em três gêneros: Microsporum, Trichophyton e Epidermophyton.
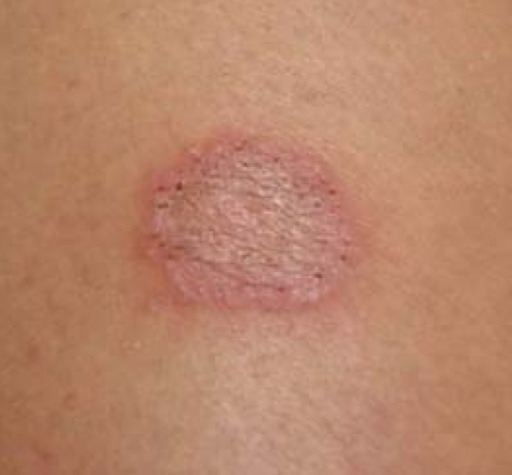
Vamos juntos ver o quadro clínico desse universo de tinhas, desde o couro cabeludo até os dedos dos pés!
Dermatofitose da cabeça aos pés
Antes de seguirmos, para você que quer ser capaz de interpretar qualquer ECG, saiba que nosso Curso de ECG está com inscrições abertas! Esse curso foi pensado para te levar do nível básico ao especialista, e conta com aulas específicas para discussões de casos clínicos, questões para treinamento, apostilas completas e flashcards! Está esperando o que para saber tudo sobre ECG? Clique aqui e se inscreva!
Voltando ao nosso tema, já sabemos que a dermatofitose, ou tinea, é um grupo de doenças de distribuição universal, mais comum em países tropicais e subtropicais.
A transmissão pode ocorrer diretamente de homem para homem (fungos antropofílicos), do animal para o homem (fungos zoofílicos) ou da terra para o homem (fungos geofílicos), e também de forma indireta, por exposição a fômites contaminados.
Dentre os fungos antropofílicos é possível encontrar o Epidermophyton floccosum, o Trichophyton tonsurans, o T. Schoenleinii, o T. Rubrum e o T. Mentagrophytes var. Interdigitale. Já os fungos zoofílicos de maior relevância são o Microsporum canis e o T. Mentagrophytes var. mentagrophytes. O principal fungo geofílico é o M. Gypseum.
O diagnóstico de dermatofitose é eminentemente clínico, mas outros métodos auxiliares podem ser necessários em casos desafiadores, como o exame micológico direto, a cultura para fungos e o exame histopatológico.
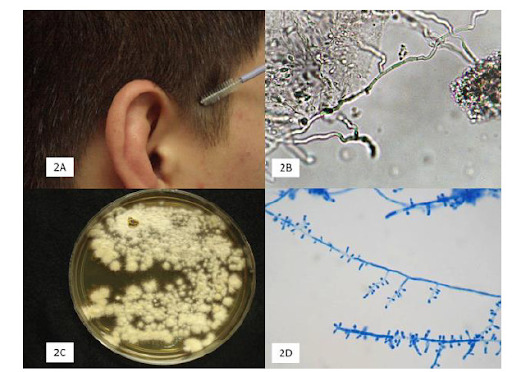
Agora vamos ver todas as áreas que esse fungo pode acometer?
Dermatofitose (tinha) do couro cabeludo
Vamos começar com a tinha do couro cabeludo, também chamada de Tinea Capitis. Ocorre principalmente em crianças e está associada a hábitos precários de higiene. As manifestações clínicas são divididas em:
- Tonsurantes: áreas com rarefação de cabelo (alopecia), com fios fragmentados, com ou sem coceira associada. Ocorrem em dois padrões: microspórico ou tricofítico.
- Inflamatórias: ocorre inflamação intensa do couro cabeludo, podendo evoluir com cicatrizes e ausência permanente de fios (alopecia cicatricial). São denominadas tinha supurativa (ou kerion celsi) e tinha fávica.
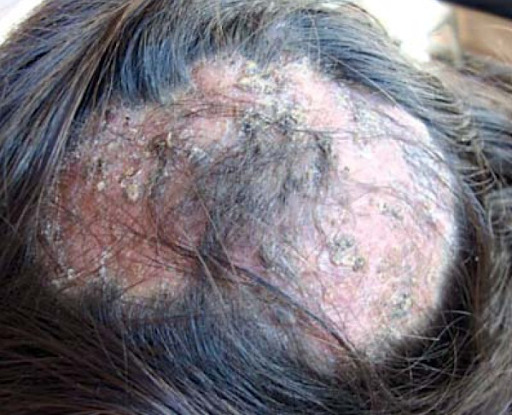
A tinha microspórica está relacionada aos fungos dermatófitos do gênero Microsporum. A contaminação ocorre no ambiente doméstico, a partir do contato com animais infectados. Observa-se uma lesão única ou um número pequeno de lesões, que podem atingir grandes diâmetros.
Já a tinha tricofítica é causada pela infecção por fungos do gênero Trichophyton e a transmissão ocorre entre humanos. Clinicamente, é possível visualizar múltiplas e diminutas lesões no couro cabeludo.
O kerion celsi é caracterizado por uma placa escamosa com intenso processo inflamatório local. Há inchaço, rubor e secreção purulenta, podendo evoluir para alopecia cicatricial. É causado principalmente por fungos dermatófitos não adaptados ao organismo humano, como os fungos geofílicos e zoofílicos.
A tinha fávica, por sua vez, se apresenta como massas com aspecto de crosta amarelada e centradas por um pelo. Há relatos de que o odor característico da lesão é de urina de rato. Assim como a tinha supurativa, o estágio final da doença também pode ser a alopecia cicatricial.
Dermatofitose (tinha) da barba
Outro local acometido pelos fungos dermatófitos é a barba. Existem três formas clínicas: tinha clássica (placa eritematodescamativa), tinha sicosiforme (semelhante à foliculite bacteriana) e a tinha inflamatória (semelhante ao kerion celsi).
Os agentes mais comuns são os fungos dermatófitos zoofílicos, mas espécies antropofílicas também já foram descritas.
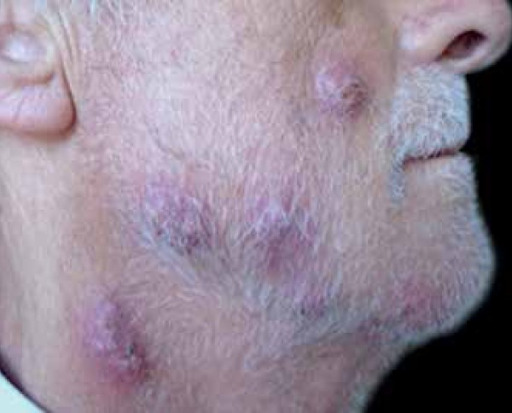
Dermatofitose (tinha) do corpo
A tinha do corpo, ou tinea corporis, pode acometer qualquer região de pele do corpo. A forma clínica mais comum é a anular, que corresponde a uma placa avermelhada de formato circular, com as bordas mais evidentes, descamativa, com aspecto de cura central e crescimento centrífugo. Podem ocorrer vesículas devido à inflamação local.
Qualquer fungo dermatófito pode causar a tinha do corpo, mas o T. rubrum é o mais comum.
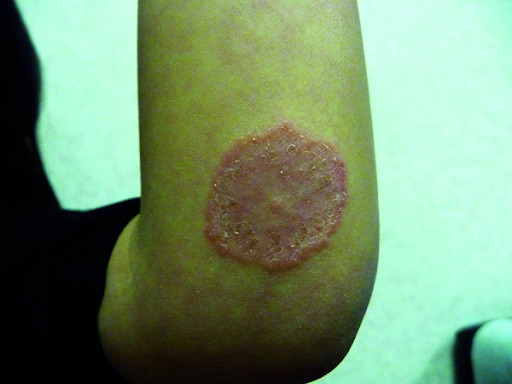
Dermatofitose (tinha) inguinocrural
Corresponde à dermatofitose das dobras e é causada principalmente por fungos antropofílicos. É mais comum em homens adultos e possui as mesmas características da tinha anular do corpo. O prurido (coceira) é um achado marcante da doença.
Dermatofitose (tinha) da unha
É causada principalmente pelo fungo T. rubrum e corresponde a uma das formas de micose das unhas (onicomicose). O termo onicomicose engloba outros agentes além dos dermatófitos, como as leveduras e os fungos filamentosos não dermatófitos.
Clinicamente, pode ocorrer nas formas superficial branca, subungueal proximal e subungueal distal e/ou lateral. Todas as formas podem evoluir para distrofia parcial ou total da unha. Vale lembrar que a forma subungueal proximal acomete frequentemente hospedeiros imunocomprometidos.
Dermatofitose (tinha) do pé
A tinha do pé apresenta um sinal característico denominado “sinal do mocassim”, uma vez que há hiperqueratose difusa, eritema, descamação e fissuras na superfície lateral e plantar dos pés. Possui caráter crônico e é causada especialmente por fungos adaptados antropofílicos.
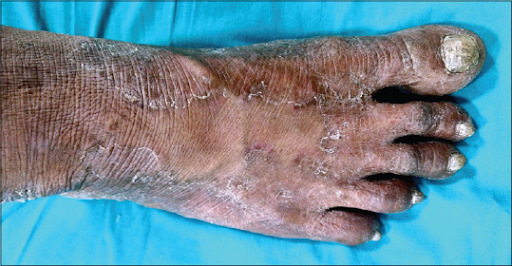
A variante interdigital, conhecida popularmente como “pé de atleta” ou “frieira”, corresponde aos mesmos sinais e sintomas de eritema, descamação, fissuras e prurido, porém nos espaços interdigitais. Muitas vezes está associada a leveduras e bactérias.
O padrão inflamatório é caracterizado por vesículas e bolhas na região plantar e ocorre devido à infecção por fungos não adaptados, como os fungos zoofílicos.
Frequentemente é possível encontrar reação do tipo dermatofítide, que corresponde a uma reação de hipersensibilidade à distância. Ocorrem lesões vesiculares ou descamação à distância devido a um foco de dermatofitose causada por fungo não adaptado (por exemplo, na lateral dos dedos das mãos).
A forma ulcerativa ocorre em imunocomprometidos e diabéticos e é possível visualizar úlceras e erosões nos espaços interdigitais. A infecção bacteriana secundária é frequente.
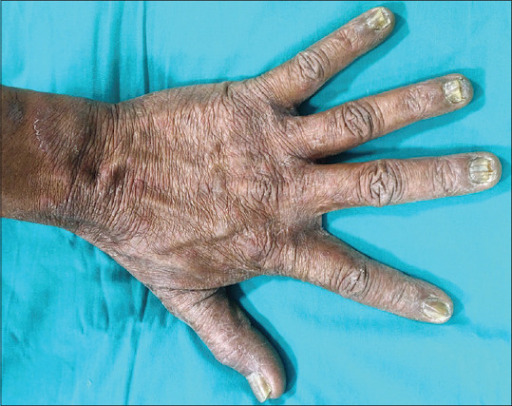
Dermatofitose (tinha) da mão
É uma dermatofitose causada por fungos antropofílicos e, quando acomete a região palmar, pode-se encontrar descamação difusa e hiperqueratose, que corresponde ao espessamento da pele no local. Já o comprometimento do dorso da mão apresenta clínica semelhante à tinea corporis.
Dermatofitose (tinha) da face
Ocorrem lesões anulares, eritematoescamosas, de crescimento centrífugo e com prurido discreto. Pode ser confundido com outros diagnósticos como dermatite de contato e pitiríase alba.
Ufa! Agora vamos tratar?
Nem tudo se trata com corticoide!
Sim, o dermatologista adora um corticoide, mas apenas quando bem indicado!
Então nada de “passa um Quadriderm”, ou “passa um Trok-N”. Vale lembrar que o seu uso tópico, ou mesmo sistêmico, pode mascarar o quadro clínico da dermatofitose. Nesses casos, dá-se o nome de tinea incógnita. Por se tratar de uma lesão pruriginosa e com história de recidivas quando suspenso o corticoide, suspeita-se de infecção fúngica e o diagnóstico é confirmado pelo exame micológico.
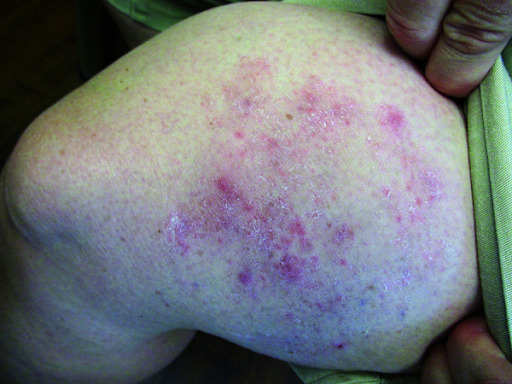
Além disso, o corticoesteróide tópico por período prolongado em uma superfície pode levar ao desenvolvimento de dermatofitose por imunossupressão local!
Tratando a dermatofitose: tratamento tópico ou sistêmico?
Agora que passou a vontade de prescrever um corticoide, vamos realizar o tratamento de fato! Quanto antes realizada a abordagem terapêutica da dermatofitose, melhor! Por isso o diagnóstico precoce é essencial. Dessa forma, é possível evitar a extensão do quadro e a transmissão para outras pessoas. O tratamento pode ser realizado de forma tópica ou sistêmica por via oral.
Para os quadros localizados, a terapêutica de escolha são os antifúngicos em creme, pomada, spray ou loção. A classe mais específica de antifúngico para combater os fungos dermatófitos é a derivada da alilamina, como a terbinafina e butenafina. Podem ser aplicados uma a duas vezes ao dia por um período de 15 a 30 dias, variando de acordo com a superfície acometida e com a gravidade do quadro clínico. Outros antifúngicos utilizados são os derivados azólicos, como o cetoconazol, também eficazes dado o seu amplo espectro de ação.
Em quadros extensos de tinea corporis, onicomicose e quando ocorre o acometimento do couro cabeludo, o tratamento padrão-ouro é o antifúngico por via sistêmica associado à terapia tópica. Pode-se utilizar o cloridrato de terbinafina 250 mg, o itraconazol 100 mg ou o fluconazol 150 mg. A duração do tratamento também é variável de acordo com a localização das lesões e o grau de comprometimento pela doença, podendo durar 15 a 30 dias para a dermatofitose do corpo até 1 ano para a dermatofitose das unhas.
A falha de tratamento pode ocorrer por diferentes causas, como o uso irregular da medicação, baixa absorção por via oral, reexposição ao agente causador e resistência do fungo à medicação prescrita. Nesses casos, é importante que seja realizada uma anamnese detalhada buscando identificar causas para a ausência de melhora e até mesmo exames complementares, a fim de detectar a presença do fungo e/ou descartar eventuais diagnósticos diferenciais.
E tem como prevenir a dermatofitose?
Sim! É importante evitar ficar com roupas úmidas por tempo muito prolongado no caso da tinea corporis, assim como compartilhar itens de uso pessoal, como toalhas e roupas íntimas. Lembrar o paciente de descontaminar os sapatos e meias para evitar recidiva ou reinfecção durante o tratamento da tinha dos pés também é fundamental.
A dermatofitose do couro cabeludo exige um exame físico minucioso, tanto do paciente quanto dos contactantes próximos, buscando identificar e tratar os portadores sintomáticos e assintomáticos.
É isso!
Pronto! Agora aposto que você está pensando: comi bola e deixei passar uma dermatofitose no pronto-socorro, ou ainda, passei Trok-N pra todo mundo! Mas tudo bem, o importante é que você aprendeu como diagnosticar e tratar uma dermatofitose!
Agora que você está mais informado, aproveite também para dar uma conferida na Academia Medway! Por lá disponibilizamos diversos e-books e minicursos completamente gratuitos! Por exemplo, o nosso e-book ECG Sem Mistérios ou o nosso minicurso Semana da Emergência são ótimas opções pra você estar preparado para qualquer plantão no país.
E, antes de você ir, se você quiser aprender muito mais sobre diversos outros temas, o PSMedway, nosso curso de Medicina de Emergência, irá te preparar para a atuação médica dentro da Sala de Emergência!
Mas não precisa se comprometer com o PSMedway sem nem conhecê-lo. Você pode conferir e tirar as suas próprias conclusões. Para testar, é simples: basta entrar nesta página e se inscrever no teste gratuito do curso.
Durante um período de uma semana, você poderá consumir até 14 aulas, além de ter acesso a materiais complementares, experiência no nosso aplicativo e simulações com os professores do curso.
Pelo link, você confere quais aulas estão disponíveis para e teste e conhece os nossos professores. É só entrar e se inscrever já!
Bons estudos e até a próxima!

Natália Suzuki
Nascida em São Paulo e criada em Guarulhos até o momento de cortar o cordão umbilical para se aventurar na maravilhosa Campinas, onde se formou médica, dermatologista e mestre pela Universidade Estadual de Campinas (Unicamp). Fellowship em Cirurgia Dermatológica em Campinas e exercício da Dermatologia em São Paulo.




