Erupções eczematosas: descubra as principais causas, diagnóstico e tratamento
As erupções eczematosas representam um dos padrões morfológicos mais frequentes na prática dermatológica e correspondem, do ponto de vista histopatológico, à espongiose epidérmica.
Neste post, vamos explicar o que elas são, sua fisiopatologia, principais causas, tratamentos e como esse conteúdo costuma cair nas provas do TED e TPI-Derma. Continue a leitura!
O que são erupções eczematosas?
Clinicamente, caracterizam-se por um espectro que varia desde lesões agudas exsudativas até quadros crônicos liquenificados, sendo frequentemente acompanhadas de prurido intenso, um dos sintomas centrais dessas dermatoses.
Do ponto de vista didático e voltado para provas como TED e TPI-Derma, é fundamental compreender que “eczema” não é um diagnóstico etiológico, mas sim um padrão reacional da pele, o que exige raciocínio clínico para definição da causa subjacente.
Fisiopatologia das erupções eczematosas
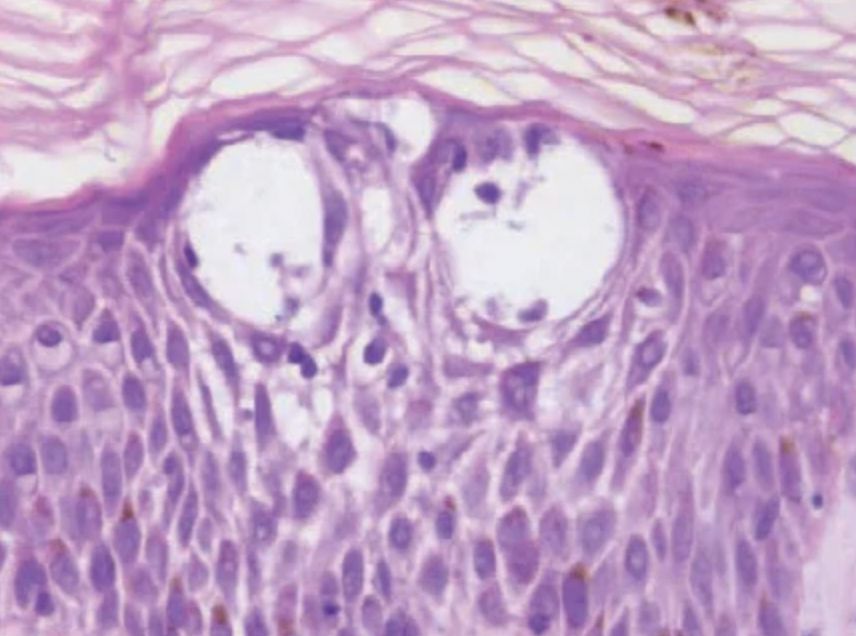
Como já citado, o denominador comum das erupções eczematosas é a espongiose, definida como edema intercelular na epiderme. Essa alteração leva à formação de vesículas intraepidérmicas, responsáveis pela clínica das fases iniciais.
A evolução clínica costuma seguir um continuum, iniciando-se com eritema, edema, vesiculação e exsudação na fase aguda, evoluindo para descamação e formação de crostas na fase subaguda e, posteriormente, para liquenificação, fissuras e alterações pigmentares na fase crônica.
Essa correlação entre tempo de evolução e morfologia das lesões é frequentemente explorada em provas.
Principais causas das erupções eczematosas
Entre as principais causas de erupções eczematosas, destacam-se as dermatites eczematosas primárias.
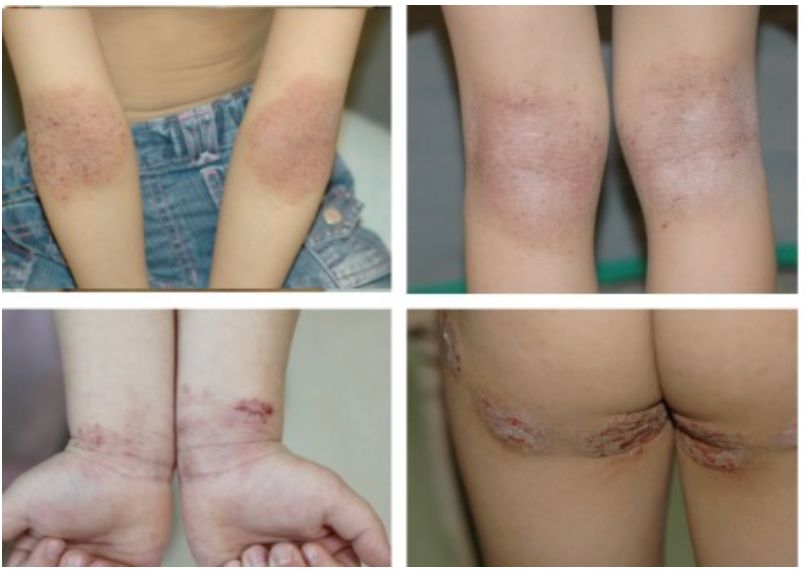
Dermatite atópica
A dermatite atópica é uma doença inflamatória crônica associada à disfunção da barreira cutânea e à resposta imune do tipo Th2 (na fase aguda), caracterizando-se por prurido intenso, curso recidivante e predileção por áreas flexurais em adultos, além de associação com outras doenças atópicas, como asma e rinite alérgica.
Dermatite de contato
A dermatite de contato, por sua vez, pode ser classificada em irritativa, decorrente de dano direto à barreira cutânea, ou alérgica, mediada por hipersensibilidade tardia do tipo IV.
Vamos entender melhor a diferença entre elas: a dermatite de contato alérgica e a dermatite de contato irritativa são entidades clínicas distintas do ponto de vista fisiopatológico, embora compartilhem apresentação eczematosa.
Dermatite de contato alérgica
A dermatite de contato alérgica, conforme citamos acima, corresponde a uma reação de hipersensibilidade tardia do tipo IV, mediada por linfócitos T previamente sensibilizados, exigindo exposição prévia ao alérgeno e período de latência; clinicamente, tende a ultrapassar os limites da área de contato, com eritema, vesiculação e prurido intenso, e histopatologicamente apresenta espongiose associada a infiltrado linfocitário.
Dermatite de contato irritativa
Em contraste, a dermatite de contato irritativa decorre de dano direto à barreira cutânea por agentes químicos ou físicos, sem participação imunológica específica e sem necessidade de sensibilização prévia.
Ela se manifesta de forma mais precoce após a exposição, geralmente restrita ao local de contato, com predomínio de eritema, fissuras e sensação de ardor ou queimação, sendo o prurido menos proeminente.
Do ponto de vista histológico, também pode haver espongiose, porém com maior evidência de necrose queratinocitária e menor infiltrado inflamatório específico.
Em ambos os casos, a distribuição das lesões costuma ser compatível com a área de exposição, e a relação temporal com o agente desencadeante é um dado clínico essencial.
Dermatite seborreica
A dermatite seborreica é outra causa frequente, relacionada à resposta inflamatória à levedura do gênero Malassezia, acometendo preferencialmente áreas ricas em glândulas sebáceas, como couro cabeludo e face, com presença de escamas amareladas e aspecto oleoso.
Eczema numular e dermatite astetótica
O eczema numular caracteriza-se por placas arredondadas, intensamente pruriginosas, frequentemente localizadas em membros, enquanto a dermatite asteatótica ocorre em contexto de xerose cutânea, sendo comum em idosos e agravada por fatores ambientais como clima frio e banhos quentes, com fissuras em padrão reticulado.
Diagnósticos diferenciais das erupções eczematosas
Além dessas condições, diversas dermatoses inflamatórias podem simular erupções eczematosas, exigindo atenção ao diagnóstico diferencial.
Dermatoses inflamatórias que mimetizam eczema
A psoríase, especialmente nas formas invertida e gutata, pode apresentar lesões eritemato-descamativas que lembram eczema, embora classicamente apresente escamas mais espessas e prateadas, além do sinal de Auspitz.
O líquen simples crônico resulta do ciclo prurido-coçadura e manifesta-se como placas liquenificadas bem delimitadas.
O líquen plano, em algumas apresentações, pode assumir aspecto eczematizado, mas geralmente exibe pápulas violáceas, poligonais e intensamente pruriginosas.
A pitiríase rósea também pode entrar no diagnóstico diferencial, sobretudo nas fases iniciais, sendo caracterizada por uma lesão heráldica seguida de disseminação em padrão típico no tronco.
Eczemas fotoinduzidos
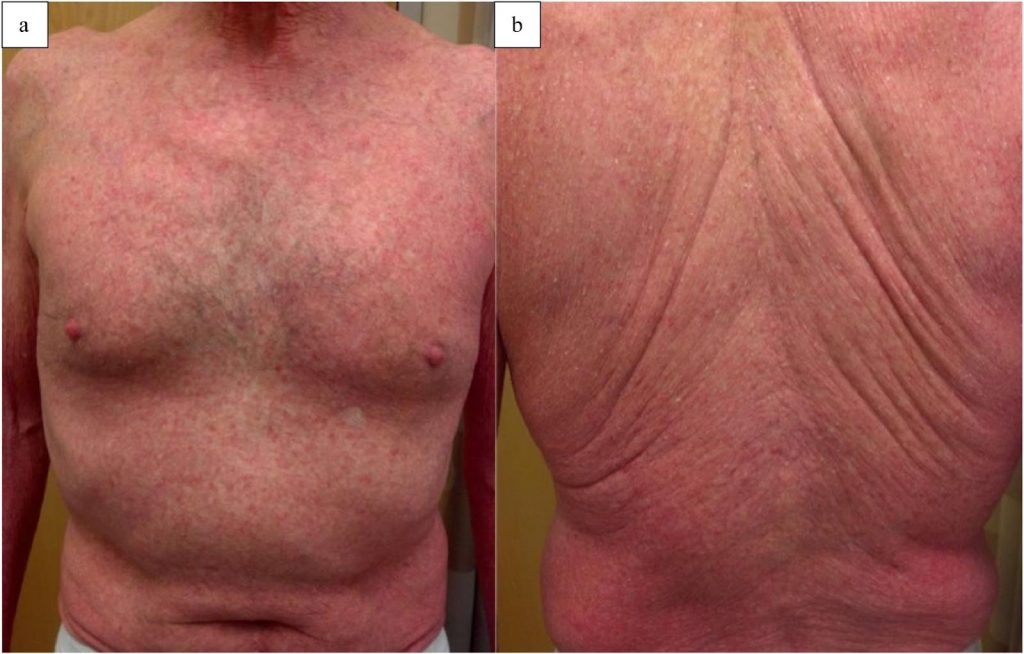
Não podemos nos esquecer dos eczemas fotoinduzidos – fototóxico e fotoalérgico. O eczema fototóxico e o eczema fotoalérgico diferenciam-se fundamentalmente pelo mecanismo fisiopatológico e pela necessidade de sensibilização prévia.
A reação fototóxica não é imunomediada, resultando de dano celular direto induzido pela interação entre uma substância fotossensibilizante e a radiação ultravioleta, sobretudo UVA, podendo ocorrer já na primeira exposição.
Clinicamente, assemelha-se a uma queimadura solar exacerbada, com eritema bem delimitado às áreas fotoexpostas, edema e, por vezes, formação de bolhas, acompanhada predominantemente de dor ou ardor.
Em contraste, a reação fotoalérgica corresponde a uma hipersensibilidade tardia do tipo IV, dependente de sensibilização prévia, na qual a radiação UV transforma a substância em um hapteno imunogênico.
Ela se manifesta com eczema pruriginoso, frequentemente com lesões mal delimitadas que podem ultrapassar as áreas fotoexpostas e disseminar-se, apresentando espongiose e infiltrado linfocitário na histopatologia.
Condições graves e sistêmicas
Entre as condições mais graves, destaca-se a micose fungoide, um linfoma cutâneo de células T que, em suas fases iniciais, pode mimetizar dermatites eczematosas crônicas, apresentando placas mal delimitadas, de evolução lenta e refratárias ao tratamento convencional.
Reações medicamentosas também podem se manifestar como exantemas eczematosos difusos, sendo fundamental a investigação de fármacos recentemente introduzidos.
Abordagem diagnóstica das erupções eczematosas
A abordagem diagnóstica das erupções eczematosas baseia-se na integração entre anamnese detalhada e exame físico minucioso.
A história clínica deve investigar início e evolução das lesões, exposições a possíveis irritantes ou alérgenos, uso de medicamentos e antecedentes pessoais de atopia.
O exame dermatológico deve avaliar a distribuição das lesões, sua morfologia e a presença de sinais sugestivos de diagnósticos específicos.
Exames complementares podem ser necessários em casos selecionados, como o exame micológico direto para exclusão de dermatofitose, o teste de contato para confirmação de dermatite alérgica e a biópsia cutânea em situações atípicas ou refratárias, especialmente quando há suspeita de neoplasia.
Tratamento das erupções eczematosas
O tratamento das erupções eczematosas deve ser individualizado conforme a etiologia, mas inclui medidas gerais fundamentais.
A hidratação cutânea com emolientes é a base do manejo, especialmente em condições associadas à disfunção da barreira cutânea. A orientação para evitar irritantes, reduzir o tempo de banho e utilizar produtos suaves é igualmente importante.
Os corticosteroides tópicos constituem a principal terapia farmacológica, devendo ser escolhidos de acordo com a potência adequada para cada região e gravidade do quadro. Os inibidores de calcineurina são alternativas úteis, sobretudo em áreas sensíveis como face e dobras.
Em casos mais graves, pode ser necessária terapia sistêmica com corticosteróides, imunossupressores ou imunobiológicos, como o dupilumab na dermatite atópica.
Como o tema cai nas provas (TED e TPI-Derma)
Nas provas de título em dermatologia, o tema das erupções eczematosas é frequentemente explorado por meio de casos clínicos que exigem a correlação entre morfologia, distribuição das lesões e história clínica.
É comum a cobrança da diferenciação entre dermatite de contato irritativa e alérgica, o reconhecimento da dermatite atópica e a indicação adequada de exames como o patch test.
Também é importante lembrar da micose fungóide como diagnóstico diferencial em casos crônicos e refratários.
Conclusão
Em síntese, as erupções eczematosas constituem um padrão inflamatório cutâneo amplo e multifatorial, cujo diagnóstico exige abordagem sistematizada e conhecimento dos principais diagnósticos diferenciais.
A compreensão de que o eczema representa um padrão reacional, e não uma entidade única, é essencial para a prática clínica e para o desempenho em avaliações teóricas, permitindo condução adequada dos casos e instituição de tratamento direcionado.
E se você está se preparando para a prova de título de Dermatologia, não deixe de conhecer nosso Extensivo TED & TPI!

Elisandra Pontes
Formada em Medicina pela Universidade Federal de Juiz de Fora (UFJF-MG) é especialista em Dermatologia pela Unesp.

