Bloqueio atrioventricular: como identificar e tratar
Você conhece as principais causas de bloqueio atrioventricular (BAV) e as condutas que devem ser tomadas frente a um caso deste tipo? Como este doente se apresenta no pronto socorro? E se o paciente estiver completamente estável, posso dar alta?
Galera, este tema é super importante! O doente aparece no pronto socorro. As outras especialidades irão te procurar para “mostrar um eletro”. Você precisa saber como conduzir!
É o que vamos aprender neste post: como identificar e tratar adequadamente situações de bloqueio atrioventricular de primeiro, segundo e terceiro grau. Vamo lá?
O que é bloqueio atrioventricular e quais são os tipos existentes?
Bloqueio atrioventricular é um distúrbio na formação e na condução do impulso elétrico, podendo ser permanente ou transitório, dependendo dos danos anatômicos e funcionais que estiverem relacionados no momento em que se instala.
Ele ocorre quando o impulso atrial é conduzido com retardo além do que é habitual fisiologicamente, ou até mesmo quando não progride para o ventrículo! Este distúrbio de condução atrioventricular é classificado de acordo com sua gravidade em três categorias:
1) Bloqueio atrioventricular de primeiro (1º) grau: ocorre apenas um retardo no tempo de condução atrioventricular, prolongando o intervalo PR para além de 200 milissegundos, mas todos os impulsos são conduzidos ao ventrículo. Geralmente ocorre por uso de fármacos ou por maior tônus vagal e o nome bloqueio atrioventricular parece ser impróprio, até porque nada, de fato, é bloqueado!
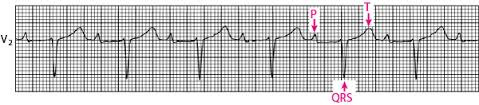
2) Bloqueio atrioventricular de segundo (2º) grau: ocorrem duas formas de bloqueio intermitente: a primeira é através do fenômeno de Wenckebach, denominado Mobitz 1 (bloqueio atrioventricular 2 grau mobitz tipo 1) – aqui o intervalo PR sofre um retardo progressivo no tempo de condução ao ventrículo, até que o impulso não seja mais conduzido. O intervalo PR subsequente ao bloqueio será menor ao do batimento conduzido anteriormente.
A segunda forma de manifestação, denominado Mobitz 2 – Há bloqueio súbito da condução do impulso, sem alongamento prévio do tempo de condução ventricular. É aquele bloqueio atrioventricular que ocorre “sem avisar”. Frequentemente possui localização de acometimento abaixo ou distal ao nodo AV, no sistema His-Purkinje, e se manifesta com frequências cardíacas de escape mais baixas do que o Mobitz 1.
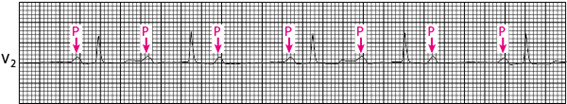
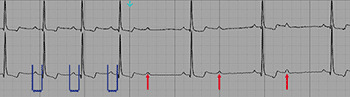
3) Bloqueio atrioventricular de terceiro (3º) grau ou BAV total: nenhum impulso atrial é conduzido ao ventrículo, existindo então uma dissociação elétrica completa. A frequência cardíaca atrial geralmente é maior do que a ventricular.
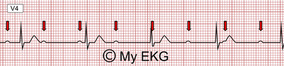
Quais são as principais causas de bloqueio atrioventricular?
Diversas causas de bloqueio atrioventricular são elencadas, sobretudo em idosos. A mais comum é a crônicodegenerativa, em que o tecido de condução cardíaco sofre perda de integridade, ocorrendo fibrose e esclerose afetando em última análise a sua funcionalidade.
Outras causas relevantes como doença isquêmica, miocardiopatia chagásica, pós procedimento percutâneo (ablação ou implante de TAVI, por exemplo), miocardite, endocardite infecciosa ou até mesmo em pós operatório de cirurgia cardíaca.
Bloqueio atrioventricular congênito deve ser lembrado em recém nascidos de mulheres portadoras de doenças reumatológicas. Doenças infiltrativas crônicas cardíacas podem culminar em acometimento do sistema elétrico cardíaco e produzir bloqueio atrioventricular.
Em pronto-socorro devem ser lembradas causas potencialmente reversíveis de bloqueio atrioventricular: o infarto agudo do miocárdio, especialmente quando acomete a artéria coronária direita pode ser um deflagrador temporário, assim como em distúrbios hidroeletrolíticos (hipercalemia grave, por exemplo).
Intoxicações por drogas cronotrópicas negativas: beta-bloqueador, antagonista de canais de cálcio, digoxina, amiodarona, lítio, antidepressivos tricíclicos e outros fármacos antiarrítmicos. A hipóxia, quando ocorre por diversos mecanismos, deve ser lembrada como causa potencial e facilmente revertida.
Antes de falarmos dos sintomas, você quer aprender a manejar uma das doenças cardiovasculares mais presente nos prontos-socorros? Então conheça nosso guia completo do Infarto agudo do miocárdio: do diagnóstico ao tratamento! Aprenda a diagnosticar os diferentes tipos de IAM e as particularidades de manejo. Faça já o download gratuito clicando AQUI.
Quais os sintomas do bloqueio atrioventricular?
A bradicardia sinusal e os bloqueios atrioventriculares nodais (BAV de 1º e 2º grau Mobitz 1) podem ocorrer de maneira assintomática durante o sono em indivíduos saudáveis, sem maiores problemas. Quando estes pacientes buscam o pronto socorro, geralmente é por sintomas leves e esporádicos, podendo receber alta e serem investigados ambulatorialmente, sobretudo quando ocorre com frequência cardíaca acima de 50 batimentos por minuto.
O bloqueio atrioventricular de 2º e 3º graus persistente é anormal e geralmente promovem sintomas, incluindo tontura, palpitações, fadiga, dispnéia aos esforços, agravamento de sintomas de insuficiência cardíaca, pré síncope ou síncope. Sinais de baixo débito cardíaco e crise convulsiva também são formas de apresentação no pronto socorro de bloqueio atrioventricular avançado.
O bloqueio atrioventricular de 3º grau (ou BAV total), quando ocorre com um bom ritmo de escape ventricular, capazes de se elevar durante ao exercício, podem aparecer em pacientes assintomáticos, mas merecem monitorização constante e avaliação do especialista!
Portanto, não existe uma regra quanto a sintomatologia e o grau de bloqueio, isoladamente. A frequência cardíaca de escape, pré-existência de comorbidades e de cardiopatia estrutural são outros fatores que devem ser levados em conta. A instabilidade hemodinâmica, quando reconhecida, nos levará a uma terapia mais agressiva.
E, antes de nos aprofundarmos em como confirmar o diagnóstico e a abordagem terapêutica, quero perguntar: você já conhece o PSMedway? Se não, chegou a hora de conhecer! Esse é o nosso curso de Medicina de Emergência, que oferece uma abordagem prática das patologias na emergência. Ao final do aprendizado, há um certificado de conclusão para comprovar que você está pronto para enfrentar qualquer plantão.
E aí, curtiu essa proposta? Então, fique sabendo que agora você pode aproveitar 7 dias grátis do conteúdo do curso. É isso mesmo: é uma semana totalmente gratuita pra aprimorar seus conhecimentos e arrasar no plantão! Demais, certo? Inscreva-se já e não perca essa oportunidade!
Como confirmo o diagnóstico e como fazer o tratamento do bloqueio atrioventricular?
Ao admitir um paciente com bloqueio atrioventricular na emergência, você primeiro deve confirmar qual o grau de bloqueio presente. Bloqueio atrioventricular ECG: um ECG de 12 derivações com um D2 longo a fim de melhor avaliar a relação atrioventricular é fundamental e possibilitará o início da abordagem terapêutica.
Outras formas de avaliação e de diagnóstico de bloqueio atrioventricular em pacientes ambulatoriais estão disponíveis, por meio de Holter prolongado, monitor de eventos, teste ergométrico ou até mesmo estudo eletrofisiológico.
E se você ainda tem dúvidas sobre a interpretação de um ECG, já está na hora de acabar com elas, hein? Tudo o que um médico precisa saber sobre ECG está no nosso e-book gratuito ECG Sem Mistérios! Sugiro fortemente que você dê uma olhada, pois esse conhecimento é sempre uma mão na roda nos plantões.
Desenvolvidos a anamnese, o exame físico, o eletrocardiograma e então confirmado o grau de bloqueio atrioventricular, devemos partir para a avaliação hemodinâmica. Possíveis causas reversíveis podem estar relacionadas e a necessidade de suporte temporário para a frequência cardíaca pode ser imediata.
Bradicardias estáveis demandam mais observação do que ação, exceto se você estiver diante de um BAV avançado – de 2º grau Mobitz 2 ou BAV total/de 3º grau – com frequência cardíaca de escape abaixo de 30 bpm, em pacientes sintomáticos e com QRS largo (> 120 ms).
Tratamento de bloqueio atrioventricular
A atropina, de acordo com o protocolo do ACLS, pode ser feita na tentativa de recuperar a frequência cardíaca do paciente e também como avaliação diagnóstica, em que alguns casos você observará melhora sustentada, ou, em outros, ausência de resposta sobre a frequência cardíaca!
A dose deve ser administrada em bólus de 0,5-1 mg e repetida a cada 3-5 minutos até dose máxima de 3 mg.
Bradicardias instáveis demandam ação! Todo o suporte para a via aérea, ventilação e oxigenação, estabilização, monitorização, além de garantir acesso venoso fazem parte do manejo inicial.
A instabilidade é definida por rebaixamento do nível de consciência e síncope, angina, hipotensão, dispnéia, edema agudo de pulmão ou sinais de choque cardiogênico. Qual a próxima conduta em casos de bloqueio atrioventricular instável? A atropina! Vale lembrar que quadros de BAV avançados não costumam responder a esta medicação.
Marcapasso transcutâneo, a adrenalina na dose de 2-10 mcg/min, a dopamina na dose de 5-20 mcg/kg/min são opções preferíveis enquanto solicitamos e preparamos o material para a passagem do marcapasso provisório transvenoso.
Fechado? Você vai precisar chamar o especialista após a resolução inicial na sala de emergência! Seja com conduta passiva, de vigilância e monitorização, ou com conduta agressiva através de drogas contínuas ou marcapasso temporário: observe continuamente o doente. As terapias podem ser provisórias após serem iniciadas na sala de emergência, ou servirem como “ponte” para implante de marcapasso definitivo, beleza?!
Mais detalhes sobre o eletrocardiograma
Deu para perceber a quantidade de vezes que imagens de eletrocardiogramas aparecem ao longo desse artigo, né? Isso porque ele é de suma importância para o diagnóstico de bloqueio atrioventricular. Sendo assim, bora saber mais sobre esse exame.
A fim de localizar os possíveis problemas e doenças cardíacas, o ECG analisa a a atividade elétrica do coração, detectando dados da velocidade das batidas do coração, da força e do ritmo dos sinais elétricos. Antes de realizá-lo, é preciso preparar o paciente e posicionar os eletrodos da maneira correta. E, depois, analisá-lo não é uma tarefa fácil.
Inclusive, para você que quer ser capaz de interpretar qualquer ECG, saiba que nosso Curso de ECG está com inscrições abertas! Esse curso foi pensado para te levar do nível básico ao especialista, e conta com aulas específicas para discussões de casos clínicos, questões para treinamento, apostilas completas e flashcards! Está esperando o que para saber tudo sobre ECG? Clique aqui e se inscreva!
É isso!
Esperamos que esse texto tenha te ajudado a entender melhor o bloqueio atrioventricular, do diagnóstico ao tratamento!
Aliás, se você ainda não domina o plantão de pronto-socorro 100%, fica aqui mais uma sugestão: temos um material que pode te ajudar com isso, que é o nosso Guia de Prescrições. Com ele, você vai estar muito mais preparado para atuar em qualquer sala de emergência do Brasil.
Também, acompanhando o nosso Blog você poderá obter mais informações sobre outros assuntos, como a hipercalemia, por exemplo. O que acha?
Até breve!

Dhiego Campostrini
Nascido em 1990. Médico graduado em 2014. Formado em Clínica Médica pelo Hospital Santa Marcelina-SP. Residência em Cardiologia da UNIFESP-EPM. Ex-preceptor, médico concursado do Hospital do Servidor Público Municipal - SP. Apaixonado por aprender e ensinar; fascinado pela Medicina.
Você também pode gostar








