Pênfigoide bolhoso: diagnóstico diferencial e tratamento
Nem toda doença bolhosa começa com bolhas exuberantes e diagnóstico óbvio. No pênfigoide bolhoso, o quadro pode se insinuar aos poucos, com prurido intenso, placas urticariformes ou lesões que lembram eczema, até que as bolhas tensas apareçam e mudem completamente o rumo da hipótese diagnóstica.
É justamente esse início por vezes enganoso que faz do tema um ponto importante: reconhecer a doença exige atenção à clínica, bom raciocínio diferencial e familiaridade com os exames que confirmam o diagnóstico.
Entre as doenças bolhosas autoimunes, o pênfigoide bolhoso é a forma subepidérmica mais frequente. Sua relevância vai além da Dermatologia, porque o diagnóstico muitas vezes surge no ambulatório geral, na enfermaria, na geriatria ou durante discussões clínicas em pacientes com múltiplas comorbidades.
É, portanto, um ótimo exemplo de integração entre imunologia, semiologia, patologia e terapêutica.
O que é o pênfigoide bolhoso?
O pênfigoide bolhoso é uma dermatose bolhosa autoimune caracterizada pela formação de bolhas subepidérmicas (ou seja, abaixo da epiderme) mediadas por autoanticorpos dirigidos contra componentes dos hemidesmossomos da junção dermoepidérmica, principalmente BP180, também chamado colágeno XVII, e BP230.
A ligação desses autoanticorpos desencadeia ativação do complemento, recrutamento inflamatório e separação entre epiderme e derme, levando à formação de bolhas tensas.
Esse mecanismo ajuda a entender uma diferença clássica em relação ao pênfigo vulgar. No pênfigoide bolhoso, a bolha é tensa porque o teto bolhoso é formado pela epiderme inteira. Já no pênfigo vulgar, a clivagem é intraepidérmica, o que favorece bolhas flácidas e erosões mais frágeis.
Essa comparação é uma das mais importantes tanto para a prática quanto para provas.
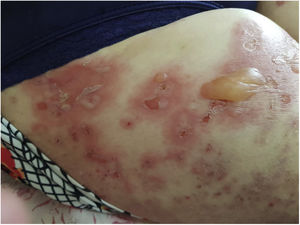
Como o quadro clínico do pênfigoide bolhoso costuma aparecer?
O perfil mais clássico é o de um paciente idoso com prurido importante, muitas vezes precedendo em semanas ou meses o aparecimento das bolhas.
Antes da fase bolhosa, o quadro pode se manifestar com placas eritematosas, urticariformes ou eczematosas, o que frequentemente leva a hipóteses iniciais como eczema, urticária ou prurido.
Só depois surgem as bolhas tensas, geralmente de conteúdo seroso, sobre pele eritematosa ou aparentemente normal.
As lesões predominam em tronco, abdome e superfícies flexoras dos membros. O prurido costuma ser marcante e é um dado clínico muito útil.
Diferentemente de outras doenças bolhosas autoimunes, o acometimento mucoso no pênfigoide bolhoso pode ocorrer, mas tende a ser menos frequente e menos exuberante do que no pênfigo vulgar ou no penfigoide de membranas mucosas.
Quando pensar em lesão mucosa como pista para outro diagnóstico?
Esse é um ponto muito importante. O pênfigoide bolhoso pode, sim, cursar com lesões mucosas, mas quando o quadro é predominantemente mucoso, crônico e com potencial cicatricial, o raciocínio precisa ser ampliado.
Nessa situação, o principal diagnóstico a ser lembrado é o penfigoide de membranas mucosas.
O penfigoide de membranas mucosas costuma acometer cavidade oral, conjuntiva, mucosa nasal, região anogenital, laringe e esôfago, podendo evoluir com cicatrizes e sequelas funcionais.
Esse detalhe muda bastante a relevância clínica do caso, especialmente quando há comprometimento ocular. Portanto, em lesões erosivas mucosas persistentes ou em quadros com cicatrização, não basta pensar apenas em pênfigoide bolhoso clássico.
Etiopatogenia e associações que valem atenção
A doença é mais comum em idosos e apresenta associação importante com condições neurológicas e psiquiátricas. Estudos recentes reforçam essa relação, sugerindo maior frequência de doenças neurológicas em pacientes com pênfigoide bolhoso.
Uma das hipóteses é a existência de antígenos relacionados em pele e tecido nervoso, favorecendo mecanismos de reatividade cruzada.
Além disso, alguns fármacos podem atuar como gatilho, com destaque especial para os inibidores da DPP-4, as gliptinas.
Essa associação é especialmente relevante porque aparece em pacientes idosos, frequentemente diabéticos, justamente o perfil em que o pênfigoide bolhoso já é mais prevalente. Em casos novos, vale sempre revisar a lista de medicamentos em uso.
Como fechar o diagnóstico do pênfigoide bolhoso?
O diagnóstico do pênfigoide bolhoso é construído pela combinação de clínica, histopatologia e imunopatologia.
Na histologia de uma lesão bolhosa íntegra, o achado clássico é uma bolha subepidérmica com infiltrado inflamatório, muitas vezes rico em eosinófilos.
Mas o exame decisivo, na prática, costuma ser a imunofluorescência direta realizada em pele perilesional. O padrão típico é depósito linear de IgG e/ou C3 ao longo da membrana basal.
(A), Imunofluorescência direta em biópsia de pele mostrando fluorescência linear de IgG na zona da membrana basal. (B), Imunofluorescência indireta utilizando 1M‐NaCl‐salt‐split skin mostra fluorescência de IgG no lado epidérmico de clivagem | Fonte: Anais Brasileiros de Dermatologia
Os exames sorológicos também ajudam, principalmente a pesquisa de autoanticorpos contra BP180 e BP230 por ELISA.
Em geral, os anticorpos anti-BP180 têm maior utilidade diagnóstica e melhor correlação com atividade da doença. Ainda assim, esses testes devem ser interpretados em conjunto com a clínica e os demais exames, e não de forma isolada.
Diagnóstico diferencial: os principais rivais do pênfigoide bolhoso
O diagnóstico diferencial do pênfigoide bolhoso é especialmente importante porque a doença pode começar de forma pouco específica, antes do aparecimento das bolhas típicas.
A tabela abaixo resume os principais quadros que entram nesse raciocínio:
Diferencial de doenças bolhosas e condições similares
| Doença | Características clínicas principais | Acometimento mucoso | Plano de clivagem / achado-chave | Pista prática para diferenciar do pênfigoide bolhoso |
| Pênfigoide bolhoso | Prurido intenso, placas urticariformes ou eczematosas, seguido de bolhas tensas em pele eritematosa ou normal, mais comum em idosos | Pode ocorrer, mas costuma ser menos frequente | Subepidérmico; imunofluorescência direta com depósito linear de IgG e C3 na membrana basal | Bolhas tensas, prurido marcante e predomínio cutâneo |
| Pênfigo vulgar | Bolhas flácidas, erosões dolorosas, pele friável | Frequente e precoce, muitas vezes marcante | Intraepidérmico por acantólise; imunofluorescência com depósito intercelular de IgG | Lesão mucosa importante e bolha flácida apontam mais para pênfigo vulgar |
| Penfigoide de membranas mucosas | Erosões crônicas em mucosas, podendo haver lesões cutâneas | Predominante, com risco de cicatrização | Doença bolhosa subepidérmica autoimune | Quando mucosa é o principal sítio acometido, sobretudo com cicatriz, pensar nessa hipótese |
| Epidermólise bolhosa adquirida | Bolhas tensas, fragilidade cutânea, erosões, cicatrizes e milium | Pode ocorrer | Subepidérmico; autoanticorpos contra colágeno VII | Tendência a cicatrização, milium e trauma como gatilho ajudam no diferencial |
| Dermatose bolhosa por IgA linear | Vesículas e bolhas em disposição anular ou em “colar de pérolas” | Pode ocorrer | Deposição linear de IgA na membrana basal | Imunofluorescência com IgA linear é o principal diferencial laboratorial |
| Dermatite herpetiforme | Vesículas e pápulas muito pruriginosas, geralmente escoriadas, em superfícies extensoras | Raro | Depósitos granulares de IgA nas papilas dérmicas | Prurido intenso com lesões pequenas, agrupadas e relação com doença celíaca |
| Eczema / dermatite eczematosa | Placas eritematosas, pruriginosas, descamativas, por vezes exsudativas | Incomum | Não é doença bolhosa autoimune | Pode confundir na fase pré-bolhosa, mas ausência de bolhas tensas persistentes e de imunopatologia típica afasta o diagnóstico |
| Urticária / prurigo | Pápulas ou placas pruriginosas, sem bolhas autoimunes típicas | Não | Não há clivagem bolhosa autoimune | Na fase inicial, o pênfigoide pode imitar esses quadros; persistência e evolução para bolhas ajudam a diferenciar |
Na prática, a diferenciação depende da integração entre morfologia das lesões, padrão de acometimento mucoso, histopatologia e imunofluorescência direta.
Tratamento: o que muda conforme a gravidade e o perfil do paciente?
O tratamento do pênfigoide bolhoso precisa levar em conta a extensão da doença, a intensidade do prurido, o estado funcional do paciente e a presença de comorbidades. E esse ponto é essencial, porque estamos falando, na maioria das vezes, de pacientes idosos e mais vulneráveis a efeitos adversos de imunossupressão.
As diretrizes europeias mais recentes colocam os corticosteroides tópicos de alta potência, especialmente o clobetasol, como base do tratamento sempre que essa estratégia for viável.
Em muitos casos, essa abordagem é muito eficaz e ainda reduz a exposição sistêmica a corticoides.
Quando a doença é mais extensa, quando o uso tópico é pouco factível ou quando o controle não é suficiente, a prednisona oral costuma ser utilizada, geralmente, em doses ao redor de 0,5 mg/kg/dia.
Em pacientes com contraindicação a corticoide sistêmico, risco elevado de eventos adversos ou necessidade de poupadores, entram opções como metotrexato, azatioprina, micofenolato mofetil e ácido micofenólico.
Doxiciclina e dapsona também podem ter papel em contextos selecionados, sobretudo quando se busca uma estratégia com menor toxicidade global.
Esse racional é particularmente importante no paciente idoso, em quem o risco de infecção, descompensação glicêmica, osteoporose, miopatia e eventos cardiovasculares relacionados ao corticoide sistêmico não pode ser ignorado.
O que os estudos reforçam sobre a conduta?
Um ensaio clínico clássico mostrou que o clobetasol tópico foi não apenas mais eficaz, mas também mais seguro do que a prednisona oral em pacientes com pênfigoide bolhoso moderado ou extenso, com redução de eventos adversos graves e mortalidade.
Esse estudo ajudou a consolidar a importância do tratamento tópico potente mesmo em casos mais disseminados, desde que ele seja viável do ponto de vista prático.
Outro estudo importante, o BLISTER, mostrou que a doxiciclina foi não inferior à prednisolona para controle inicial aceitável das bolhas no curto prazo e apresentou melhor perfil de segurança a longo prazo. Isso não significa que a doxiciclina substitua sempre o corticoide, mas reforça uma ideia importante: em um paciente frágil, segurança pesa muito na escolha terapêutica.
Nos casos refratários, terapias como rituximabe, imunoglobulina intravenosa, omalizumabe e dupilumabe vêm ganhando espaço em contextos selecionados, embora ainda não representem o núcleo da abordagem para quem está começando a estudar o tema.
Como esse tema aparece nas provas?
O pênfigoide bolhoso costuma ser explorado de forma bastante clássica. O examinador descreve um paciente idoso com prurido intenso e bolhas tensas sobre base eritematosa e, a partir daí, cobra o diagnóstico, o exame confirmatório ou o diferencial com pênfigo vulgar.
Os pontos mais cobrados costumam ser
- bolha tensa versus bolha flácida,
- plano de clivagem subepidérmico versus intraepidérmico,
- padrão de imunofluorescência direta e diferença entre acometimento cutâneo predominante,
- acometimento mucoso com cicatrização.
Também vale atenção ao tratamento mais seguro no paciente idoso, especialmente ao papel do corticoide tópico de alta potência.
Resumo
O pênfigoide bolhoso é a dermatose bolhosa autoimune subepidérmica mais comum, geralmente em idosos. Sua apresentação pode começar com prurido e lesões urticariformes ou eczematosas, antes do aparecimento das bolhas tensas.
A fisiopatologia envolve autoanticorpos contra BP180 e BP230, com depósito linear de IgG e C3 na membrana basal. O principal diferencial é o pênfigo vulgar, mas as formas com lesões mucosas exigem atenção especial para o penfigoide de membranas mucosas.
No tratamento, o corticoide tópico potente ocupa papel central, enquanto terapias sistêmicas e poupadoras são individualizadas conforme extensão da doença e perfil do paciente.
Referências
1- Borradori, L et al. “Updated S2 K guidelines for the management of bullous pemphigoid initiated by the European Academy of Dermatology and Venereology (EADV).” Journal of the European Academy of Dermatology and Venereology : JEADV vol. 36,10 (2022): 1689-1704. doi:10.1111/jdv.18220
2- Bernard, Philippe, and Frank Antonicelli. “Bullous Pemphigoid: A Review of its Diagnosis, Associations and Treatment.” American journal of clinical dermatology vol. 18,4 (2017): 513-528. doi:10.1007/s40257-017-0264-2
3- Rashid H, Lamberts A, Borradori L, et al. European guidelines (S3) on diagnosis and management of mucous membrane pemphigoid, initiated by the European Academy of Dermatology and Venereology – Part I. J Eur Acad Dermatol Venereol. 2021;35(9):1750-1764. doi:10.1111/jdv.17397
4- Smit CP, Gray NA, Visser WI. Bullous pemphigoid and its association with neurological diseases. J Coll Med S Afr. 2024;2(1):27. Published 2024 Feb 28. doi:10.4102/jcmsa.v2i1.27
5- Williams, Hywel C et al. “Doxycycline versus prednisolone as an initial treatment strategy for bullous pemphigoid: a pragmatic, non-inferiority, randomised controlled trial.” Lancet (London, England) vol. 389,10079 (2017): 1630-1638. doi:10.1016/S0140-6736(17)30560-3
6- Joly, Pascal et al. “A comparison of oral and topical corticosteroids in patients with bullous pemphigoid.” The New England journal of medicine vol. 346,5 (2002): 321-7. doi:10.1056/NEJMoa011592

Beatriz Stephan Farhat Jorge
Graduada em Medicina pela Universidade Federal de Juiz de Fora (UFJF), com residência médica em Clínica Médica pelo Hospital Albert Einstein.




