Tudo sobre colangite esclerosante primária e secundária
Fala, meu povo! Hoje o nosso assunto é a colangite esclerosante. Vamos descobrir tudo sobre a primária e a secundária. Bora lá?
Colangite esclerosante primária
Acompanhe a fisiopatologia, epidemiologia, manifestações clínicas, diagnóstico, tratamento, complicações e prognóstico da colangite esclerosante primária.
Fisiopatologia
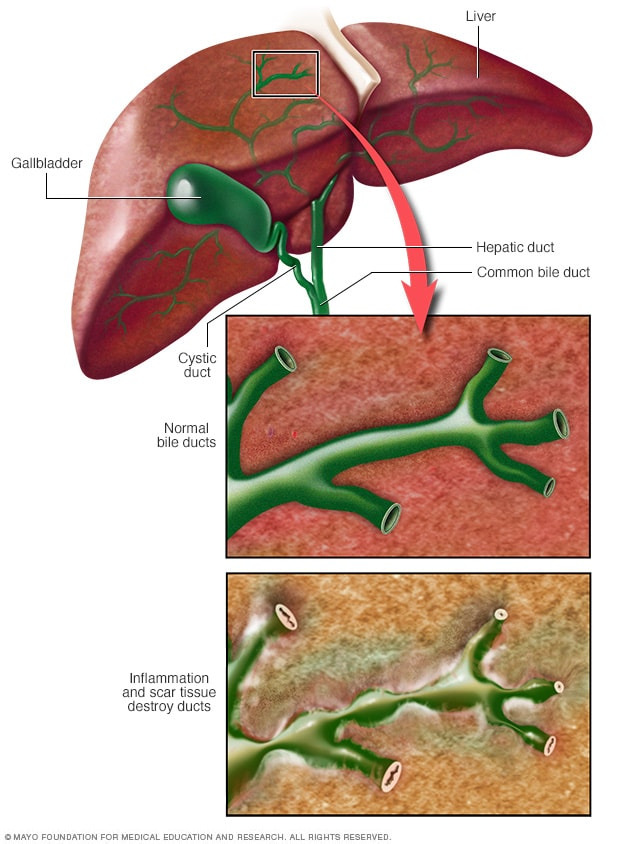
A colangite esclerosante primária é uma doença progressiva, com progressão geralmente lenta, que leva à inflamação, fibrose e consequente estenose de vias biliares.
Apesar de sua etiologia desconhecida, as hipóteses são etiologia autoimune, bacteriana com produção de toxinas na circulação portal, alteração genética ou causa isquêmica.
A doença pode acometer os segmentos intra e extra-hepáticos, sendo o tipo mais comum o que acomete os ductos intra e extra-hepáticos simultaneamente. Já o menos comum é o que acomete somente os ductos extra-hepáticos.
Epidemiologia da colangite esclerosante primária
Sua incidência é de 1 caso para 100.000 pessoas por ano. Acomete mais homens que mulheres, e a média de idade das pessoas acometidas é de cerca de 40 anos. Mulheres são diagnosticadas geralmente com uma idade maior do que os homens. Pessoas de origem europeia possuem maior risco de ter a doença.
Qual a sua relação com doença inflamatória intestinal?
Sempre que a colangite esclerosante for diagnosticada, é recomendada a investigação de doença inflamatória intestinal associada, já que em 90% dos casos, existe doença inflamatória intestinal (porcentagem relacionada a quando o diagnóstico é feito através de biópsia, já que o aspecto da mucosa intestinal pode ser normal nos exames endoscópicos).
Deve-se ficar atento, pois nem sempre as duas doenças se manifestam no mesmo período. Em pacientes com doença inflamatória intestinal, por exemplo, a colangite esclerosante é encontrada em 10 a 5% dos pacientes.
No contexto da colite ulcerativa, a colangite esclerosante é mais comum em pacientes do sexo masculino, não fumantes e com pancolite.
Manifestações clínicas da colangite esclerosante primária
A manifestação da doença pode se dar através de icterícia, prurido (e escoriações), fraqueza, perda de peso. No exame físico, hepatomegalia pode ser encontrada.
Mesmo sendo uma doença potencialmente grave, parte dos pacientes – cerca de metade deles – é assintomática no início da colangite esclerosante primária.
Quando assintomática, podemos encontrar alterações laboratoriais como alteração das enzimas canaliculares (principalmente fosfatase alcalina), bilirrubina direta e transaminases. Na associação com doença inflamatória intestinal, o paciente pode apresentar hipoalbuminemia, hipergamaglobulinemia ou elevação de autoanticorpos.
Quando o paciente é diagnosticado já com sintomas da doença, a sobrevida é pior do que quando o diagnóstico é feito somente a partir de alterações laboratoriais.
Sintomas como febre e dor em hipocôndrio direito podem surgir quando a doença está associada a uma complicação infecciosa, como a colangite.
Diagnóstico
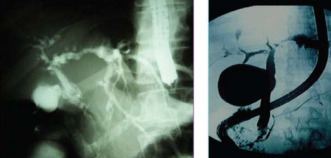
Nos exames de imagem, encontram-se áreas de dilatação e estenoses nas vias biliares (aspecto de colar de contas), além do espessamento de suas paredes. Alterações na vesícula biliar também podem estar presentes.
Podemos utilizar ultrassonografia, tomografia, colangiografia (via CPRE ou percutânea transhepática) e colangioressonância no auxílio.
O diagnóstico complementar pode ser feito por biópsia hepática em casos em que os exames de imagem são inconclusivos e também quando há hipótese de acometimento de pequenos ductos biliares (não vistos usualmente em exames de colangiografia e de melhor prognóstico) ou de doença hepática autoimune associada (mais comum em crianças e adultos jovens).
Tratamento
Não existe tratamento específico bem documentado para a colangite esclerosante. As medicações utilizadas geralmente se direcionam ao suporte dos sintomas que o paciente apresenta.
As medicações autoimunes e anti-inflamatórias têm papel pouco comprovado na alteração do curso natural da doença, mas podem ter papel no alívio de alguns sintomas.
O ácido ursodesoxicólico é uma droga colerética e imunomoduladora. Quando usada por no mínimo 6 meses, é uma opção para suporte clínico do paciente (também sem comprovação na alteração da sobrevida em estudos).
Nos casos que respondem à medicação, pôde-se observar melhora dos sintomas e diminuição da fosfatase alcalina. É mais indicado para pacientes que também possuem doença inflamatória intestinal devido ao efeito protetor contra displasia intestinal neste grupo.
Em pacientes com estenoses importantes e história de colangite, a desobstrução mecânica das vias biliares (de preferência através de dilatação em detrimento de próteses endoscópicas) tem seu papel. Deve-se descartar neoplasia de via biliar durante o procedimento.
A colangite de repetição pode ser tratada com o uso crônico de antibiótico (metronidazol, vancomicina).
Os pacientes com colangite esclerosante devem realizar exames de rastreio para neoplasias (colangiocarcinoma, carcinoma de vesícula biliar, carcinoma hepatocelular e câncer intestinal em pacientes com doença inflamatória intestinal associada).
O tratamento para a doença avançada é o transplante hepático, guiado pelo MELD. Em algumas situações, como no prurido intratável, colangite recorrente ou refratária e colangiocarcinoma menor que 3 cm de diâmetro, pacientes mesmo com MELD baixo podem ter indicação de transplante hepático.
Mesmo após o transplante hepático, existe chance de recorrência da doença em um terço dos pacientes.
Sem o transplante hepático, a sobrevida é de cerca de 15 a 20 anos.
Complicações de colangite esclerosante primária
O diagnóstico e tratamento da colangite esclerosante impede o desenvolvimento de complicações como colangite (obstrução de vias biliares ou após procedimentos invasivos), colelitíase, osteopenia e osteoporose (má absorção de vitamina D), aumento do risco de desenvolvimento de neoplasia de vias biliares (10 a 15% de risco), vesícula biliar (3 a 14% de risco) e carcinoma hepatocelular (em pacientes com cirrose), cirrose e até mesmo insuficiência hepática.
O tempo médio de sobrevida após o diagnóstico e sem tratamento adequado é de 10 a 12 anos.
Prognóstico
O prognóstico dos pacientes com a doença pode ser estimado através do modelo de Mayo, que é um cálculo utilizando as seguintes variáveis: idade, albumina, bilirrubina, TGO e sangramento por varizes esofágicas.
Não podemos esquecer que o prognóstico de pacientes com doença inflamatória intestinal e colangite esclerosante é pior do que dos pacientes sem acometimento intestinal, levando a uma ocorrência da doença em idade mais precoce, menor tempo de sobrevida após transplante hepático e também maior risco de surgimento de neoplasias (tanto das vias biliares quanto intestinal).
| R = 0.03 (idade [anos]) + 0.54e (bilirrubina [mg/dL]) + 0,54 loge (TGO [ ui/L]) + 1.24 (sangramento por varizes esofágicas [0 = não / 1 = sim]) – 0,4 (albumina ([g/dL]) |
Modelo de Mayo para o cálculo da sobrevida de pacientes com colangite esclerosante, evidenciando os fatores mais importantes na avaliação da sobrevida.
Fonte: Adaptado de Kowdley et al., 2020.
Colangite esclerosante secundária
A colangite esclerosante secundária pode ser diferenciada da colangite esclerosante primária através da história clínica e dos exames laboratoriais e de imagem.
Suas causas podem ser:
- Colangite associada ao IgG4 (relacionada com pancreatite auto imune): é a manifestação extrapancreática mais comum da doença relacionada ao IgG4. Em pacientes com colangite esclerosante, deve-se sempre dosar o IgG4 para investigação da doença. O tratamento é feito com corticoide;
- Imunodeficiência familial ou de causa não definida;
- Colangiopatia associada ao HIV (CMV/Cryptosporidium/idiopática);
- Colangite bacteriana crônica;
- Colangiopatia isquêmica (pós-transplante hepático/vasculite);
- Fibrose cística;
- Colangiocarcinoma;
- Coledocolitíase;
- Metástases hepáticas difusas;
- Colangite eosinofilica;
- Quimioterapia intra-arterial;
- Doença hipertensiva portal;
- Pancreatite recorrente;
- Cirurgia/trauma das vias biliares.
O objetivo do artigo foi falar resumidamente da colangite esclerosante, doença pouco presente no nosso dia a dia, mas frequentemente presente em questões de provas de residência. Com este resumo, acredito que vocês estarão prontos para se dar bem nas questões do tema que enfrentarem pela frente!
É isso!
Esperamos que você tenha gostado. Confira mais conteúdos de Medicina de Emergência, dá uma passada na Academia Medway. Por lá disponibilizamos diversos e-books e minicursos completamente gratuitos! Por exemplo, o nosso e-book ECG Sem Mistérios ou o nosso minicurso Semana da Emergência são ótimas opções pra você estar preparado para qualquer plantão no país.
Caso você queira estar completamente preparado para lidar com a Sala de Emergência, temos uma outra dica que pode te interessar. No nosso curso PSMedway, através de aulas teóricas, interativas e simulações realísticas, ensinamos como conduzir as patologias mais graves dentro do departamento de emergência!
Aquele abraço e até a próxima.

Anuar Saleh
Nascido em 1993, em Maringá, se formou em Medicina pela UEM (Universidade Estadual de Maringá). Residência em Medicina de Emergência pelo Hospital Israelita Albert Einstein.




