Abdome agudo em ginecologia: tipos, diagnósticos e tratamento
Opa! Tudo certo? Você já ouviu falar em abdome agudo em ginecologia? Pois independentemente de ter ouvido ou não, ao longo da leitura desse artigo você vai desvendar o motivo que faz o abdome agudo ginecológico nem sempre ser tão agudo assim.
Esse tema é extremamente importante para a prática médica e precisa estar dominado, mesmo porque seu diagnóstico muitas vezes é negligenciado, seja por falta de uma investigação minuciosa na avaliação clínica ou por inocência do profissional que está atendendo. No seu caso — que optou por estudar esse tema com a gente — vai ser diferente, pois ao final desse post você vai estar apto a salvar a vida de várias mulheres em risco no seu plantão, embora o risco nem sempre esteja claro assim!
Bora lá então?
Antes de mais nada: o conceito de abdome agudo em ginceologia
Apenas nos situando: algumas das urgências ginecológicas podem manifestar-se com quadro de abdome agudo, caracterizado pela presença de afecção não-traumática, em vísceras ou estruturas contidas na cavidade abdominal, que surge de modo súbito, podendo surgir de processo agudo acometendo víscera previamente normal ou por agudização de um quadro crônico. Deu pra pegar?
Agora que sabemos em que terreno estamos pisando e o que é o abdome agudo em ginecologia, vamos elaborar esse conceito com um caso clínico!
Caso clínico
Imagine só: você está no PS de sua cidade natal, é início da madrugada depois de um dia cheio de trabalho, e aí a enfermeira bate na porta do quarto. Ela relata que “chegou uma mulher de 26 anos que está se queixando de dor abdominal”. Com o olho ainda fechado e depois de uma inspiração profunda, você pede para a enfermeira orientar a colocação de uma compressa com água quente na barriga, pois “se trata apenas de uma cólica pré-menstrual”.
Errou! Errou feio, errou rude!
Parabéns, você acaba de “tratar” um abdome agudo ginecológico com uma compressa de água quente e de aumentar o risco de morbimortalidade dessa mulher!
Meus queridos, o papo aqui é sério! Diante de uma paciente do sexo feminino com dor abdominal, é mandatório pesquisar a possibilidade de um quadro de abdome agudo ginecológico (além de excluir demais causas não ginecológicas). E acredite, para isso basta quase que apenas a boa e velha anamnese associada a um exame físico completo, e você já poderá ter segurança no próximo passo do atendimento. Vamos criar uma linha de raciocínio juntos:
Etiopatogenia
Devemos ter em mente que o abdome agudo em ginecologia pode ser classificado como hemorrágico, inflamatório ou isquêmico, sendo essa diferenciação importante pois o quadro clínico acha-se na dependência de sua etiologia. Como principais exemplos de cada classificação, temos:
| Causas de abdome agudo em ginecologia |
| HEMORRÁGICAS: – Gravidez ectópica (rota) – cisto ovariano hemorrágico |
| INFLAMATÓRIAS: – Doença inflamatória pélvica (DIP) |
| ISQUÊMICAS: – Torção de anexos – Torção de mioma uterino e de neoplasias – Degeneração de miomas |
Sintomas do abdome agudo em ginecologia
Um dos principais motivos de negligência no reconhecimento diagnóstico do abdome agudo relacionado a causas ginecológicas decorre de sua variedade de apresentações clínicas. Para ficar bem estruturado e didático, vamos correlacionar cada principal exemplo das classificações existentes com sua clínica e com os métodos diagnósticos disponíveis.
Inicialmente, precisamos entender que a principal manifestação clínica do abdome agudo ginecológico, independentemente da causa, é a dor abdominal — não existe abdome agudo sem dor. Lembra como é feita a semiologia da dor na anamnese? Te recordo:
- Quando começou essa dor? – INÍCIO
- Onde é a dor? – LOCALIZAÇÃO
- Como é essa dor? – CARÁTER
- Quanto é essa dor em uma escala de 0 a 10? – INTENSIDADE
- Essa dor vai para outro lugar? – IRRADIAÇÃO
- É associada a outros sinais e sintomas? – MANIFESTAÇÕES CONCOMITANTES
- Melhora ou piora com alguma coisa? – FATORES DE ALÍVIO OU PIORA
Ao longo do artigo destrincharemos os principais exemplos clínicos de cada síndrome. Por enquanto, vale a pena darmos um destaque para a localização da dor, tendo em vista a importância do diagnóstico diferencial com outras causas não ginecológicas de abdome agudo. Isso porque, na maior parte dos casos, temos um perfil de pacientes mulheres jovens em idade fértil, portanto, a exclusão de um quadro de apendicite, por exemplo, se torna importantíssima! Vamos refrescar a memória com a relação anatômica da dor abdominal e suas possíveis causas, dando ênfase ao quadrante inferior do abdome (IMAGEM 1):
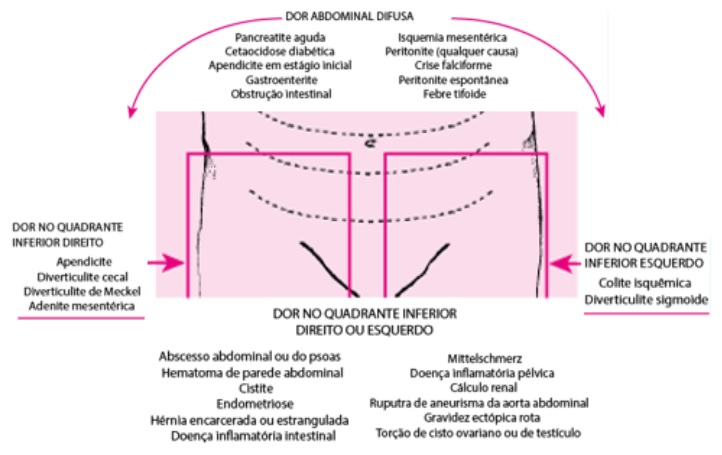
Se localizou? Então vamos entender as particularidades referentes a cada tipo de abdome agudo em ginecologia. Para mantermos o raciocínio linear, em cada exemplo abordaremos a clínica sugestiva, os métodos diagnósticos e os tratamentos disponíveis, além de colocações específicas de cada um.
Vamos dar o gás!
Abdome agudo em ginecologia: hemorrágico
A principal causa de abdome agudo hemorrágico em ginecologia corresponde à gravidez ectópica (GE), também chamada de prenhez ectópica, que pode ser rota ou não. Lembre-se: até que se prove o contrário, toda mulher em idade fértil que se apresenta com dor abdominal súbita pode estar grávida!
É isso mesmo senhoras e senhores. Lembram do nosso caso clínico com uma mulher de 26 anos que chega ao PS com dor abdominal intensa e que você manda embora para casa? Se você tivesse lido o blog da Medway antes e optasse por atender essa paciente, na sua anamnese com certeza constariam essas perguntas: “existe a possibilidade de você estar grávida?”, “tendo uma vida sexual ativa, você faz o uso de métodos contraceptivos?”.
Aí meus queridos, é preparar o psicológico e o tímpano. Isso porque, em um tom bastante eloquente, é muito provável que você ouça: “você está ficando doido(a)? Eu, grávida? Impossível! Eu tomo pílula todo dia!”. Mas sim, mesmo diante de uma negação intensa, ela pode estar grávida!
E onde entra o abdome (nem sempre tão) agudo ginecológico? Ora, se você se aprofundar um pouco na história, pode colher a informação de que, em determinado momento, essa paciente se esqueceu de tomar o anticoncepcional, e que nessa mesma época teve relação sexual sem o uso de camisinha. “Mas foi uma única vez!”. Infelizmente, essa única vez, lá atrás, pode ter cursado com uma gestação, e pior, fora da cavidade uterina (gestação ectópica), levando ao quadro abdominal atual, não sendo, portanto, “tão agudo assim” no que tange a sua origem.
Vamos trabalhar em tópicos para entender a gravidez ectópica
- Localização mais frequente: trompras uterinas (ampular e ístmica, em ordem de prevalência)
- Fatores de risco: gestação ectópica prévia, cirurgia tubária prévia, infertilidade, DIP, endometriose, usuária de DIU, anticoncepção de emergência, tabagismo
- Diagnóstico: somatório da clínica, do exame físico e de exames complementares
Ainda que nem todos os casos se apresentem de maneira completa, sendo grande parte deles inespecíficos, clinicamente é indicativo de GE a presença da tríade: dor abdominal (ou pélvica) + sangramento vaginal irregular + amenorreia. Mas atenção! Não espere ter a tríade sempre para iniciar uma suspeita diagnóstica!
Ao exame físico, podemos observar a presença de sensibilidade anexial ipsilateral, dor abdominal, massa anexial dolorosa à palpação, aumento uterino. O exame ginecológico é de grande valia nesse caso, podendo ser observada dor à mobilização do colo uterino e sangramento escuro na luva.
Importante destacar que, caso o quadro de GE evolua com rotura, podemos ter sinais de irritação peritoneal com dor difusa no abdome, dor referida no ombro por sangue acumulado em região subfrênica com irritação diafragmática (Sinal de Lafond), dor intensa ao toque — “grito de Douglas” (sinal de Proust), chegando a quadro de choque hipovolêmico.
Quanto aos exames complementares, devemos optar pela associação da DOSAGEM DO β-hCG com a ULTRASSONOGRAFIA TRANSVAGINAL. Bora consolidar:
β-hCG → GE geralmente associa-se a um aumento no hCG menor que 66% ou a uma queda não superior a 13% do nível basal do hCG, no intervalo de 48 horas, devido ao crescimento prejudicado do trofoblasto — estima-se que 85% das gestações tópicas possuem aumento de dosagem desse hormônio de 66% ou mais em 48 horas. Essas proporções, associadas a um valor absoluto do hCG maior que 1.500 UI/L na ausência de gravidez intrauterina visível, evidenciam uma provável GE.
USG → ausencia de saco uterino (3ª semana após a concepção ou 5ª semana após a última menstruação) + líquido livre em fundo de saco + massa anexial.
Como sabemos que o acadêmico gosta de um fluxograma para entender essa quantidade de informações de maneira resumida, vamos te dar te bandeja:
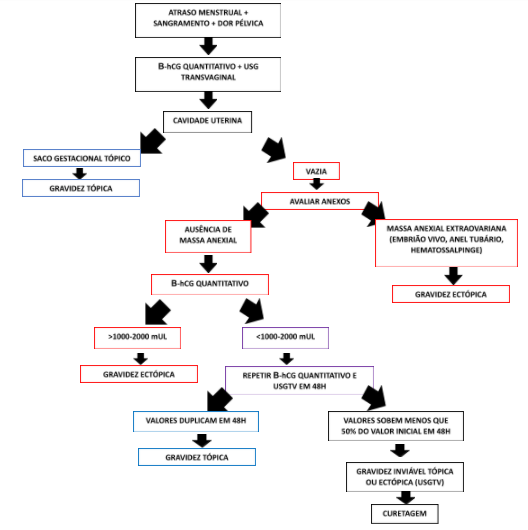
- Tratamento: a depender da localização da gravidez ectópica, da evolução do quadro e do estado hemodinâmico da paciente, podemos optar pelo tratamento conservador (clínico) ou pela indicação cirúrgica.
Clínico: Metotrexato 50 mg/m2 IM em dose única, se:
a) Estabilidade hemodinâmica;
b) Ausência de sinais clínicos de rotura tubária;
c) β-hCG < 5.000 mUI/mL e sem aumento superior a 60% nas últimas 48 horas (pré-tratamento);
d) Exames laboratoriais normais (hemograma, coagulograma, função hepática e renal).
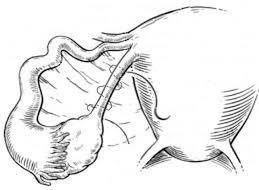
Cirúrgico: damos preferência à via laparoscópica (IMAGEM 2). Entretanto, em casos de ruptura tubária com instabilidade hemodinâmica deve ser realizada a laparotomia.
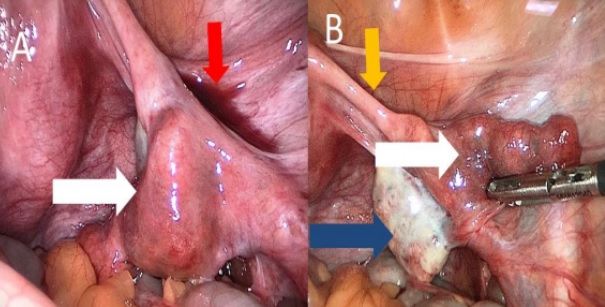
Moçada, importante sabermos que, de maneira geral, temos dois tipos de tratamento cirúrgico: radical (salpingectomia) e conservador (salpingostomia linear). Para uma leitura mais dinâmica, vamos fazer um quadro comparativo:
| SALPINGECTOMIA | SALPINGOSTOMIA LINEAR |
| Radical. Perda da capacidade reprodutiva | Conservadora . Mantém a fertilidade feminina |
| Indicações. Pacientes com prole constituída. Lesão tubária irreparável. Sangramento incontrolável. Recidiva de gravidez ectópica na mesma tuba. Títulos de beta-hCG muito elevados | Indicações. Quando se deseja manter o futuro reprodutivo |
| Risco. Persistência de tecido trofoblástico, logo, de recidiva da gravidez ectópica(importante acompanhar a evolução dos títulos de β-hCG no pós-operatório) |
Abdome agudo em ginecologia: inflamatório/infeccioso
Se tratando de um abdome agudo inflamatório, vamos direcionar nosso foco ao estudo da doença inflamatória pélvica.
Com certeza você já ouviu falar sobre DIP e teve curiosidade acerca do seu diagnóstico e tratamento. Isso porque é uma afecção muito comum na rotina do pronto socorro, então foco total para fecharmos o raciocínio acerca dessa doença, ainda mais porque estamos diante de uma candidata a cursar com abdome agudo, mas que pode ser tratada ambulatorialmente (se detectada precoce e corretamente). Trabalharemos em tópicos, de novo, para facilitar o entendimento e a estruturação da doença:
Definição
Se caracteriza como doença inflamatória pélvica um conjunto de sinais e sintomas decorrente de qualquer processo infeccioso que envolve o trato genital superior compreendendo: salpingite, anexite, parametrite, ooforite, salpingo-ooforite, endometrite ou abscesso tubo-ovariano.
Etiopatogenia
Surge a partir de uma contaminação do canal endocervical, com ascensão bacteriana por contaminação vaginal.
? FIQUE DE OLHO: é comum o início do quadro coincidir com o período menstrual, tendo em vista algumas alterações fisiológicas – alteração do pH vaginal, perda do tampão mucoso natural, diminuição da espessura do endométrio, contrações uterinas próprias que impulsionam os microrganismos em direção à tuba uterina.
Para suspeitarmos de uma DIP, é importante estar ciente de alguns fatores de risco, tais como: mulher em idade fértil (principalmente menores de 25 anos), múltiplos parceiros, DIP prévia, colocação de DIU, IST atual ou pregressa, tabagismo, dentre outros.
Principais agentes etiológicos da DIP
Control C + Print Screen nessa parte! É essa informação que vai guiar nossa escolha antimicrobiana no tratamento. Os mais prevalentes são: Neisseria gonorrhoeae e Chlamydia tracomatis.
Diagnóstico
Nesse ponto precisamos de um pouco de malícia, pois essa doença pode se apresentar com quadros imprecisos, com sintomas leves que mascaram uma possível gravidade. Seu aspecto multifatorial fez necessária a criação de critérios diagnósticos (clínicos, laboratoriais e ultrassonográficos), sendo que, com base no Ministério da Saúde (2015), a confirmação pode ser feita na presença de 3 critérios maiores mais pelo menos 1 menor OU 1 critério específico (elaborado):
| CRITÉRIOS MAIORES |
| 1. Dor à mobilização do colo uterino 2. Dor à mobilização/palpação anexial 3. Dor à palpação abdominal/hipogástrio |
| CRITÉRIOS MENORES |
| 1. Temperatura acima de 38,3 ºC 2. Secreção cervical purulenta ou colo friável 3. Presença abundante de leucócitos na microscopia do fluido vaginal 4. Taxa elevada de sedimentação de eritrócitos 5. Proteína C reativa elevada 6. Velocidade de sedimentação globular elevada 7. Comprovação laboratorial de infecção por gonococo ou clamídia |
Ainda temos os chamados critérios específicos (elaborados), que confirmam o diagnóstico se estiverem presentes. Se liga:
| CRITÉRIOS ESPECÍFICOS |
| 1. Biópsia endometrial com histopatológico evidenciando endometrite 2. Achados laparoscópicos consistentes com DIP 3. Ultrassonografia transvaginal ou ressonância magnética evidenciando complexo tubo-ovariano ou doppler sugestivo de infecção pélvica |
Ok, basta sabermos os critérios e entender que, ainda que a laparoscopia seja o padrão-ouro e possa fazer o diagnóstico direto de DIP, não tem como sair fazendo em todo mundo, né? Então foca nos checkpoints e seguimos com o tratamento.
Tratamento
Cara, nesse momento é de extrema importância que você entenda que um diagnóstico e tratamento precoces da DIP previnem complicações seríssimas para a mulher, por exemplo: infertilidade, dor pélvica crônica, gravidez ectópica e abscesso tubo-ovariano.
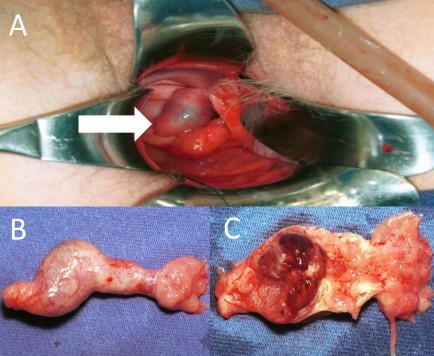
? FIQUE DE OLHO: mulheres com DIP complicada podem iniciar com uma quadro de dor abdominal em quadrante superior direito, sem nenhuma outra causa aparente para a dor, em decorrência de um processo de peri-hepatite — o processo inflamatório se estende até a loja hepática —, dando origem à chamada Síndrome de Fitz-Hugh-Curtis, que cursa com o sinal clássico das “aderências em corda de violino”, visualizadas por laparoscopia (IMAGEM 4).
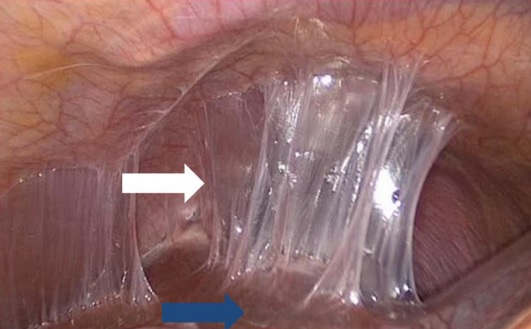
“Mas, pera…” você deve estar se perguntando, “se a DIP pode ser tão grave assim e vocês falaram que o tratamento precoce pode ser clínico, vamos mandar todas as mulheres para casa com os remédios? E se não der certo?”. Boa! Aqui temos alguns divisores de água de quando internar ou não essa paciente para um tratamento nosocomial em detrimento do tratamento ambulatorial. Segundo o CDC (Centers for Disease Control and Prevention), a hospitalização deve ser sempre indicada se estivermos diante de algum dos seguintes cenários:
- Dificuldade em exclusão de emergência cirúrgica (por exemplo, apendicite);
- Abscesso tubo-ovariano;
- Gravidez;
- Quadro severo, com náuseas, vômitos ou febre alta;
- Intolerância a antibióticos orais ou dificuldade para seguimento ambulatorial;
- Sem resposta clínica aos antimicrobianos após 72h do início do tratamento.
Pacientes com casos leves, sem preencher algum desses critérios de gravidades, podem ser tratados ambulatorialmente. E quais são as opções terapêuticas que nós temos? Passa o olho com carinho nessas tabelas!
Tratamento ambulatorial
| Ceftriaxona 250 mg IM em dose única e Doxiciclina 100 mg VO 2x/dia por 14 dias – com* ou sem Metronidazol 500 mg VO 2x/dia por 14 dias |
| OU |
| Cefoxitina 2g IM em dose única e Doxiciclina 100 mg VO 2x/dia por 14 dias – com* ou sem Metronidazol 500 mg VO 2x/dia por 14 dias |
| OU |
| Outras cefalosporinas parenterais de 3ª geração (ceftizoxima ou cefotaxima) e Doxiciclina 100 mg VO 2x/dia por 14 dias – com* ou sem Metronidazol 500 mg VO 2x/dia por 14 dias |
* As cefalsporinas de terceira geração recomendadas são limitadas na cobertura de anaeróbios. Portanto, até que se saiba que a cobertura anaeróbia estendida não é importante para o tratamento de DIP aguda, a adição de metronidazol aos regimes de tratamento com cefalosporinas de terceira geração deve ser considerada.
Tratamento hospitalar
| Clindamicina 900 mg, EV, 8/8 h e Gentamicina EV 1x ao dia Seguidos por doxiciclina 100mg VO 12/12 horasDuração de 14 dias |
| OU |
| Ceftriaxona 250 mg IM em DU e Doxiciclina 100 mg VO 2x/dia por 14 dias – com ou sem Metronidazol 500 mg VO 2x/dia por 14 dias |
| OU |
| Cefoxitina 2 g EV a cada 6 horas e Doxiciclina 100 mg VO ou IV a cada 12 horas (VO sempre que possível até para pacientes hospitalizados) |
| OU |
| AmpicilIna-Sulbactam 3 g IV de 6/6h e Doxiciciclina 100 mg VO ou IV de 12/12hDuração de 14 dias |
E quanto aos parceiros sexuais?
Lembrando que a DIP envolve bactérias relacionadas a IST’s, portanto, a abordagem do parceiro sexual é de suma importância! Segundo orientações do CDC, homens que tiveram contato com mulheres com DIP nos 60 dias que precederam o início dos sintomas devem ser avaliados, e presumidamente tratados para os germes mais comuns (clamídia e gonorreia). Caso o último contato sexual tenha sido há mais de 60 dias antes do início dos sintomas, o parceiro mais recente deve ser tratado.
Por fim, a abordagem cirúrgica deve ser analisada com cautela, lembre-se que estamos falando de um perfil, geralmente, de mulheres jovens com DIP, e uma cirurgia complicada pode comprometer a fertilidade dessa paciente para o resto da vida! Paciente não respondeu ao tratamento antimicrobiano? Possui complicações como abscesso, aderências ou gravidez rota? Pense, respire, e se a via laparoscópica for sua opção, tenha ciência de seus atos!
Ufa! Essa parte foi um pouco densa né? Mar calmo não faz um bom marinheiro, meus queridos! A partir de agora, no seu plantão, nenhuma mulher com DIP volta para casa com o diagnóstico de “dor pré-menstrual” como foi com a GE. Vamos para a última síndrome!
Abdome agudo em ginecologia: isquêmico
Para fechar, com prevalência de cerca de 3% dos quadros de abdome agudo ginecológico, desconfie diante de uma mulher jovem com instalação aguda de dor unilateral intensa, principalmente em fossa ilíaca direita (o sigmoide ocupa o lado esquerdo da pelve e o lado direito apresenta o ceco com pouca mobilidade, o que favorece a torção do anexo deste lado), associada a uma massa dolorosa em topografia de anexo em paciente com náuseas e vômitos, sendo que o quadro pode ter sido desencadeado por atividade física. Podemos estar diante de uma torção anexial.
Importante lembrar de sempre fazer o diagnóstico diferencial com outras causas de abdome agudo, como prenhez ectópica, DIP, apendicite e diverticulite, além de descartar cólica nefrética.
A etiologia nesse caso se deve à torção do ovário e da tuba uterina no eixo criado entre o ligamento infundíbulo pélvico e o ligamento útero-ovariano, podendo estar relacionado ou não a tumor — na verdade, qualquer fator que leve ao aumento de volume anexial pode ser a causa de torção do pedículo do mesmo.
Para fins de diagnóstico, nos atentaremos à clínica já descrita, além de fazermos uma busca ao exame físico de sinais de peritonite. Nesse momento, a ultrassonografia pélvica tem seu valor! Seus achados mais comuns incluem: uma massa ovariana, aumento unilateral do ovário, fluido livre em fundo de saco posterior e estruturas císticas periféricas uniformes.
“Posso abrir mão de uma TC ou de uma RNM?” Se não tiver sido esclarecido com a USG, pode! Mas lembre-se que, para a TC, a paciente deve estar hemodinamicamente estável! E quais são os achados? Principalmente: espessamento das tubas uterinas e da parede do cisto ovariano, ascite e desvio uterino em direção ao anexo torcido.
“Beleza, entendi! Então se ela chegar com esse quadro típico de dor, eu prescrevo um analgésico, espero ela melhorar e peço retorno se piora do quadro?” NÃO! Estamos diante de uma emergência cirúrgica meu povo! É laparoscopia nela! E assim como na prenhez ectópica, a idade, o desejo de fertilidade futura, a menopausa e a evidência de doença ovariana são fatores a serem considerados na decisão de qual tratamento escolher (conservador ou radical).
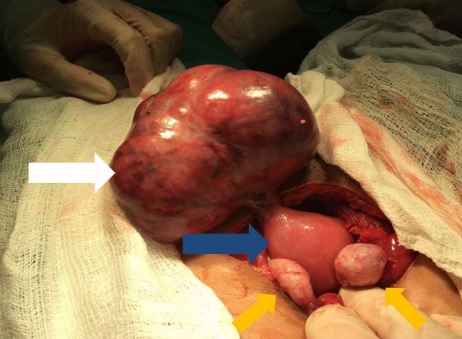
Em resumo, temos:
- Definitivo: salpingectomia e/ou ooforectomia — em prole definida ou perimenopausa, sem que haja reversão da torção do pedículo
- Em mulheres jovens com futuro reprodutor mantido: desfazer a torção do anexo e confirmar o tecido anexial viável
E para fechar com chave de ouro…
Linha de chegada! Parabéns por ter tirado um tempinho para ampliar seu conhecimento acerca de um tema tão fundamental na prática clínica. Espero que da próxima vez que você se deparar com uma queixa de dor pélvica aguda no seu plantão tudo que falamos até aqui faça sentido! Até porque a maioria dos quadros de abdome agudo ginecológico possuem um prognóstico bom se diagnosticados e tratados precocemente.
Lembre-se de destrinchar a dor na anamnese, fazer um exame físico minucioso, procurar fatores de risco que te auxiliem na hipótese diagnóstica, ponderar quais exames complementares solicitar, e nunca estar satisfeito se não tiver nenhum achado!
Mulher jovem com dor abdominal aguda que se ajoelha na sua frente jurando que é impossível estar grávida? Peça desculpas pelo mal-entendido, associado a um ultrassom transvaginal e à dosagem do beta-hCG!
E uma última dica: você também pode dar uma olhada no nosso e-book “ABC da radiologia”, com ele, você vai aprender:
- os 4 Qs;
- radiografia de abdome;
- ABCDE do raio-x de abdome;
- raio-x de tórax.
E o melhor de tudo: o e-book é totalmente GRATUITO! Isso mesmo: você aprimora os seus conhecimentos sem pagar nada por isso. Baixe agora mesmo e aproveite todos os benefícios!
Pra quem quer acumular mais conhecimento ainda sobre a área, o PSMedway, nosso curso de Medicina de Emergência, pode ser uma boa opção. Lá, vamos te mostrar exatamente como é a atuação médica dentro da Sala de Emergência, então não perde tempo!
Até a próxima!
* Colaborou Angelo Tabet Zanini, graduando de Medicina da FCMSJF/SUPREMA

Anuar Saleh
Nascido em 1993, em Maringá, se formou em Medicina pela UEM (Universidade Estadual de Maringá). Residência em Medicina de Emergência pelo Hospital Israelita Albert Einstein.
Você também pode gostar








