Saiba como reconhecer e manusear as emergências metabólicas no plantão
Fala pessoal, vamos ver um pouco sobre as emergências relacionadas à glicemia. Nos plantões médicos, reconhecer rapidamente emergências metabólicas pode ser a diferença entre estabilizar um paciente ou lidar com uma evolução grave em poucas horas.
Apesar de comuns, esses quadros ainda geram dúvidas na prática: quando iniciar insulina? Como corrigir o potássio com segurança? E em quais situações o bicarbonato realmente está indicado? Dominar esses pontos não só aumenta sua segurança no plantão, como também faz toda a diferença na sua performance em provas de residência.
Continue a leitura para revisar, de forma prática e objetiva, como reconhecer e conduzir as principais emergências metabólicas no plantão.
Como reconhecer uma emergência hiperglicêmica
Primeira coisa, tanto para a sua prova quanto para a sua vida, como reconhecer uma potencial emergência hiperglicêmica?
Devemos suspeitar daqueles pacientes com quadro de dor abdominal intensa (podemos até ter descompressão brusca), náuseas e vômitos.
Normalmente, elas são precedidas de algum fator desencadeante, podendo ser uma infecção, estresse cirúrgico, uso de medicações ou desidratação.
Adentrando melhor em cada uma das emergências hiperglicêmicas, temos a cetoacidose diabética (CAD) e o estado hiperosmolar hiperglicêmico (EHH). Vale lembrar que a CAD ocorre classicamente no paciente com diabetes tipo 1 (DM1) e o EHH ocorre mais no tipo 2 (DM2), mas nenhum deles é exclusivo um do outro.
Cetoacidose diabética (CAD)
A cetoacidose diabética ocorre devido à deficiência absoluta de insulina, e com isso há um aumento da gliconeogênese e lipólise, na tentativa de gerar energia, pois a glicose não está entrando dentro das células.
Com o processo de lipólise, vamos ter o aumento dos cetoácidos no sangue, gerando a acidose.
Critérios diagnósticos da CAD
Vamos revisar os critérios diagnósticos da CAD:
- Glicemia acima de 200 mg/dL
- Acidose metabólica (pH venoso < 7,3 ou bicarbonato sérico < 15 mEq/L)
- Presença de Cetose:
- cetonemia maior ou igual a 3 mmol/L
- cetonúria maior ou igual a 2+ nas tiras reagentes
Classificação de gravidade da CAD
Quanto à gravidade, a CAD pode ser classificada em leve, moderada ou grave. Isso é classificado de acordo com o pH e outros indicadores, que mostraremos a seguir.
Tabela 1: Classificação de Gravidade da CAD
| Classificação: | Leve | Moderada | Grave |
| pH | Entre 7,20 e 7,30 | Entre 7,10 e 7,20 | <7,10 |
Outros indicadores de CAD grave
- Cetonemia > 6 mmol/L
- Bicarbonato < 5 mmol/L
- pH venoso/arterial < 7,1
- Hipocalemia na admissão (<3,5 mmol/L)
- Glasgow <12
- Saturação de O2 < 92% (ar ambiente) (com função respiratória basal normal)
- PA sistólica < 90 mmHg
- Frequência cardíaca > 100 ou < 60 batimentos por minuto
- Ânion gap > 16
Uma observação é que os critérios diagnósticos envolvem a presença de cetonemia ou cetonúria, enquanto os critérios de resolução não envolvem a cetonúria, que demora a se negativar.
Critérios de resolução da CAD
- Glicemia < 200mg/dL
- pH > 7,30 e bicarbonato > 18 mEq/L
- Ânion Gap < 12 meq/L
- Resolução da cetonemia
Obs: Negativação de cetonúria não é critério de resolução da CAD.
Uma condição que vem acontecendo e está muito em alta é a cetoacidose euglicêmica (CAD-E). Tem basicamente os mesmos princípios e o mesmo tratamento, e muda que a glicemia está < 200mg/dl. Vamos agora revisar os principais desencadeantes de CAD-E.
Situações clínicas que favorecem a ocorrência de CAD-E¹⁴
Gestação
- Aumento da utilização de glicose pela placenta e pelo feto
- Deficiência relativa de insulina
- Aumento da produção de ácidos graxos livres, que se convertem em corpos cetônicos no fígado
Uso de iSGLT2
- Aumenta excreção urinária de glicose
- Redução da secreção de insulina
- Estimula produção de ácido graxo livre e produção de corpos cetônicos
Doença hepática e Glicogenoses
- Glicogênio induzindo hepatomegalia
- Disfunção hepática
- Hipoglicemia de jejum
- Cetose com euglicemia
Outras Causas para CAD-E
- Pancreatite
- Uso de álcool
- Intoxicação por cocaína
- Gastroparesia
- Distrofia muscular de Duchenne
- Sepse
Estado hiperosmolar hiperglicêmico (EHH)
Antes de falarmos do tratamento, vamos revisar os critérios de EHH. Basicamente, teremos uma osmolaridade plasmática aumentada, glicemia muito elevada, na ausência de cetose!
Critérios diagnósticos do EHH
- Hiperglicemia marcante (> 600mg/dL),
- Osmolaridade plasmática efetiva > 320 mOsmol/L,
- Ausência de hipercetonemia significativa (< 3 mmol/L),
- Ausência de acidose (pH > 7,30, bicarbonato > 15 mmol/L).
Tratamento das emergências hiperglicêmicas
Vamos agora ao tratamento! Primeira coisa é fazer uma expansão volêmica, de maneira agressiva, até que o paciente fique estável. Após estabilizar o paciente, vamos sempre avaliar o sódio corrigido, para decidir se vamos fazer soro 0,9% ou 0,45%.
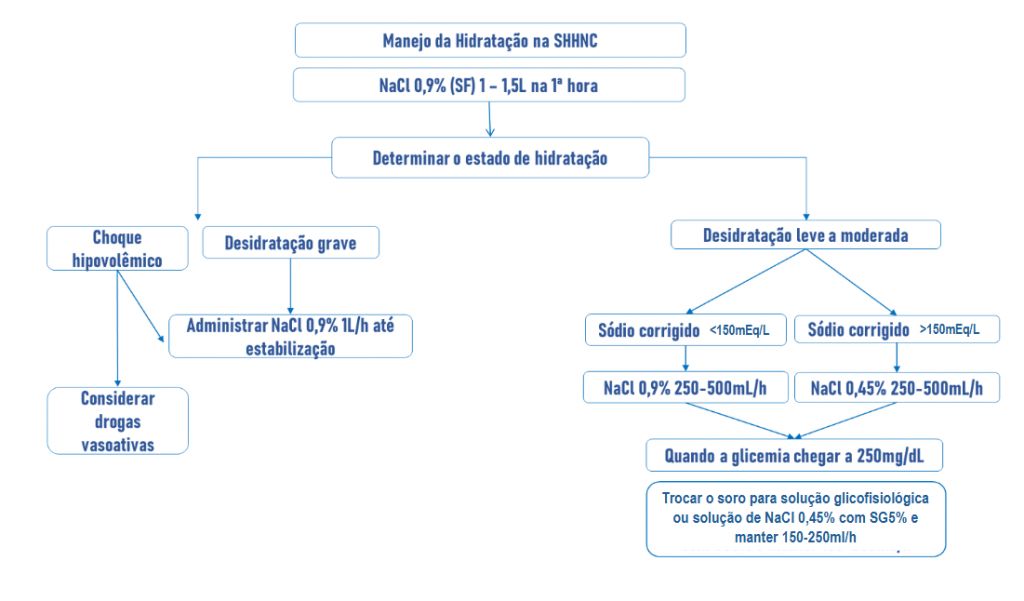
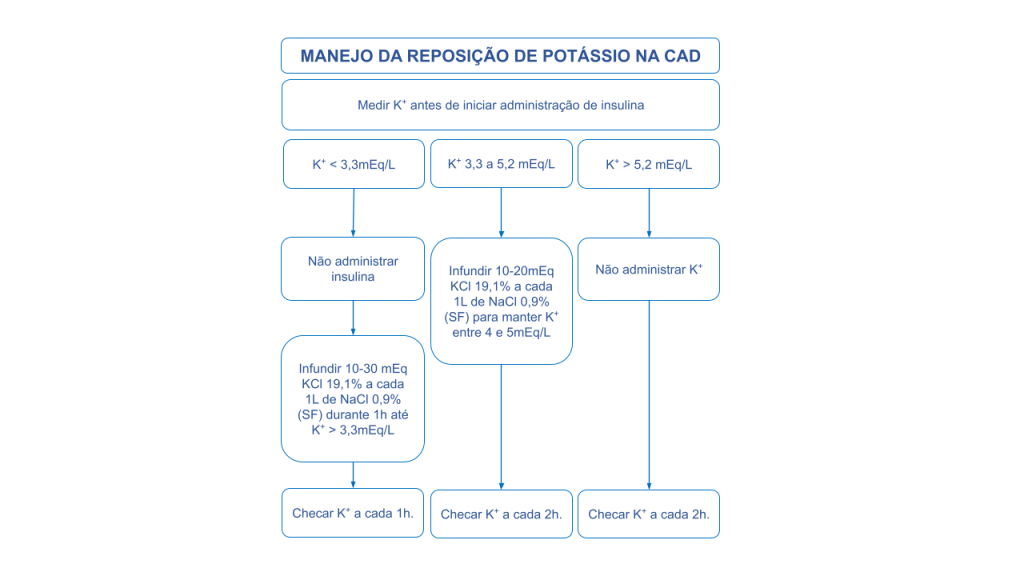
O segundo pilar é o potássio, lembre-se de sempre checar o potássio antes de repor a insulina. Lembre-se dos dois valores: 3,3 e 5,2. Abaixo de 3,3, aguarde a reposição de potássio antes da insulina. Acima de 5,2, faça a insulina direto; entre 3,3 e 5,2 faça a insulina paralelamente ao potássio.
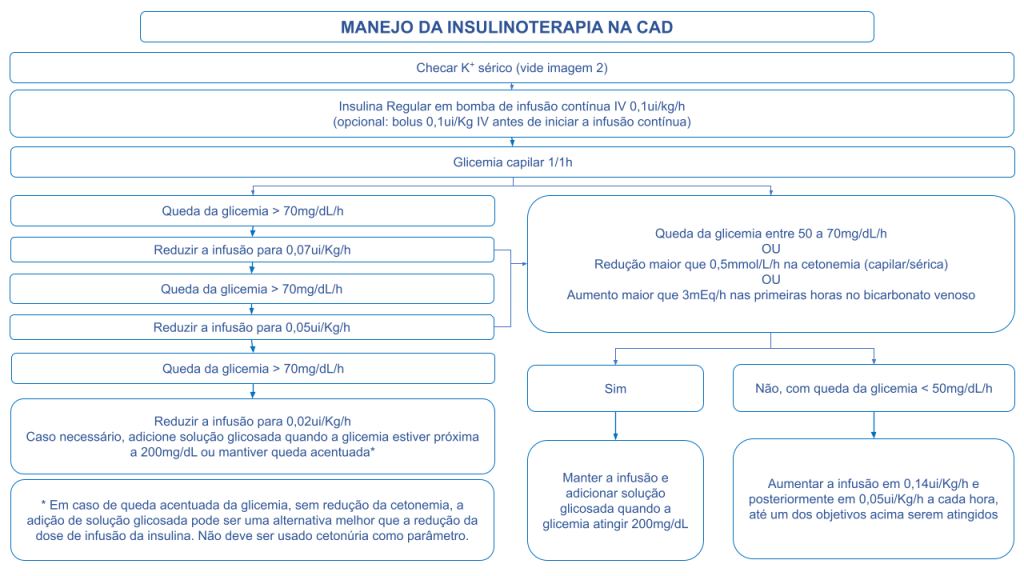
Por último, lembre-se de como faremos a insulinoterapia. Faremos 0,1Ui/Kg/h, e esperamos uma queda de 50-70mg/dl. Se houver queda > 70, reduzir a infusão pela metade; se cair < 50, dobrar a velocidade de infusão.
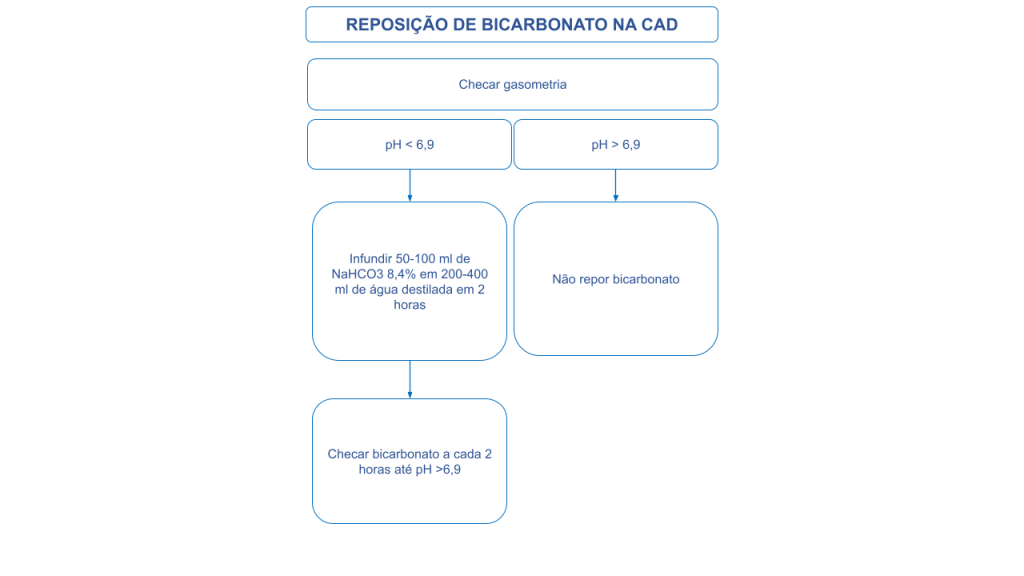
Mas e o bicarbonato? Está indicado somente para acidose grave e ameaçadora à vida! Ele não é indicado de rotina, pois aumenta a infusão de sódio em paciente que já está desidratado, bem como aumento da conversão em águeda + CO2 pela anidrase carbônica.
Após atingir os critérios de resolução, é importante que a insulina subcutânea seja prescrita de 30 a 120 min antes de desligar a bomba de insulina IV.
No paciente com Dm1, podemos voltar a dose original que o paciente já usava em casa. Se for a primo-descompensação, o cálculo da dose diária inicial de insulina pode ser feito de 2 formas: 0,4-0,8 U/kg de peso ou Taxa recente de infusão IV em U/h (média das últimas 4 a 6 horas de bom controle glicêmico) x 24.
Em seguida, administrar 60-80% desta dose no modo basal/bolus proporcional; escolher de preferência as últimas horas quando estiver melhor da desidratação e da acidose.
Hipoglicemia
Mudando para o outro oposto, temos que nos lembrar da hipoglicemia. Ela é mais comum em pacientes com diabetes, devido a jejum prolongado ou dose excessiva de insulina.
Em geral, vamos dividir as hipoglicemias em nível 1 (< 70mg/dl), nível 2 (<54mg/dl) ou nível 3 (qualquer valor que gere alteração do nível de consciência).
Em hipoglicemias leves sem sintomas graves, vamos fazer a reposição de glicose via oral, com 15g de carboidratos, o que pode ser: 3 balas de caramelo, 1 colher de sopa de açúcar, meio copo de suco de laranja.
Em pacientes com sintomas graves, ou seja, convulsões, rebaixamento, coma, vamos fazer a reposição EV, também com 15g de carboidrato, ou então com glucagon SC.
Essas recomendações são baseadas na Diretriz da Sociedade Brasileira de Diabetes! Aproveitem para aprender esses fluxogramas, porque isso cai muito na prova e na vida!!
Gostou do conteúdo? Continue acompanhando nosso blog!

Marcelo Brandão Jacob
Formado em Medicina pela Universidade Federal de Juiz de Fora (UFJF), com residência em Clínica Médica pelo IAMSPE.

