Pielonefrite aguda: tudo que você precisa saber
E aí galera, tudo tranquilo? Se vocês já deram ou acompanharam algum plantão de pronto socorro, com certeza já estão familiarizados com nosso tema de hoje: pielonefrite aguda.
Mesmo com alguma experiência em PS sempre ficam algumas dúvidas: peço ou não imagem? Qual antibiótico começo? Precisa internar? Então vamos lá melhorar o manejo dessa doença que tanto agita nossos plantões!
Diagnóstico
O primeiro passo para manejar uma pielonefrite aguda é diagnosticar, o que é feito de forma principalmente clínica e, algumas vezes, com uso de imagem.
A primeira suspeita vai sempre começar com uma história clínica demonstrando dor em flanco ou lombalgia associada a febre (podendo mesmo haver calafrios). Em grande parte dos casos não há história recente sugestiva de cistite, então cuidado para não afastar a hipótese de pielonefrite nesses casos.
No exame físico aprendemos sobre a clássica dor à punhopercussão do ângulo costovertebral: o sinal de Giordano. Contudo, esse achado é bastante inespecífico e pode estar positivo em inúmeros outros diferenciais, sobretudo quando feito incorretamente com força excessiva (é pra tocar, não fazer o senhorzinho com lombalgia precisar de um ortopedista, viu?).
Nos casos que houver suspeita diagnóstica, o próximo exame diagnóstico é o exame de urina (urina 1, EAS, sumário de urina, ou seja qual for o nome que você conheça).
O grande marco das ITUs na urina é a leucocitúria! Se houver leucocitúria, mesmo sem bacteriúria, na presença de sintomas sugestivos, a hipótese de pielonefrite aguda fica mais forte e o paciente pode ser tratado de acordo. A ausência de leucocitúria deve sempre fazer vocês pensarem em algum diagnóstico diferencial (talvez nefrolitíase?). A presença de cilindros leucocitários sugere ainda mais uma origem renal dos leucócitos.
A urinocultura, por sua vez, é um ponto de divergência na literatura. Enquanto algumas fontes recomendam solicitar para todos os pacientes com pielonefrite, isso é impraticável na maioria dos serviços do Brasil. Um abordagem mais custo-efetiva é solicitar urinocultura para pacientes com critérios de internação ou que tenham fatores de risco para bactérias resistentes (ex. Uso recente de antibióticos).
Nessa hora a mão já coça pra pedir aquele hemograma e os labs gerais do PS, mas calma! Enquanto esses exames são importantíssimos para pacientes com critérios de internação (sepse, febre alta persistente, dor intensa refratária, entre outros que vocês verão mais abaixo), são desnecessários em pacientes com pielonefrite aguda mais branda.
Pense no seguinte: um paciente com dor em flanco, febre baixa, dor que melhora com analgesia não opióide e leucocitúria tem tudo para pielonefrite. Se o hemograma vier sem leucocitose, vocês mudarão sua hipótese diagnóstica? Certamente não! Enquanto a urina 1 tem resultado relativamente rápido, exames de sangue, incluindo hemograma, podem demorar bastante (em alguns contextos até 4-6 horas!), mantendo o paciente desnecessariamente na unidade de saúde.
Vale citar que em pacientes sépticos deve ser incluída ainda hemocultura.
Imagem
Na pielonefrite aguda a imagem tem duas funções principais: descartar pielonefrite obstrutiva (por cálculos) e avaliar diagnósticos diferenciais.
Em pacientes com história prévia de calculose renal, dor lombar que preceda bastante os sintomas infecciosos ou que se apresente séptico, é importantíssimo excluir a presença de cálculos urinários! Nesses casos, o melhor exame é a tomografia computadorizada (TC) sem contraste. A presença de contraste dificulta a visualização dos cálculos. O ultrassom é uma alternativa útil caso não haja TC disponível ou o paciente não possa se submeter a radiação, mas perde sensibilidade sobretudo para cálculos em terço médio de ureter. A TC sem contraste pode ainda mostrar algumas complicações, incluindo abscesso renal.
Caso seja utilizado contraste, é possível observar a captação heterogênea de contraste no rim em casos de pielonefrite, mas uma TC normal não exclui pielonefrite leve.
Outra indicação importante de TC na pielonefrite aguda são os casos que não melhoram e 48-72 horas de tratamento ou com recorrência de sintomas. Nesses casos complicações (incluindo abscessos) devem ser avaliadas.
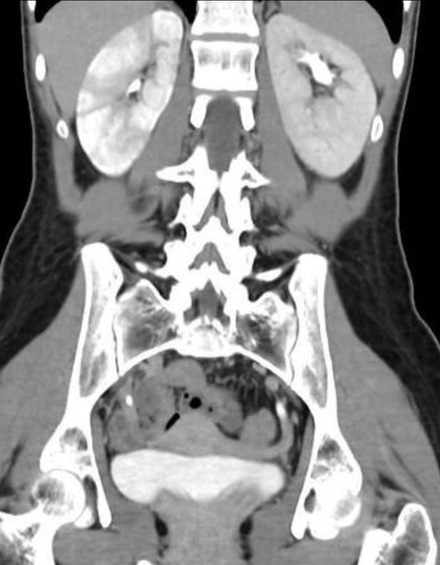
Fonte: radiopaedia.org
Conduta
Interno ou não?
Essa dúvida muito comum deve ser individualizada. A necessidade de internação fica mais clara em pacientes sépticos (não vá criar o ambulatório de sepse), febre alta persistente, calculose associada e dor refratária. Uma abordagem possível em casos de dúvida é iniciar antibioticoterapia EV, manter o paciente em observação por 12 horas e, se tudo se mantiver bem, alta com término de antibioticoterapia VO. Um trabalho pequeno, mas bastante interessante1 avaliou essa conduta, tendo sucesso em 97% dos casos.
Qual antibiótico inicio?
Primeiro é importante entendermos que a maioria das infecções de trato urinário, incluindo pielonefrite, são causadas por Escherichia coli. Outros agentes relevantes são Pseudomonas, enterobacteriaceae (como Proteus e Klebsiella), estafilococo e enterococo.
Antes de continuarmos temos uma dica: nosso curso de ECG que vai te levar do zero ao especialista no assunto. Ao final do curso você vai saber interpretar qualquer eletrocardiograma. E mais: para quem está estudando para as provas de residência, o curso conta com um módulo totalmente direcionado a mostrar como esse conteúdo é cobrado nas principais instituições!
Faça sua inscrição e se torne um especialista em ECG!
Pacientes internados em enfermaria sem obstrução
Nesses pacientes, o início empírico de ceftriaxona EV é uma boa opção! Lembrem-se, contudo, que um dos principais mecanismos de resistência dos bacilos Gram negativos é enzimático (ex. ESBL), o que pode os pode tornar resistentes a cefalosporinas, incluindo ceftriaxona. Dessa forma, em pacientes que tenham fatores de risco para resistência o uso empírico de um beta lactâmico com inibidor de beta-lactamase (por exemplo Piperacilina+tazobactam) é uma estratégia de grande valia!
Além disso, no caso de haver alta suspeita de Pseudomonas (ex. Pseudomonas previamente isolada em urina) também vale a pena iniciar o tratamento com piperacilina+tazobactam ou com quinolona. Outros agentes anti-pseudomonas úteis são ceftazidima e cefepima, mas lembre que eles continuam sendo beta-lactâmicos, sendo, portanto, inativados por ESBL.
Obviamente, quando o resultado do antibiograma da urinocultura estiver disponível, a antibioticoterapia deve ser escalonada ou descalonada de acordo.
Pacientes críticos
Pacientes com sepse ou choque séptico devem ter tratamento empírico deve ser iniciado de forma agressiva. O uso de carbapenêmicos cobre tanto bactérias produtoras de ESBL quanto Pseudomonas. Nesse momento vocês, como grandes adeptos da antibioticoterapia racional que sei que são, devem estar se perguntando: “espera um pouco, mas o tazocin também não cobriria essas bactérias?”.
A resposta é que sim! Um trial de 2017 inclusive avaliou o uso de piperacilina+tazobactam para tratamento de ESBL em pielonefrite e viu que é uma boa alternativa para poupar carbapenemicos2.
Contudo, um grande estudo da infectologia (trial MERINO)3 mostrou que na infecção de corrente sanguínea por ESBL o uso de terapia poupadora de carbapenemico com piperacilina-tazobactam foi inferior quanto a mortalidade (ou seja, teve maior mortalidade) que o uso de meropenem. Esse estudo não avaliou diretamente infecção de trato urinário, portanto não temos a certeza que seus resultados sejam extrapoláveis.
Assim, vocês conseguem ver que ainda não há uma resposta definitiva, em geral pacientes menos graves a maioria dos serviços opta por iniciar tazocin enquanto pacientes mais graves (incluindo choque séptico) o meropenem é iniciado precocemente.
Antes de seguirmos falando sobre o assunto, sugiro dar uma olhada no nosso e-book gratuito sobre Sepse, que, além te ensinar a suspeitar e diagnosticar a sepse, também vai te ajudar a entender como realizar a propedêutica adequada e a tratar pacientes com sepse seguindo as guidelines mais atuais. Clique AQUI e baixe gratuitamente!
Pacientes com pielonefrite aguda obstrutiva
Em pacientes com cálculo ureteral obstrutivo na presença de nefrolitíase, deve haver avaliação precoce do urologista! Nesses casos há um foco fechado de infecção, podendo causar falha no tratamento antibiótico e pior prognóstico do paciente quanto a mortalidade. A passagem de cateter duplo J pode facilitar a drenagem de urina e, assim, dar tempo para tratar a infecção para que um tratamento da ureterolitíase seja realizado posteriormente.
Pacientes sem critérios de internação
Tradicionalmente uma opção muito usada para tratamento ambulatorial de pielonefrite são as quinolonas, incluindo o muito usado ciprofloxacino 500mg 12/12 horas. De fato, no Brasil há uma prevalência relativamente baixa de resistência a quinolonas e essas drogas têm boa concentração urinária. Essa estratégia continua a ser válida em grande parte dos casos e, na população geral, os benefícios do uso das quinolonas na pielonefrite aguda tendem a superar os eventuais riscos.
Nos últimos anos, porém, tem crescido a preocupação com os efeitos colaterais das quinolonas, incluindo alargamento de intervalo QT. Algumas drogas podem ser úteis para poupar quinolonas em casos de contraindicações, por exemplo: amoxicilina+clavulanato (o clavulanato ajuda a tratar as ESBL) e sulfametoxazol+trimetoprim. Existe ainda a possibilidade de realizar ceftriaxona IM em regime de hospital-dia de acordo com a disponibilidade no serviço.
Duração do tratamento
A duração do tratamento sempre é uma dúvida em qualquer regime antimicrobiano. Em geral na pielonefrite aguda o tratamento é mantido por 5 a 14 dias. No caso de pacientes ambulatoriais que farão uso de quinolonas, alguns estudos já demonstraram que o tratamento por 5 a 7 dias foi equivalente a tratamentos mais prolongados.
No caso de beta-lactâmicos em geral se mantém a antibioticoterapia por 10 a 14 dias.
É importante lembrar que caso o paciente persista com febre mesmo após o início da terapia empírica, vale a pena realizar uma urinocultura (caso não tenha sido feita ainda).
Caso o regime antimicrobiano já tenha sido ajustado de acordo com o espectro de resistência da cultura, é uma boa ideia solicitar uma imagem (TC, em geral) para reavaliar a possibilidade de complicações associadas a infecção urinária e diagnósticos diferenciais que tenham passado na avaliação inicial.
É isso!
Se vocês chegaram até aqui, espero que tenham conseguido organizar um pouco melhor quais condutas são úteis na pielonefrite aguda. Claro que muita coisa não tem evidência ou tem evidências ainda confusas (vide ao tratamento em pacientes críticos) com uma grande variação de condutas entre serviços, mas a arte nesses pacientes está em saber o que é possível ser feito e adaptar ao contexto e aos recursos disponíveis!
Agora que você já está dominando tudo sobre pielonefrite aguda, que tal dar uma conferida na Academia Medway? Nesse espaço você vai encontrar vários e-books para ajudar nos seus atendimentos e no seu estudo, como o de ECG e vários conteúdos sobre os temas mais prevalentes encontrados nos seus plantões de emergência!
Além disso, disponibilizamos o nosso Guia de Prescrições para você ficar totalmente seguro na hora de prescrever as medicações no seu plantão com todas as medicações mais frequentemente utilizadas na palma da sua mão!
E, antes de encerrar a sua leitura, se estiver procurando uma forma de se preparar de forma efetiva e segura para os seus atendimentos de emergência, recomendo que você conheça o PSMedway, nosso curso de emergência totalmente voltado para a sua preparação para um cenário de emergência!
Beleza, galera? Espero que esse post ajude a esclarecer suas dúvidas e dar uma visão completa sobre esse tema tão presente no nosso dia-a-dia! Abraço e brilhem muito!

Anuar Saleh
Nascido em 1993, em Maringá, se formou em Medicina pela UEM (Universidade Estadual de Maringá). Residência em Medicina de Emergência pelo Hospital Israelita Albert Einstein.





