Suporte Básico de Vida e a atualização da AHA 2020
E aí moçada! Já falamos anteriormente aqui no blog sobre o Advanced Cardiovascular Life Support (ACLS), um documento publicado pela American Heart Association (AHA), ao tratar do protocolo de taquiarritmias. Hoje, no entanto, vamos entrar um pouco mais a fundo em outro: o Suporte Básico de Vida (BLS)!
Como você já sabe, a AHA sofre atualizações periódicas em algumas de suas diretrizes já publicadas – em 2020, essas atualizações foram para a Reanimação Cardiopulmonar (RCP) e o Atendimento Cardiovascular de Emergência.
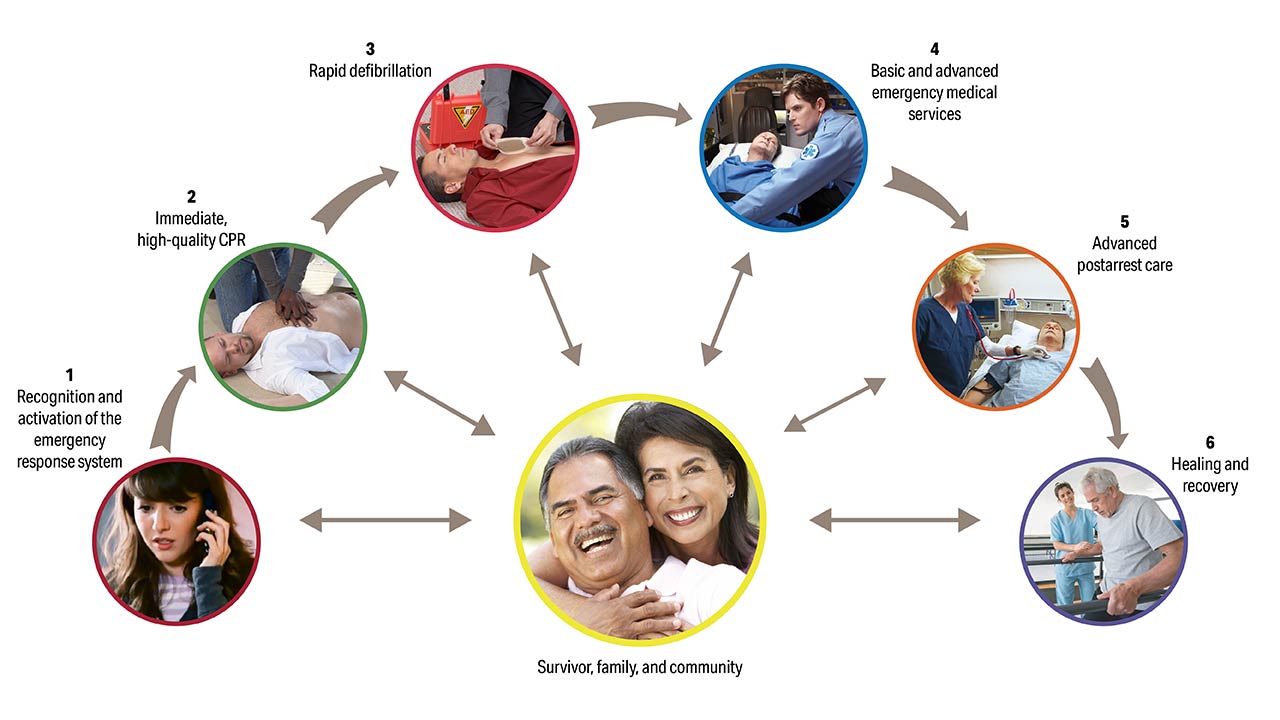
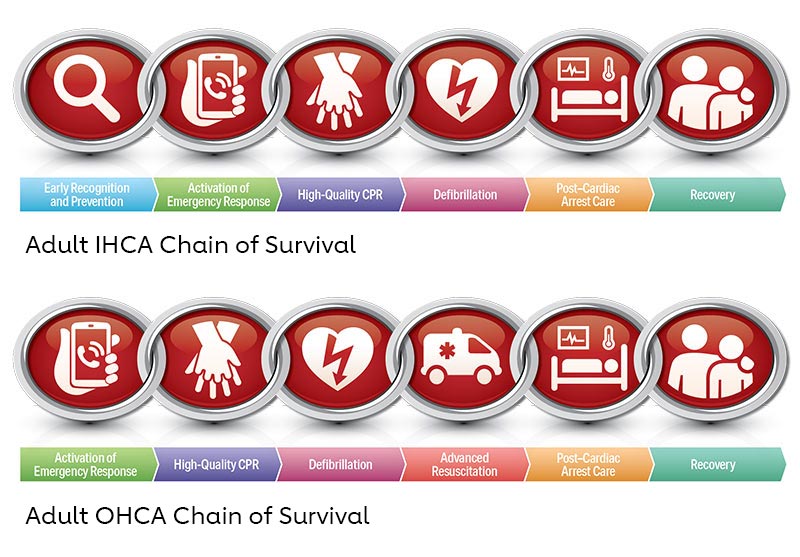
As diretrizes iniciais para RCP foram publicadas em 1966. Desde então, já foram revisadas e atualizadas diversas vezes. Isso você já sabe e já leu no texto sobre o algoritmo de PCR em adultos, mas como foi que ficou a cadeia de sobrevivência nas atualizações de PCR intra ou extra-hospitalar?
Um sexto elo foi adicionado para enfatizar a importância da recuperação: o Suporte Básico de Vida (BLS). E é aí que chegamos no texto de hoje: vamos revisar e em seguida falar um pouquinho deste sexto elo! Bora lá?
Antes de começar, você deseja ter acesso a um guia prático com as principais etiologias e manejos do PCR? Então dê uma olhadinha no nosso ebook de ACLS: o guia de bolso padrão Medway e conheça todos os procedimentos e orientações de manejo de uma PCR seguindo as mais recentes diretrizes. Faça já o download gratuito clicando AQUI.
Como o socorrista leigo ou o profissional de saúde podem efetuar um bom Suporte Básico de Vida?
Apesar dos avanços recentes, menos de 40% dos adultos recebem RCP iniciada por leigos e menos de 12% têm um DEA aplicado antes da chegada ao departamento de emergência de um hospital. Quanto maior for o tempo sem a oferta de suporte básico de vida adequado à vítima, menor será a chance de reversão da PCR e pior será o prognóstico neurológico observado após o retorno à circulação espontânea.
O foco principal no tratamento da parada cardíaca em adultos inclui o reconhecimento rápido, fornecimento imediato de RCP de qualidade e desfibrilação precoce da fibrilação ventricular e taquicardia ventricular sem pulso.
Antes de continuarmos temos uma dica de ouro: nosso curso de ECG que vai te levar do zero ao especialista no assunto! Ao final do curso, você vai conseguir interpretar qualquer eletrocardiograma sem dificuldades. E temos um bônus: um módulo que vai te mostrar como esse tema é cobrado nas principais provas de residência médica.
Está esperando o que? Faça sua inscrição e se torne um especialista em ECG!
Mas vamos por partes! Primeiro, a sistematização do atendimento:
1) Verificação da segurança da cena:
Quando você se depara com uma situação de possível PCR, seu primeiro foco deve ser você mesmo! Se não, serão duas vítimas, concorda?
Então, o algoritmo de BLS da AHA 2020 inicia-se com a verificação da cena, priorizando a avaliação de riscos envolvidos a este atendimento. A cena é segura? Então vamos ao próximo passo.
2) Avaliação da responsividade:
O socorrista leigo que não identifica resposta a um estímulo tátil ou verbal em um paciente inconsciente, com respiração ausente ou anormal (gasping) deve presumir que a vítima está em parada cardíaca!
A RCP administrada de maneira precoce pelo socorrista leigo melhora a sobrevida após parada cardíaca. O benefício de administrar RCP nesta situação supera qualquer risco potencial de aplicar compressões torácicas em alguém que está inconsciente, mas não em parada cardíaca. Foi demonstrado, segundo a AHA, que o risco de lesão por RCP é baixo nesses pacientes. Os eventos adversos observados incluíram dor na área das compressões torácicas (8,7%), fratura óssea (costelas e clavícula) (1,7%) e rabdomiólise (0,3%), sem lesões viscerais descritas.
O socorrista profissional de saúde deve verificar o pulso central em até 10 segundos, se nenhum pulso for sentido, deve assumir que a vítima está em parada cardíaca.
Após o reconhecimento da PCR, você deve chamar por ajuda (1º ELO da cadeia).
Se existir alguém por perto, beleza: convoque o indivíduo para efetuar a ligação ao serviço de emergência: 192 – SAMU; 193 – Corpo de Bombeiros; 190 – Polícia Militar. Caso o socorrista esteja só na cena, ele mesmo deve providenciar ajuda, e uma opção desta atualização é ligar para o serviço de urgência e colocar o telefone no modo viva-voz, enquanto simultaneamente aplica as manobras de suporte básico de vida!
É crucial que a ajuda venha com um desfibrilador portátil, e, por favor, não se esqueça de solicitar um DEA inicialmente!
Vixe! A vítima não respondeu, chamei por ajuda e agora? Como prossigo com o Suporte Básico de Vida?
Após o reconhecimento da parada cardíaca e chamar por ajuda com um desfibrilador externo automático, a cadeia de sobrevivência continua com o início imediato da RCP.
A compressão torácica de qualidade (2º ELO da cadeia) deve ser prioridade, e se disponíveis dispositivos de barreira, pode-se efetuar 2 ventilações a cada 30 compressões.
A interrupção deve ser realizada assim que o desfibrilador estiver disponível, quando será realizada avaliação do ritmo e a aplicação de choque caso indicado (3° ELO da cadeia).
Durante a reanimação cardiopulmonar é indicada a abertura de vias aéreas: o socorrista leigo treinado, que sinta confiança em realizar as compressões e as ventilações, bem como o profissional de saúde, devem proceder dessa maneira.
Manobras indicadas são realizadas inclinando a cabeça e elevando o queixo simultaneamente, caso não haja suspeita de lesão cervical. Outra coisa: a pressão cricoide em PCR de adultos não é indicada de forma rotineira.
Ao aplicar as compressões torácicas durante um atendimento de BLS, o socorrista deve colocar a base de uma das mãos no centro do tórax da vítima, na metade inferior do esterno, e a base da outra mão sobre a primeira.
A evidência do que constitui uma RCP ideal continua a evoluir conforme as pesquisas surgem. Vários componentes principais foram definidos para a RCP de alta qualidade, incluindo a minimização das interrupções nas compressões torácicas, proporcionando compressões com frequência (100-120 por minuto) e profundidade adequadas (5-6 cm), evitando apoiar-se no tórax entre as compressões e ventilação excessiva.
Sempre que possível, você deve realizar a RCP com a vítima em superfície rígida e em posição supina.
Após a chegada do serviço de resgate, devemos fornecer ao paciente o suporte avançado de vida (4º ELO da cadeia) juntamente ao transporte para o serviço hospitalar priorizando as medidas pós PCR (5º ELO da cadeia).
E qual é o sexto (e último) elo da cadeia de sobrevivência do Suporte Básico de Vida?
Pacientes vítimas de PCR com reanimação bem sucedida, suas famílias e cuidadores necessitam de assistência. Nesta última atualização, foi dada uma importância maior ao apoio psicológico e físico aos sobreviventes e às pessoas que o cercam.
É recomendada uma avaliação estruturada para transtornos de ansiedade e depressão em pacientes e familiares. Pacientes sobreviventes muitas vezes enfrentarão problemas físicos, neurológicos, cognitivos, emocionais ou sociais, que nem sempre estão evidentes após a alta hospitalar!
A jornada pela reabilitação e recuperação (6º ELO da cadeia) se inicia e o planejamento aqui será tudo! Avaliação multidisciplinar, de fonoaudiologia, neurologia, cardiologia, fisioterapia, terapia ocupacional, psicologia/psiquiatria, serviço social – todas devem ser disponibilizadas após a alta médica.
O socorrista pode, eventualmente, sofrer ansiedade ou transtorno de estresse pós-traumático após fornecer o BLS e deve receber apoio psicológico após o evento.
Aproveitando, antes de seguirmos te contando quando devemos suspender os esforços do BLS em PCR ocorrida fora do hospital, quero só te falar que no PSMedway, nosso curso de medicina de emergência com simulações realísticas que está com inscrições abertas, abordamos todas as urgências, emergências e demandas de porta que você precisa dominar para tirar de letra qualquer bucha que aparecer, hein? Clica já no botão aqui embaixo para saber mais sobre o curso e fazer sua inscrição:

Quando devo suspender os esforços do BLS em PCR ocorrida fora do hospital?
Caso TODOS os critérios abaixo estejam presentes, o transporte ao hospital não é indicado após o fornecimento de manobras de suporte básico de vida:
- PCR não presenciada por um médico de serviço de emergência;
- não retorno à circulação espontânea;
- nenhum choque foi administrado.
E aí, ficou por dentro da atualização?
Esperamos que tenha aprendido a seguir o passo-a-passo da cadeia de sobrevivência e efetuar o suporte básico de vida sem erro, e que tenham gostado do texto! Também falamos aqui no blog sobre as atualizações Suporte Avançado de Vida Pediátrico, conhecido como PALS; dá uma olhada!
E como estão seus conhecimentos em ECG, hein? Saber como interpretar esse exame pode ser uma mão na roda em várias situações durante um plantão! Se você acha que ainda não está manjando tanto, também sugiro dar uma olhada no nosso e-book gratuito ECG Sem Mistérios, que te mostra tudo o que um médico precisa saber sobre eletrocardiograma!
Quer saber mais sobre temas ligados à Medicina de Emergência? Então dá uma olhada nesses links aqui embaixo!
Se quer tirar dúvidas menos específicas, não esquece de dar uma olhada no nosso e-book com tudo o que você precisa saber antes de dar plantão em um lugar novo!
Bons estudos!

Dhiego Campostrini
Nascido em 1990. Médico graduado em 2014. Formado em Clínica Médica pelo Hospital Santa Marcelina-SP. Residência em Cardiologia da UNIFESP-EPM. Ex-preceptor, médico concursado do Hospital do Servidor Público Municipal - SP. Apaixonado por aprender e ensinar; fascinado pela Medicina.
Você também pode gostar








