Tratamento do prolapso genital: diagnóstico, POP-Q e conduta clínica
Conteúdo atualizado em: 29/05/2026 – O prolapso genital é uma condição extremamente comum na prática ginecológica, especialmente entre mulheres multíparas e idosas. Estima-se que cerca de 11% das mulheres precisem de cirurgia para correção de prolapso ou incontinência urinária ao longo da vida.
Apesar de muitas pacientes apresentarem prolapsos pequenos e assintomáticos, uma parcela importante desenvolve sintomas que impactam diretamente a qualidade de vida.
A queixa clássica é a sensação de “bola na vagina”, frequentemente associada a peso pélvico, desconforto vaginal, sintomas urinários, intestinais e disfunção sexual. Em alguns casos, o desconforto é tão importante que interfere nas atividades diárias, na autoestima e na vida sexual da paciente.
Mas afinal, como é feito o tratamento do prolapso genital? Antes de responder essa pergunta, precisamos revisar rapidamente como funciona a sustentação da pelve e como classificamos os prolapsos.
Entendendo a anatomia do assoalho pélvico
O prolapso genital ocorre quando há falha das estruturas responsáveis pela sustentação dos órgãos pélvicos, permitindo que essas estruturas desçam em direção ao canal vaginal.
O sistema de sustentação da pelve foi descrito classicamente por DeLancey em três níveis anatômicos.
O nível I corresponde ao suporte apical e envolve principalmente os ligamentos uterossacros e cardinais. A falha desse compartimento está relacionada ao prolapso uterino, prolapso de cúpula vaginal e enterocele.
O nível II corresponde ao suporte da porção média da vagina, realizado pela fáscia endopélvica e pelos arcos tendíneos da pelve. Defeitos nesse nível geralmente causam prolapsos das paredes vaginais anterior e posterior, como cistocele e retocele.
Já o nível III corresponde ao suporte distal, envolvendo corpo perineal, membrana perineal e musculatura superficial do períneo. Alterações nesse nível levam principalmente a defeitos perineais e piora da sustentação distal da vagina.
Na prática clínica, um ponto extremamente importante é lembrar que os defeitos raramente são isolados. Muitas pacientes apresentam comprometimento simultâneo de mais de um compartimento, especialmente associação entre defeitos anteriores e perda de suporte apical.
O que é o prolapso genital?
Chamamos de prolapso genital o descenso anormal das estruturas pélvicas em direção ao canal vaginal, decorrente da perda de sustentação do assoalho pélvico.
Dependendo do compartimento acometido, podemos encontrar:
- Prolapso da parede vaginal anterior, geralmente associado à cistocele;
- Prolapso da parede vaginal posterior, associado à retocele, enterocele ou sigmoidocele;
- Prolapso apical, envolvendo útero, colo uterino ou cúpula vaginal após histerectomia;
- Combinações entre múltiplos compartimentos, situação bastante frequente.
Quais são os principais fatores de risco?
O prolapso genital possui etiologia multifatorial. Em geral, o desenvolvimento da doença ocorre pela combinação entre trauma obstétrico, envelhecimento, alterações do tecido conjuntivo e aumento crônico da pressão intra-abdominal.
Entre os principais fatores de risco, destacam-se:
- Parto vaginal;
- Multiparidade;
- Uso de fórceps;
- Idade avançada;
- Obesidade;
- Constipação crônica;
- Tosse crônica;
- Levantamento frequente de peso;
- Cirurgias pélvicas prévias;
- Histerectomia;
- Alterações do colágeno e predisposição genética.
Além disso, a menopausa pode contribuir para piora dos sintomas locais devido à atrofia urogenital associada ao hipoestrogenismo.
Quadro clínico: como a paciente se apresenta?
O sintoma mais característico do prolapso genital é a sensação de peso ou abaulamento vaginal. Muitas pacientes descrevem a sensação de que existe uma “bola saindo pela vagina”, especialmente ao permanecer muito tempo em pé ou após esforço físico.
Os sintomas variam bastante conforme o compartimento acometido e o grau do prolapso.
Nos prolapsos anteriores, relacionados à cistocele, são comuns sintomas urinários como sensação de esvaziamento incompleto, jato urinário fraco, urgência miccional e incontinência urinária de esforço.
Nos defeitos posteriores, especialmente nas retoceles, as pacientes podem apresentar constipação, sensação de evacuação incompleta e necessidade de manipulação vaginal ou perineal para evacuar.
Já os prolapsos apicais costumam causar sensação importante de peso pélvico e protrusão vaginal mais significativa.
Outro aspecto importante é o impacto sexual. Muitas mulheres apresentam dispareunia, redução da satisfação sexual, constrangimento e alteração importante da autoimagem corporal.
Vale lembrar ainda que prolapsos avançados podem mascarar incontinência urinária de esforço. Isso acontece porque o descenso da parede vaginal anterior pode gerar efeito obstrutivo sobre a uretra. Após a correção cirúrgica do prolapso, a paciente pode passar a apresentar perda urinária previamente oculta.
Como é feito o diagnóstico?
O diagnóstico do prolapso genital é predominantemente clínico.
A avaliação deve incluir anamnese detalhada, investigação do impacto funcional e exame ginecológico completo. Durante o exame físico, a paciente deve realizar manobra de Valsalva para exteriorização adequada do prolapso.
Além da avaliação do compartimento acometido, devemos analisar:
- Trofismo vaginal;
- Presença de ulcerações;
- Contração do assoalho pélvico;
- Sintomas urinários associados;
- Função intestinal;
- Função sexual;
- Presença de perda urinária ao esforço.
Em alguns casos, especialmente quando o exame em posição ginecológica não reproduz adequadamente os sintomas, pode ser útil repetir a avaliação em posição ortostática.
Revisando rapidamente o POP-Q
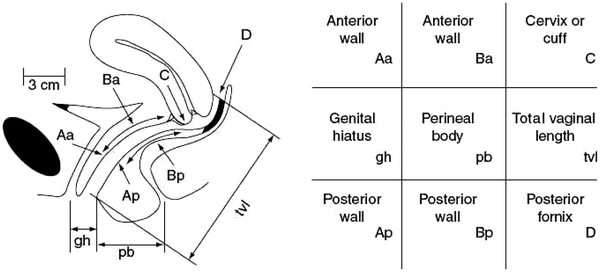
O POP-Q (Pelvic Organ Prolapse Quantification) é o principal sistema utilizado para quantificar o prolapso genital.
O sistema utiliza o hímen como ponto anatômico de referência:
- Estruturas acima do hímen recebem valores negativos;
- Estruturas no nível do hímen recebem valor zero;
- Estruturas abaixo do hímen recebem valores positivos.
Os principais pontos avaliados são:
Compartimento anterior
- Aa: ponto fixo localizado 3 cm acima do hímen;
- Ba: ponto de maior prolapso da parede anterior;
- C: colo uterino ou cúpula vaginal.
Compartimento posterior
- Ap: ponto fixo 3 cm acima do hímen;
- Bp: ponto de maior prolapso posterior;
- D: fórnice posterior, avaliado apenas em pacientes com colo uterino.
Além disso, avaliamos o comprimento vaginal total, hiato genital e corpo perineal.
Os estágios do POP-Q são definidos a partir do ponto mais distal do prolapso:
| Estágio | Definição |
| 0 | Ausência de prolapso |
| I | Prolapso permanece >1 cm acima do hímen |
| II | Prolapso entre -1 e +1 cm do hímen |
| III | Prolapso >1 cm abaixo do hímen sem eversão completa |
| IV | Eversão vaginal praticamente completa |
O estágio II é particularmente importante nas provas porque corresponde ao prolapso que chega próximo ao plano himenal.
Exames complementares: quando pedir?
Nem todas as pacientes precisam de exames adicionais. Entretanto, eles podem ser úteis em casos selecionados, especialmente quando existem sintomas urinários importantes, retenção urinária, sintomas evacuatórios complexos ou planejamento cirúrgico.
Dependendo do caso clínico, podemos solicitar:
- Urina tipo 1 e urocultura;
- Medida de resíduo pós-miccional;
- Ultrassonografia das vias urinárias;
- Urodinâmica;
- Defecografia;
- Ressonância dinâmica da pelve.
Afinal, como é feito o tratamento do prolapso genital?
O tratamento do prolapso genital deve ser individualizado. A decisão terapêutica depende principalmente da intensidade dos sintomas, do impacto na qualidade de vida, do estágio do prolapso, da presença de complicações, da atividade sexual, do desejo reprodutivo e das preferências da paciente.
Pacientes assintomáticas com prolapsos pequenos e incidentais podem ser apenas acompanhadas.
Já o tratamento costuma ser indicado quando há:
- Sensação importante de abaulamento;
- Disfunção urinária;
- Sintomas intestinais;
- Dispareunia;
- Ulceração vaginal;
- Retenção urinária;
- Hidronefrose;
- Impacto funcional significativo.
Medidas conservadoras
As medidas conservadoras têm papel importante tanto no controle sintomático quanto na prevenção de progressão e recidiva.
Entre as principais orientações, estão:
- Controle da obesidade;
- Tratamento da constipação;
- Controle da tosse crônica;
- Evitar levantamento excessivo de peso;
- Reabilitação do assoalho pélvico.
Embora essas medidas isoladamente não corrijam prolapsos avançados, elas ajudam significativamente no controle dos sintomas.
Estrogênio vaginal
Ainda existem poucas evidências de que o estrogênio vaginal promova melhora anatômica do prolapso. Entretanto, ele pode ser bastante útil em pacientes com síndrome geniturinária da menopausa, atrofia vaginal, ressecamento, fissuras ou desconforto relacionado ao uso de pessário.
Seu principal benefício está na melhora do trofismo vaginal e do conforto local.
Exercícios do assoalho pélvico
O treinamento da musculatura do assoalho pélvico, incluindo os exercícios de Kegel, é uma estratégia conservadora importante principalmente em prolapsos leves e moderados.
Os melhores resultados costumam ocorrer em pacientes com:
- POP-Q estágio I;
- POP-Q estágio II;
- Sintomas iniciais;
- Associação com incontinência urinária leve.
Hoje sabemos que a fisioterapia pélvica pode melhorar sintomas, função muscular e qualidade de vida. Entretanto, não deve ser apresentada como método capaz de corrigir prolapsos avançados.
Pessário vaginal
O pessário é um dispositivo intravaginal utilizado para fornecer suporte mecânico aos órgãos pélvicos. Ele pode ser utilizado tanto como tratamento definitivo quanto como medida temporária até cirurgia.
É uma excelente opção para:
- Pacientes com alto risco cirúrgico;
- Mulheres que desejam evitar cirurgia;
- Pacientes aguardando procedimento cirúrgico;
- Mulheres com desejo reprodutivo futuro;
- Casos de recidiva pós-operatória.
O pessário em anel costuma ser a primeira escolha em prolapsos leves a moderados. Já os pessários de Gellhorn, donut e cubo são mais utilizados em prolapsos avançados.
Apesar de eficaz, o pessário exige seguimento adequado devido ao risco de erosões vaginais, corrimento, odor e ulcerações quando negligenciado.
Tratamento cirúrgico
O tratamento cirúrgico é reservado principalmente para pacientes sintomáticas refratárias ao manejo conservador ou com prolapsos avançados.
A escolha da técnica depende do compartimento acometido e da necessidade de preservação da função vaginal.
Cirurgia da parede anterior
Os defeitos anteriores geralmente causam cistocele. A principal técnica utilizada é a colporrafia anterior, que corrige defeitos da fáscia pubocervical.
Um ponto extremamente importante é lembrar que defeitos anteriores avançados frequentemente estão associados à perda de suporte apical. Corrigir apenas a parede anterior aumenta bastante o risco de recidiva.
Cirurgia da parede posterior
Nos defeitos posteriores, especialmente nas retoceles, a principal técnica é a colporrafia posterior.
Em algumas pacientes, pode ser associada à perineorrafia quando há defeito perineal importante ou alargamento do hiato genital.
Atualmente, o uso rotineiro de telas sintéticas no compartimento posterior não é recomendado devido ao maior risco de complicações sem benefício consistente.
Cirurgia do compartimento apical
O suporte apical deve sempre ser avaliado em prolapsos clinicamente relevantes.
As opções incluem:
- Suspensão uterossacra;
- Fixação sacroespinhal;
- Histerectomia vaginal com suspensão apical;
- Técnicas preservadoras do útero;
- Sacrocolpopexia.
A sacrocolpopexia é considerada uma das principais técnicas para correção de prolapsos apicais e de cúpula vaginal. O procedimento utiliza tela sintética fixada ao promontório sacral para restaurar a sustentação vaginal.
Pode ser realizada por laparotomia, laparoscopia ou cirurgia robótica, com excelentes taxas de sucesso e baixa recorrência.
Cirurgia obliterativa
As técnicas obliterativas, como a colpocleise, promovem fechamento parcial ou total do canal vaginal.
São indicadas principalmente para pacientes:
- Idosas;
- Sem desejo de manter coito vaginal;
- Com alto risco cirúrgico;
- Que desejam procedimento menos invasivo.
Apesar de apresentarem baixa morbidade e baixíssima taxa de recidiva, essas técnicas eliminam permanentemente a possibilidade de relação sexual vaginal penetrativa, exigindo aconselhamento cuidadoso.
Complicações cirúrgicas
As complicações variam conforme a técnica utilizada, mas podem incluir:
- Sangramento;
- Infecção;
- Lesão vesical;
- Lesão ureteral;
- Lesão intestinal;
- Retenção urinária;
- Dispareunia;
- Estenose vaginal;
- Tromboembolismo venoso;
- Recidiva do prolapso.
Além disso, uma complicação bastante discutida é o aparecimento de incontinência urinária de esforço após correção do prolapso. Isso ocorre porque alguns prolapsos mascaram perdas urinárias previamente ocultas.
Prognóstico
O prolapso genital é uma condição benigna, mas com potencial importante de impacto funcional e psicossocial.
Pacientes assintomáticas podem permanecer estáveis durante muitos anos apenas com acompanhamento clínico. Já nas pacientes sintomáticas, o tratamento conservador frequentemente melhora a qualidade de vida e pode retardar necessidade de cirurgia.
Nos casos cirúrgicos, a melhora anatômica e funcional costuma ser significativa. Entretanto, é fundamental orientar sobre risco de recorrência, especialmente em pacientes com obesidade, constipação crônica, defeitos múltiplos ou alterações do tecido conjuntivo.
Pontos-chave sobre prolapso genital
- O diagnóstico é predominantemente clínico;
- O POP-Q é o principal sistema de classificação;
- O hímen é o ponto zero de referência no POP-Q;
- O estágio II corresponde ao prolapso entre -1 e +1 cm;
- O tratamento é indicado principalmente para pacientes sintomáticas;
- Prolapsos assintomáticos podem ser apenas observados;
- Exercícios do assoalho pélvico são mais úteis em prolapsos leves;
- O pessário é excelente opção conservadora;
- Defeitos anteriores avançados frequentemente possuem componente apical associado;
- A sacrocolpopexia é importante técnica para prolapsos apicais;
- Cirurgia obliterativa é reservada para pacientes sem desejo de coito vaginal.
Conclusão
O tratamento do prolapso genital deve sempre ser individualizado e centrado nos sintomas e objetivos da paciente. Embora a classificação anatômica pelo POP-Q seja fundamental, a decisão terapêutica não depende apenas do grau do prolapso, mas principalmente do impacto funcional, da qualidade de vida e das expectativas da mulher.
Na prática clínica e nas provas, é fundamental lembrar que o prolapso frequentemente acomete múltiplos compartimentos, que o suporte apical deve sempre ser avaliado e que existem diversas opções terapêuticas conservadoras e cirúrgicas disponíveis.
Referências
- Federação Brasileira das Associações de Ginecologia e Obstetrícia. Prolapso dos órgãos pélvicos. Protocolo FEBRASGO de Ginecologia, n. 51. 2021.
- American College of Obstetricians and Gynecologists. Pelvic Organ Prolapse. ACOG Practice Bulletin No. 214. 2019.
- National Institute for Health and Care Excellence. Urinary incontinence and pelvic organ prolapse in women: management. NICE guideline NG123. 2019.
- American Urogynecologic Society. Position Statement: Vaginal Pessary Use and Management for Pelvic Organ Prolapse. 2024.
- Cochrane. Conservative management of pelvic organ prolapse in women.
- Cochrane. Pessaries for managing pelvic organ prolapse in women.
- U.S. Food and Drug Administration. Surgical mesh for transvaginal repair of pelvic organ prolapse: safety actions and market withdrawal in the United States. 2019.

Daniela Simões Simonian
Graduada em Medicina pela PUC Campinas. Realizou a residência médica em Ginecologia e Obstetrícia pela mesma instituição e se subespecializou em Medicina Fetal pela USP-RP.




