Urocultura e antibiograma: o que todo médico precisa saber
Fala, galera! Hoje nós vamos falar um pouco a respeito da urocultura e do antibiograma. Todo mundo aqui já sabe que é só pisar no hospital ou mesmo em uma unidade de atenção primária à saúde que, em pouco tempo, surge um caso de infecção do trato urinário. Desde pacientes jovens sem comorbidades àqueles com múltiplas doenças de base, o elevado número de casos de quadros infecciosos com foco urinário faz destes um dos temas mais interessantes e importantes da prática médica.
É por causa da certeza absoluta de que você lidará diariamente com casos assim, que surge a necessidade de dominar esse assunto de ponta a ponta. Assim como na vida real, o tópico também não se cansa de aparecer nos concursos médicos, fazendo com que os candidatos a essas sonhadas vagas devam sempre dar especial atenção ao assunto. Mas diz aí, você se garante quando se trata dessa temática?
Pensando nisso tudo, nós, da Medway, preparamos um resumo bem completo de todas as informações mais importantes sobre a urocultura e o antibiograma. Em geral, tais exames são pedidos na sequência ou em conjunto com a solicitação de um exame de urina I, em que a presença de nitrito, de leucocitúria, e até mesmo a identificação da presença bactérias pode nos auxiliar, junto à clínica do paciente, a diagnosticar uma ITU.
Para começar a falar de urocultura e antibiograma…
Vamos começar do início! Quando queremos avaliar a urina de um paciente, o primeiro ponto a que devemos nos atentar é a coleta da amostra de urina em si. Para falar a verdade, a coleta deveria ser, preferencialmente, realizada por via supra-púbica, através da qual obtemos uma urina sem contaminação por bactérias presentes no trato urinário entre a bexiga e a porção final da uretra. Nesse caso, o crescimento de qualquer patógeno no meio de cultura indicaria a presença de bacteriúria dentro da bexiga, onde normalmente esperamos que haja urina estéril. Fora desse mundo ideal, você já pode imaginar, não saímos por aí puncionando bexigas (ainda que, talvez, alguns residentes sedentos por procedimentos preferissem que fosse assim) e, por isso, recorremos a métodos mais simples de coleta, por meio da urina proveniente da micção espontânea do paciente.
Para aumentar a sensibilidade do exame e diminuir a contaminação, objetivamos a primeira urina do dia e, de preferência, o paciente deve desprezar o primeiro jato (ou seja, queremos uma urina de “jato médio“). É recomendável, ainda, que o paciente realize a higiene da região genital previamente à coleta. Com isso, teremos, nessa primeira urina do dia, uma amostra mais concentrada e com maior tempo de crescimento das bactérias dentro da bexiga, além de utilizarmos o primeiro jato como um agente de limpeza das bactérias contaminantes na uretra.
Imaginamos que os truques acima possam diminuir a contaminação da nossa amostra, sendo que, a cada momento, é possível presenciar alguém orientando os pacientes nos corredores e consultório. No entanto, eles ainda carecem de uma validação científica robusta. Além disso, há casos em que não temos condição de nos valermos dessas táticas, com destaque para os pacientes em uso de sonda vesical.
Mas, afinal de contas, quando vamos indicar a coleta de uma urocultura?
Geralmente, a coleta de uma urocultura está indicada no momento pré-tratamento (ou seja, antes de iniciarmos a antibioticoterapia) em todos os pacientes com ITU diagnosticada pela suspeita clínica aliada aos resultados prévios da urina I ou até mesmo dipstick. A cultura, então, nos ajudará a confirmar a espécie do agente infeccioso, assim como a guiar nossa terapia antimicrobiana. Isso acontece porque o antibiograma nos fornece a sensibilidade dos patógenos aos antibióticos, permitindo o descalonamento do tratamento empírico inicial. Este, normalmente, é realizado com espectro amplo o suficiente para cobrir germes de tratamento mais difícil: já que a realização da urocultura com antibiograma pode levar alguns dias, não podemos esperar seus resultados para iniciar o tratamento. Alguns perfis de pacientes, porém, dispensam a análise complementar de uma cultura de urina. São eles:
- Mulheres não-gestantes com cistite aguda simples (portanto, sem sinais de complicações ou envolvimento sistêmico) e sem fatores de risco para patógenos resistentes. Estes últimos incluem a presença, nos últimos três meses, de uso de antibióticos de amplo espectro (fluoroquinolonas, sulfametoxazol-trimetoprim, cefalosporinas de terceira geração, entres outros); internação em unidades de saúde; e isolados prévios de urina de agentes multidroga resistentes.
- Pacientes (exceto gestantes) com bacteriúria assintomática.
E como interpretamos o resultado?
Para considerarmos uma cultura como positiva (e não apenas com crescimento de bactérias por contaminação da urina em sua passagem pelo trato urinário), em geral usamos o corte de 10⁵ ou mais unidades formadoras de colônia (UFC)/ml de uma dada espécie de bactéria. Ainda assim, há divergências na literatura, indicando que esse valor pode ser ainda mais baixo, a partir de 10² UFC/ml, principalmente em pacientes francamente sintomáticos, do sexo masculino, com uso prévio de antibióticos ou com crescimento de bactérias que não as mais comuns (E. coli ou Proteus). O crescimento de bactérias abaixo desses valores citados, majoritariamente, dá-se pela contaminação da amostra, relacionando-se fracamente com a presença de bacteriúria intra-vesical.
Uma vez determinado o agente causador da infecção do trato urinário, uma segunda ajuda fundamental que a urocultura nos fornece é a disponibilização do antibiograma (ou Teste de Sensibilidade a Antimicrobianos, TSA), em que obtemos a informação sobre quais antibióticos nos darão melhor chance de sucesso terapêutico.
A informação mencionada cresce em importância para contextos em que tememos a presença de agentes resistentes aos antimicrobianos mais usados no dia a dia. Em geral, teremos a sensibilidade do patógeno a cada antimicrobiano testado classificado em uma de 3 categorias: S, I ou R.
- A letra S denota sensibilidade do patógeno isolado ao antimicrobiano em dose padrão, ou seja, evidencia uma boa chance de sucesso na terapia com o uso em posologia habitual daquele fármaco;
- A letra I (intermediário) indica sensibilidade do patógeno àquele antimicrobiano, desde que haja aumento da exposição. Por aumento da exposição, queremos dizer um aumento da dose, uma mudança da via de administração (oral ou intravenosa), uma diminuição do intervalo entre doses, entre outras maneiras de ampliar a ação do medicamento sobre a bactéria;
- Por fim, a letra R revela resistência, indicando uma alta probabilidade de falha terapêutica com o uso daquele antimicrobiano sobre a bactéria isolada, mesmo que com exposição aumentada.
Maneiras de se fazer um antibiograma
Apenas a título de curiosidade, o antibiograma pode ser feito de duas maneiras principais, a fim de definir o perfil de sensibilidade do patógeno. São elas:
- via antibiograma por difusão em ágar (método semi-quantitativo de Kirby-Bauer): pequenos discos, contendo diferentes antibióticos, são colocados no meio de cultura. Esse material fica armazenado em uma estufa por um período de alguns dias. Há, assim, uma maior concentração de antibiótico próximo a cada disco, a qual diminui conforme nos distanciamos deles. O tamanho, em milímetros, do halo de lise bacteriana nos permite estimar a concentração inibitória mínima do antimicrobiano (detalhada abaixo). É preciso dizer que, quanto maior o halo, melhor a eficácia do fármaco contra a bactéria, mesmo sob baixas concentrações);
- via antibiograma por diluição (quantitativo): envolve a exposição dos agentes patogênicos a soluções com diferentes concentrações de um mesmo antibiótico. Observa-se, então, qual concentração mínima não apresenta crescimento bacteriano e, a esse valor, denominamos concentração mínima inibitória (CMI ou MIC, do inglês). Assim, quanto menor o MIC, mais potente é o fármaco contra aquele agente infeccioso.
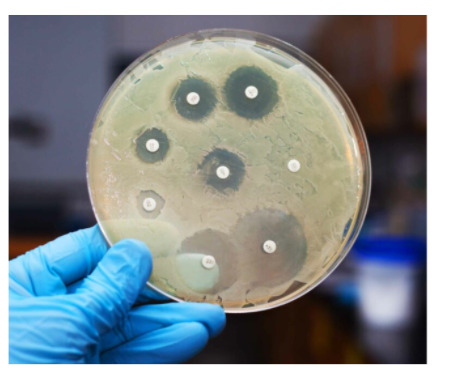
Fonte: https://kasvi.com.br/superbacterias-testes-de-sensibilidade/.
Um algo a mais!
Vale lembrar que, apesar de a urocultura e o antibiograma estarem focados, principalmente, na identificação de agentes bacterianos causadores de infecção do trato urinário, outros patógenos, como fungos, também podem estar envolvidos na infecção daquele paciente. Isso ocorre, em especial, quando tratamos de pacientes com fatores de risco, como os que estão internados.
Muitos laboratórios já usam, de rotina, técnicas adequadas à identificação de agentes fúngicos nos meios de cultura. Porém, devemos ter em mente que, usualmente, essas são culturas que levam um tempo maior para ficarem prontas. Assim, a pesquisa de fungos, se suspeita desde a solicitação inicial do exame, deve ser informada ao laboratório. Dessa forma, o exame será, se necessário, prolongado por tempo suficiente para evidenciar ou descartar, com segurança, a presença de crescimento de fungos na amostra.
Normalmente, meios de cultura para aeróbios também propiciam o crescimento de fungos em levedura (como as cândidas), ao passo que meios especiais para fungos filamentosos e micobactérias (como o Myco-F) devem ser solicitados à parte. Por fim, de forma análoga a um antibiograma, também temos estudos de suscetibilidade antifúngica para definir qual o melhor fármaco a ser utilizado, em especial na definição de resistência ou não ao fluconazol, um dos antifúngicos mais amplamente utilizados nesses cenários.
Leve esses conhecimentos sobre urocultura e antibiograma para a prova e para a vida!
Para terminar com chave de ouro, fica a dica de que, principalmente na vida real, nunca devemos nos esquecer do trato urinário como um dos principais suspeitos na investigação de um foco infeccioso. Apesar de inicialmente localizado, a identificação e tratamento tardios de um quadro como esse, principalmente quando falamos de pacientes com estado de saúde comprometido, pode em pouco tempo transformar-se em um quadro séptico.
A realização de uma urocultura com antibiograma pode funcionar como forte aliada na definição de uma conduta adequada ao paciente de que cuidamos ao mesmo tempo, que nos permite exercer um uso racional de antimicrobianos. Isso diminui a indução de resistência bacteriana, o que é cada dia mais de suma importância na prática médica, sobretudo unidades de terapia intensiva e demais setores hospitalares.
É isso, pessoal!
Não deixe de comentar e, se houver, deixe sua dúvida aqui também! Será um prazer respondê-los.
Confira mais conteúdos de Medicina de Emergência, dá uma passada lá na Academia Medway. Por lá disponibilizamos diversos e-books e minicursos completamente gratuitos! Por exemplo, o nosso e-book ECG Sem Mistérios ou o nosso minicurso Semana da Emergência são ótimas opções pra você estar preparado para qualquer plantão no país.
Caso você queira estar completamente preparado para lidar com a Sala de Emergência, temos uma outra dica que pode te interessar. No nosso curso PSMedway, através de aulas teóricas, interativas e simulações realísticas, ensinamos como conduzir as patologias mais graves dentro do departamento de emergência.
Referências
- Meyrier A. Sampling and evaluation of voided urine in the diagnosis of urinary tract infection in adults. In UpToDate, Post TW (Ed), UpToDate, Waltham, MA. Acesso em 12 de outubro de 2021.
- Brasil. Agência Nacional de Vigilância Sanitária. Microbiologia Clínica para o Controle de Infecção Relacionada à Assistência à Saúde. Brasília: Anvisa, 2020.

Igor Malheiros Assad
Fluminense, nascido em Paraíba do Sul em 1996. Formado pela Universidade Federal de Juiz de Fora em 2019. Residência em Clínica Médica pela Escola Paulista de Medicina/UNIFESP. O sucesso é a capacidade de ir de fracasso em fracasso sem perder o entusiasmo.




