Fatores desencadeantes e tratamento da encefalopatia hepática
Já se deparou com um caso de encefalopatia hepática no PS e ficou na dúvida sobre o tratamento? Então se liga nesse post, que vamos falar tudo que você precisa saber, desde o conceito até o tratamento da encefalopatia hepática.
Primeiro, o que é encefalopatia hepática?
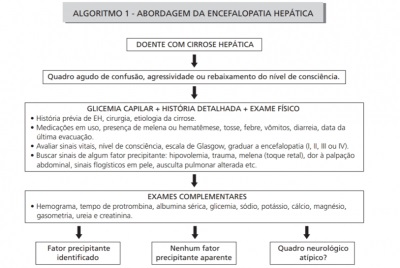
A encefalopatia hepática é definida como uma alteração do estado mental e da função cognitiva por disfunção hepática ou shunt portossistêmico. Cerca de até 45% dos pacientes cirróticos podem apresentar o quadro de encefalopatia na presença de insuficiência hepática.
Sob condições fisiológicas, a amônia entra na circulação portal proveniente do trato gastrointestinal, derivada do metabolismo das proteínas por bactérias colônicas e da eliminação da glutamina no intestino delgado. Já no fígado, ela é transformada em ureia e glutamina. A ureia é o produto mais importante do metabolismo na eliminação da amônia, sendo a excreção urinária a rota de controle da amônia no organismo.
As neurotoxinas que não são removidas pelo fígado em virtude do shunt vascular ou da redução de tecido hepático funcionante (secundária a cirrose) chegam ao cérebro e produzem os sintomas que conhecemos como encefalopatia hepática. Os níveis de amônia estão elevados nos pacientes com encefalopatia hepática, mas não é necessária para o diagnóstico — que é clínico e de exclusão.
Sintomas e quadro clínico da encefalopatia hepática
O quadro clínico inclui principalmente alteração do ciclo sono-vigília, flapping, confusão mental, desorientação em tempo e espaço , letargia, discurso incoerente. Esse quadro, se não tratado, pode evoluir para coma e até óbito.
Antes de falarmos sobre fatores desencadeantes, quero aproveitar para te contar que você pode saber mais sobre como lidar com a cirrose e suas complicações, de forma prática, no nosso e-book Cirrose hepática e suas complicações, que traz as principais informações que você precisa saber na hora de diagnosticar e manejar um paciente hepatopata. Clique AQUI para fazer o download gratuito!
Fatores desencadeantes
Nos pacientes com cirrose, a encefalopatia é observada com frequência como resultado de certos eventos desencadeantes, tais como: distúrbios hidroeletrolíticos, infecções sistêmicas, sangramentos e uso de medicamentos (tanto o começo de uma nova medicação quanto a mudança de dose de uma medicação já utilizada).

Tratamento da encefalopatia hepática
O tratamento da encefalopatia hepática é multifatorial, e inclui a correção dos fatores desencadeantes mencionados anteriormente. São três tópicos principais:
Suporte clínico
Estabilizar clinicamente o paciente: proteger vias aéreas, expandir a volemia, oxigênio (se houver hipoxemia), monitorar, obter acesso venoso calibroso, realizar um suporte inicial ao paciente grave. Deve-se suspender os diuréticos e os benzodiazepínicos. Se presente hipocalemia, deve ser revertida, pois aumenta a produção de amônia.
Pacientes com encefalopatia hepática podem estar agitados, e nesse caso o uso de haloperidol é uma opção mais segura que benzodiazepínicos — que podem ser o fator desencadeante do quadro de encefalopatia hepática.
Redução da produção e absorção de amônia
A redução de substratos precursores da amônia varia de acordo com o quadro clínico associado:
- Lavagem nasogástrica: pode ser realizada em pacientes com sangramento digestivo alto.
- Limpeza de cólon: útil em pacientes com constipação.
– Enema com 20 a 30% de lactulose: 200 a 300 mL de lactulose em 700 a 800 mL de solução para uso retal (soro, água, glicerina ou manitol).
– O enema deve ser retido por no mínimo 30 minutos e repetido, se necessário.
- Lactulose: constitui uma ferramenta útil no manejo da encefalopatia hepática.
É um dissacarídeo não absorvido e no cólon é catabolizado pela flora bacteriana em ácidos graxos de cadeia curta, acidificando o meio (pH de 5,0). Isso propicia a conversão do NH3 em NH4+ (não absorvível), reduzindo a concentração de amônia no plasma.
A acidificação muda a flora colônica, favorecendo o crescimento de organismos fermentadores de lactulose e não bacteroides (lactobacilos) ao invés de bactérias produtoras de amônia.
– Dose: varia de 20 a 40 mL de 8/8 a 4/4 horas, com aumento progressivo, se necessário. O objetivo é promover 2 a 3 evacuações pastosas/dia.
– Efeitos colaterais: cólica abdominal, diarreia e flatulência.
- Antibióticos: diminuem a flora intestinal.
– Neomicina: a dose é de 1 a 1,5 g de 6/6 horas; benefício ocorre em 70 a 80% dos pacientes. O maior inconveniente é o risco de nefrotoxicidade; um pequeno percentual da droga pode ser absorvido (1 a 3%), sobretudo com uso prolongado.
– Metronidazol: dose de 250 a 500 mg de 8/8 horas é uma opção em pacientes com lesão renal de base. Entretanto, pode causar grave neuropatia periférica.
- Rifaximina: antibiótico oral, praticamente não absorvido.
– Dose: 550 mg, via oral de 12/12 horas.
– Deve ser usado nos casos de encefalopatia crônica ou nos que tiveram a encefalopatia hepática revertida, podendo ser usada de forma associada à lactulose.
– Estudos iniciais demonstraram uma boa tolerabilidade e possível benefício no tratamento da encefalopatia hepática.
– A recomendação é de que em pacientes sem melhora em 48 horas com o uso isolado de lactulose e correção de fatores precipitantes, deve-se associar uma segunda medicação, que idealmente deveria ser a rifamixina. Na ausência desta, a neomicina e o metronidazol passam a ser opções para associação, falou?
- Ingestão proteica: A desnutrição piora o prognóstico dos pacientes cirróticos e pode agravar a encefalopatia hepática, já que o músculo é importante na metabolização da amônia.
– Pacientes com encefalopatia grave têm risco de aspiração, portanto, deve-se suspender a dieta oral e introduzir dieta enteral.
– A atual recomendação é de dieta com conteúdo normal de proteínas, preferencialmente derivadas de vegetais.
Correção dos fatores precipitantes
O curso clínico da encefalopatia hepática pode ser interrompido na maioria dos pacientes através do controle dos fatores precipitantes. Avaliação cuidadosa deve ser realizada para determinar a presença de hipovolemia (associada ao uso de diuréticos, vômitos, diarreia ou sangramento), constipação, sangramento gastrintestinal, hipocalemia (aumenta a produção de amônia renal) e/ou alcalose metabólica, hipóxia, uso de sedativos (sobretudo benzodiazepínicos), hipoglicemia, infecção (incluindo PBE – peritonite bacteriana espontânea) e TIPS (derivação intra-hepática portossistêmica transjugular) .

É isso!
Essa foi a abordagem inicial de um paciente com encefalopatia hepática no PS, com as principais condutas a serem tomadas. Com certeza esse texto ajudará na sua prática diária quando você precisar fazer o tratamento da encefalopatia hepática!
Mas antes de você ir, só mais uma dica! Se você ainda não domina o plantão de pronto-socorro 100%, temos um material que pode te ajudar com isso: o nosso Guia de Prescrições! Com ele, você vai estar muito mais preparado para atuar em qualquer sala de emergência do Brasil.
Pra quem quer acumular mais conhecimento ainda sobre a área, o PSMedway, nosso curso de Medicina de Emergência, pode ser uma boa opção. Lá, vamos te mostrar exatamente como é a atuação médica dentro da Sala de Emergência!
Até mais!
* Colaborou Emanuella Esteves Machado, graduanda do 6º ano de Medicina na Escola Superior de Ciências da Santa Casa de Misericórdia de Vitória

José Roberto
Paulista, nascido em 89. Médico graduado pela Universidade de Santo Amaro (UNISA), formado em Clínica Médica pelo HCFMUSP, Cardiologista e especialista em Aterosclerose pelo InCor-FMUSP. Experiência como médico assistente do Pronto-Socorro do InCor-FMUSP.
Você também pode gostar







