Picada de aranha marrom Loxosceles: sintomas e tratamento
E ai galera, tudo bom? O assunto hoje é um pouco diferente do que a gente costuma abordar — e também é um que deixa muita gente agoniada —, mas que nem por isso é menos importante de conhecer.
Vamos falar um pouco sobre como identificar sintomas e conduzir casos de picada de aranha marrom, do gênero Loxosceles, relativamente comuns nas regiões Sul e Sudeste do Brasil, e que podem causar um problemão — o loxoscelismo é a forma mais grave e mais comum.
Tudo pronto? Então se ajeita na cadeira aí e vem com a gente ver como fazer o diagnóstico e o tratamento da picada de aranha marrom no pronto-socorro. Sem medo, hein? Bora lá!
O que é o acidente loxoscélico ou picada de aranha marrom?
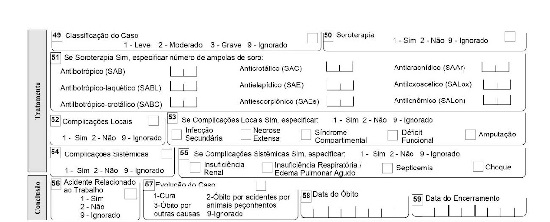
Primeiro, temos que saber que existem três gêneros de aranhas de importância médica: Phoneutria, Loxosceles e Latrodectus. É necessária a notificação compulsória segundo gênero da aranha, e de acordo com o SINAN, essas são as frequências dos acidentes: Loxoscelismo 66%, Foneutrismo 33% e Latrodectismo 1%. Para sabermos o que é o acidente loxoscélico, temos que conhecer a famosa aranha marrom e suas características.

Para começo de conversa: elas são aranhas pequenas de cor marrom esverdeada e forma de violino no cefalotórax, de difícil percepção. Possuem hábito noturno, domiciliar e peridomiciliar (encontradas em árvores, telhas, tijolos, móveis, roupas e calçados — a “periferia” das casas).
Não são agressivas, e só picam quando são ameaçadas, comprimidas contra o corpo durante o sono ou ao se vestir. A picada de aranha marrom é mais frequente em adultos com distribuição centrípeta das picadas, acometendo coxa, tronco ou braço.
Guarda a foto para não esquecer!
Como é a ação do veneno? Através da enzima esfingomielinase-D, que por ação direta e indireta atua nos componentes das membranas celulares, principalmente endotélio e hemácias.
Essa ação ativa o sistema complemento, coagulação e plaquetas, desencadeando intenso processo inflamatório, obstrução de pequenos vasos no local da picada, edema, hemorragia, necrose focal e hemólise intravascular (nas formas graves).
Quais os sintomas da picada de aranha marrom?
A picada quase sempre é imperceptível e o quadro clínico decorrente do envenenamento é classificado em forma cutânea e cutânea-hemolitica.
Cutânea
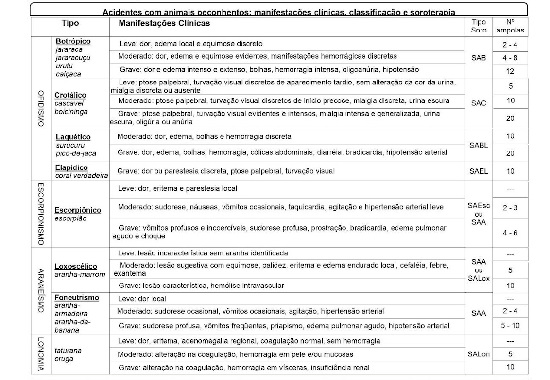
É a forma clínica mais frequente (99%) e tem instalação tardia, lenta e progressiva. É limitado e normalmente sem gravidade. Inicia com dor discreta após picada e regride rápido, após 8 horas a dor em queimação reaparece juntamente com edema e eritema. O pico da piora é entre 24 e 72 horas.
A placa marmórea é a lesão característica: ponto de lesão hemorrágica (bolha central), área de equimose mesclada com eritema violáceo e palidez (área de pouca perfusão/isquemia), circundado por edema endurado. Pode evoluir para necrose seca (escara), em 7 a 12 dias; em 3 a 4 semanas, destaca-se, deixando uma úlcera de difícil cicatrização.
Também podem ser observados nas primeiras 24 horas: astenia, febre, cefaléia, exantema maculopapular pruriginoso, mialgia, náusea, vômito, tontura.
Cutâneo-visceral (hemolítica)
Rara (1%) e desproporcional ao acometimento cutâneo. Ocorre hemólise intravascular: anemia aguda (hemolítica), icterícia (predomínio bilirrubina indireta) e hemoglobinúria em até 72 horas da picada. Pode evoluir para insuficiência renal aguda, de etiologia multifatorial (diminuição da perfusão renal, hemoglobinúria e CIVD), principal causa de óbito.
Ainda não conseguiu entender? Dá uma olhada nas imagens!




O paciente chegou! E agora? Como tratar a picada de aranha marrom?
Fique calmo, o diagnóstico é clínico! Alguns exames complementares podem ajudar a identificar complicações: hemograma com leucocitose com neutrofilia, anemia (diminuição da Hb e Ht), reticulocitose e plaquetopenia; aumento da bilirrubina total com predomínio da indireta; aumento de CPK, DHL e AST se lesão muscular; alteração de coagulograma.
O tratamento comum para todas as picadas de aranha é feito pela limpeza local da ferida, analgesia e compressas frias para reduzir a dor, elevação do membro, profilaxia antitetânica e observação. A maioria das reações locais responde a tais medidas.
Se infecção secundária antibióticoterapia com cefalexina. Realizar debridamento, quando necrose bem delimitada (geralmente após 1 semana) e tratamento cirúrgico pode ser necessário no manejo das úlceras e correção de cicatrizes. Para complicações: transfusão sanguínea, se anemia intensa e manejo da IRA com diálise.
Específico
Forma cutânea: 5 ampolas de soro antiaracnídico (SAA) ou soro antiloxoscélico (SALox). Além de prednisona e anti-histamínico nos 3 primeiros dias.
Forma cutâneo-hemolítica: 10 ampolas de SAA ou de SALox e corticoterapia.
Lembrando que a eficácia da soroterapia é reduzida após 36 horas da picada.
Se liga na tabela:
| Classificação | Manifestações clínicas | Tratamento |
| Leve | – Loxosceles identificada como agente causador do acidente – Lesão característica – Sem comprometimento do estado geral – Sem alterações laboratoriais | – Sintomático: acompanhamento até 72 horas após a picada* |
| Moderado | – Com ou sem identificação da Loxosceles no momento da picada – Lesão sugestiva ou característica – Alterações sistêmicas (rash cutâneo, petéquias) – Sem alterações laboratoriais sugestivas de hemólise | – Soroterapia: cinco ampolas de SAAr** IV e/ou – Prednisona: adultos 40 mg/dia; crianças 1 mg/kg/dia durante 5 dias |
| Grave | – Lesão característica – Alteração no estado geral: anemia aguda, icterícia – Evolução rápida – Alterações laboratoriais indicativas de hemólise | – Soroterapia: dez ampolas de SAAr IV e – Prednisona: adultos 40 mg/dia; crianças 1 mg/kg/dia durante 5 dias |
** SAAr: soro antiaracnídico
“Não lembro de todos os sintomas e tratamento, o que eu faço?”. Ficha de Notificação Compulsória! Nela você irá achar, de forma detalhada, os tipos de acidentes, o gênero, os sintomas e o tratamento. Dá uma olhada em como ela é um resumão de tudo que conversamos:
É isso! Já tá sabendo como tratar a picada de aranha marrom?
Agora você pode respirar aliviado quando ficar de um caso desses. Bom, agora que você está mais informado, temos uma dica pra você. Dá uma olhada na live de revisão que fizemos sobre acidentes por animais peçonhentos:
Se você quer conferir conteúdos gratuitos e de muita qualidade, dê uma olhada na nossa Academia Medway! Por lá, publicamos materiais de graça que vão aprimorar seus conhecimentos e tornar a prática médica bem mais fácil! Um ótimo exemplo do que você vai encontrar por lá é o “Guia das Doenças Exantemáticas: um guia para o diagnóstico diferencial“. Ele é super completo e garanto que vai fazer a diferença! Baixe agora!
Você já conhece o PSMedway? Se não, chegou a hora de conhecer! Esse é o nosso curso de Medicina de Emergência, que oferece uma abordagem prática das patologias na emergência. Ao final do aprendizado, há um certificado de conclusão para comprovar que você está pronto para enfrentar qualquer plantão.
E aí, curtiu essa proposta? Então, fique sabendo que agora você pode aproveitar 7 dias grátis do conteúdo do curso. É isso mesmo: é uma semana totalmente gratuita pra aprimorar seus conhecimentos e arrasar no plantão! Demais, certo? Inscreva-se já e não perca essa oportunidade!
Pra cima!
*Colaborou Isabela Yamane Faitaroni, aluna de Medicina da USF
{ “@context”: “https://schema.org”, “@type”: “VideoObject”, “name”: “Picada de aranha marrom Loxosceles: sintomas e tratamento”, “description”: “Confira a Live #4 de Revisão Final para as provas de residência em SP, com o tema Acidente por Animais Peçonhentos!”, “thumbnailUrl”: “https://site-medway.s3.sa-east-1.amazonaws.com/wp-content/uploads/sites/5/2025/02/27114754/maxresdefault-4.jpg”, “uploadDate”: “2020-10-22T12:12:30+00:00”, “duration”: “PT1H10M51S”, “contentUrl”: “https://www.youtube.com/live/ULT5Kp69uRw?si=YBYGJzk8DIkXAfTJ”, “embedUrl”: “https://www.youtube.com/embed/ULT5Kp69uRw?si=YBYGJzk8DIkXAfTJ”, “publisher”: { “@type”: “Organization”, “name”: “Medway”, “logo”: { “@type”: “ImageObject”, “url”: “https://site-medway.s3.sa-east-1.amazonaws.com/wp-content/uploads/sites/5/2024/11/05114633/logo-medway-colorido-e1730818006418.png” } } }
Anuar Saleh
Nascido em 1993, em Maringá, se formou em Medicina pela UEM (Universidade Estadual de Maringá). Residência em Medicina de Emergência pelo Hospital Israelita Albert Einstein.
Você também pode gostar