Sepse em Pediatria: como manejar esses casos?
E aí galera, tudo bem? Que tal falarmos com vocês hoje a respeito de um tema extremamente frequente no nosso dia a dia e que muitos tremem na base só de pensarem na possibilidade de encará-lo? Hoje é dia de sepse em pediatria! Vamos perder de vez o medo dela e passar pelo passo a passo do assunto? É difícil, mas não é um bicho de sete cabeças, fica com a gente para destrincharmos com vocês desde as definições até algumas mudanças já feitas no último Surviving Sepsis Campaign 2020.
Se quiser revisar o tema de forma prática e organizada, vale a pena dar uma olhada nesta apostila completa de sepse e choque séptico.
Bora lá?
O que é sepse?
A sepse nada mais é do que uma síndrome clínica caracterizada pela presença de uma Síndrome de Resposta Inflamatória Sistêmica (SIRS) associada a disfunções orgânicas, secundária a um quadro de infecção grave. É causa importante de mortalidade em pediatria podendo ser responsável por até 50% dos casos nas primeiras 72h do diagnóstico. Podemos dividir a sepse em 3 grandes grupos: sepse, sepse grave e choque séptico. A sepse nós já definimos, mas e os outros, bora ver? Segundo o Surviving Sepsis Campaign 2020, sepse grave é baseada em alguns critérios diagnósticos e são eles:
- 2 critérios de SIRS + suspeita ou confirmação de infecção + presença de disfunção cardiovascular ou respiratória
OU
- Mais de 2 disfunções orgânicas, excluindo cardiovascular.
Já que falamos de critérios de SIRS, vejamos quais são eles:
- Alteração de temperatura (hipo ou hipertermia)
- Taquicardia ou bradicardia (se menores de 1 ano)
- Taquipneia ou necessidade de suporte ventilatório sem evidência de doença neuromuscular de base ou anestesia geral
- Leucocitose, leucopenia sem relação com quimioterapia ou alteração de formas jovens.
A SIRS é definida como a presença de pelo menos 2 desses critérios sendo um deles, obrigatoriamente, alteração de temperatura ou leucócitos. Na presença de 2 critérios dessa lista, associados a disfunção cardiovascular ou respiratória na suspeita ou confirmação de infecção, podemos classificar nosso paciente como portador de um quadro de sepse grave.
E o choque séptico? Esse último grupo é caracterizado por um quadro de infecção que leva a uma disfunção cardiovascular não responsiva a volume na primeira hora. Se esse volume for de, pelo menos, 60ml/kg já enquadramos em choque séptico refratário.
Como o paciente com sepse chega para nós?
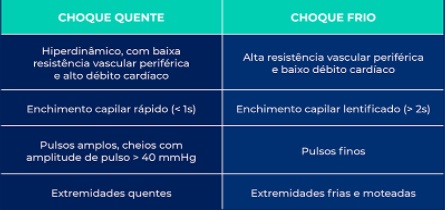
Os quadros infecciosos podem se manifestar de diversas formas e com características inespecíficas como prostração, adinamia, febre, alterações gastrointestinais, etc. O que vocês precisam ter em mente é que a SIRS causará alterações principalmente em sistemas cardiovascular e respiratório como taquicardia, bradicardia e desconforto. Quando surgirem manifestações clínicas de má perfusão, teremos o início do choque e, aqui, é bem importante fazer uma divisão entre os dois principais tipos: o choque quente e o frio. O primeiro se caracteriza pela baixa resistência periférica e um alto débito cardíaco levando a perfusão rápida, pulsos amplos e extremidades aquecidas. Cuidado que ele pode nos dar uma falsa impressão de que o paciente está bem! Já o choque frio se dá por uma elevada resistência periférica com baixo débito, ou seja, lentificação da perfusão, pulsos finos e extremidades frias, e esse é o tipo de choque mais comum em pediatria.
Mas, pessoal, atenção aqui porque, segundo o próprio Surviving Sepsis Campaign 2020, não devemos mais dividir o choque entre quente e frio, apesar de várias referências ainda deixarem dessa forma. Devemos nos basear em parâmetros hemodinâmicos e alterações de exames, então, teríamos choques com prevalência de baixo débito e de hipotensão. Uma vez diante de um quadro desse tipo, o que faremos? Investigação laboratorial! Hemograma completo, gasometria arterial, glicemia, eletrólitos, função renal, enzimas hepáticas, RX de -tórax, urina 1, urocultura, hemocultura e, na suspeita de acometimento do SNC, coleta de LCR.
Antes de falarmos sobre como tratamos a sepse em Pediatria, sugiro dar uma olhada no nosso e-book gratuito sobre Sepse, que, além te ensinar a suspeitar e diagnosticar a sepse, também vai te ajudar a entender como realizar a propedêutica adequada e a tratar pacientes com sepse seguindo as guidelines mais atuais. Clique AQUI e baixe gratuitamente!
Como tratamos a sepse em Pediatria?
Nós já vimos que os diagnósticos de sepse e choque séptico são essencialmente clínicos né, galera? Então diante de um paciente que apresenta tais manifestações, precisamos agir rapidamente e instituir as medidas de suporte e tratamento. As recomendações mais recentes do manejo da sepse foram definidas no Surviving Sepsis Campaign 2020 e vamos vê-las agora, fica por aqui! Primeiro de tudo, devemos garantir um acesso pérvio para estabilização inicial, certo? Pode ser feito tanto com punção venosa quanto estabelecimento de um acesso intraósseo. Depois vamos buscar sinais de hipotensão e baixa perfusão. A partir daí nosso paciente será enquadrado em 3 grupos baseados nos achados clínicos + suporte hospitalar:
– Paciente sem hipotensão e em local sem suporte de UTI
– Paciente com hipotensão em local sem suporte de UTI
– Paciente com hipotensão em local com suporte de UTI
Uma vez tendo encaixado em um desses grupos, vamos ver o que fazer com cada um deles, ok?
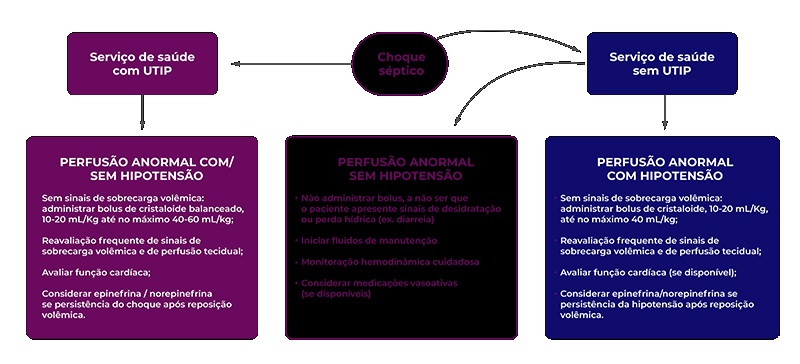
No primeiro caso, temos um paciente sem hipotensão, certo? Então basta oferecer reposição de soro de manutenção, sem necessidade de reestabelecer volemia. No segundo, é imprescindível que haja estabilização da volemia do paciente com infusão de bolus 10-20ml/kg de cristalóide na primeira hora, podendo chegar até 40ml/kg. Mas cuidado aqui pois como não temos um ambiente com suporte de terapia intensiva, temos que redobrar os cuidados e atenção aos sinais de sobrecarga cardíaca. Já no terceiro grupo, também vamos fazer bolus podendo chegar até 60ml/kg, sempre com monitorização.
Em caso de choque refratário, hora de iniciarmos droga vasoativa, ok? E a escolha vai depender da principal manifestação do choque do paciente: em caso de sinais de baixo débito (choque frio), a escolha será adrenalina 0,05-0,3ug/kg/min, já naqueles cuja hipotensão é prevalente (choque quente) daremos preferência para noradrenalina 0,05ug/kg/min. Se após 1h não houver resposta ao uso de catecolaminas, podemos pensar em insuficiência adrenal secundária ao choque e iniciar a terapia de reposição de hidrocortisona. Obviamente, a administração de antibióticos é essencial no tratamento da sepse e podemos iniciá-la de forma empírica conforme o sítio mais provável de infecção e titular a partir do resultado das culturas.
É isso! Mais confiante em relação à sepse em pediatria?
Agora que revisamos esse tema tão temido, apostamos que vocês estão mais confiantes na sua abordagem, né? Querem saber mais sobre como manejar esses quadros de sepse em pediatria e outros casos de urgência? Temos um curso voltado justamente para emergências, o PS Medway! E como em pediatria é tudo diferente, não deixe de ler o nosso artigo de sepse em adultos também!
Ah, e se você quer aprofundar seus conhecimentos a respeito da Sepse de uma forma geral, não pode deixar de conferir o nosso Webinar sobre Sepse que rolou lá no canal do Youtube! Com ele, tudo ficará na ponta da sua língua e você estará pronto para lidar com todos os casos que surgirem. Não vai perder, hein?
É isso aí, galera! Nos vemos na próxima! Até lá!

Carolina Sausmikat
Carioca, nascida na cidade do Rio de Janeiro em 1989, formada pela Universidade Federal do Rio de Janeiro (UFRJ) em 2014. Pediatra pelo Hospital Municipal Souza Aguiar (concluído em 2017) e Neonatologista pela Unicamp (concluído em 2020). Só com a educação construiremos um futuro melhor.
Você também pode gostar







