Entenda os tipos de padrões respiratórios patológicos
Respirar: a gente faz isso desde que nasce (e se parar, bom… melhor correr pro hospital). Mas a forma como respiramos pode dizer muito sobre o que está acontecendo no nosso corpo. Em condições normais, a respiração é automática, rítmica e adaptável. Mas quando algo sai do eixo, o padrão respiratório muda — e é aí que entra a importância de entender os padrões respiratórios patológicos.
Um olhar atento à forma como o paciente respira pode (e deve) poupar exames, tempo e salva vidas. Então bora revisar esses padrões que, apesar de parecerem saídos de um roteiro de drama médico, fazem parte do nosso dia a dia clínico!
Por que os padrões respiratórios mudam?
A respiração é regulada por um conjunto finíssimo de interações entre o centro respiratório (lá no bulbo e na ponte), os quimiorreceptores centrais e periféricos e os mecanorreceptores pulmonares. Tudo isso orquestrado para manter o equilíbrio ácido-básico e oxigenação tecidual.
Quando esse sistema detecta alguma ameaça — como hipóxia, acidose, lesão neurológica ou intoxicação —, ele muda a forma como o corpo respira. O padrão respiratório, então, vira um verdadeiro cartão de visitas da patologia de base.
Principais padrões respiratórios patológicos
A seguir, listamos os principais padrões anormais de respiração. Pegue seu café e prepare-se para o tour guiado pelo repertório pulmonar do corpo humano quando está na bad.
1. Respiração de Cheyne-Stokes
O que é
Padrão respiratório cíclico com períodos de apneia seguidos por hiperventilação progressiva (volume corrente – VC – e frequência respiratória – FR) aumentam progressivamente) e, depois, uma queda gradual na amplitude até nova pausa. Como podemos perceber, o volume corrente e, consequentemente, os níveis de gases no sangue mudam constantemente.
Onde aparece
IC grave (situações de baixo débito cardíaco), AVC, TCE, encefalopatias metabólicas, intoxicação por morfina, altitudes elevadas.
Mecanismo
Desconhecido, mas acredita-se que possa haver atraso na resposta dos centros respiratórios à pressão parcial de CO₂. O cérebro fica “desatualizado” sobre o que está acontecendo no corpo.
Como identificar
Paciente alterna entre hiperventilar e parar de respirar por até 20 segundos. É aquele padrão que parece uma onda subindo e descendo.
2. Respiração de Kussmaul
O que é
Respiração profunda, rápida e forçada.
Onde aparece
Acidose metabólica, principalmente cetoacidose diabética.
Mecanismo
Tentativa do corpo de “jogar fora” CO₂ para compensar a acidose.
Como identificar
O paciente parece estar em uma maratona — respiração intensa e contínua, mas sem sinal de desconforto torácico. Literalmente, o corpo tentando sobreviver pela hiperventilação.
3. Respiração de Biot (ou atáxica)
O que é
Respiração irregular, com apneias imprevisíveis entre respirações de amplitude variável.
Onde aparece
Lesões do tronco encefálico, meningites, compressão do bulbo.
Mecanismo
Falência desorganizada do centro respiratório.
Como identificar
Padrão caótico, sem ritmo definido. É como se o cérebro estivesse perdido tentando comandar os pulmões.
4. Respiração apnêustica
O que é
Inspiração prolongada seguida de pausa e, só depois, expiração.
Onde aparece
Lesões na ponte (relativamente rara para causar alteração de padrão respiratório), traumatismos severos, encefalopatias graves.
Mecanismo
Lesão da ponte ventral, que afeta o “freio” do centro inspiratório.
Como identificar
O paciente parece travar no meio da inspiração, como se esquecesse de soltar o ar.
5. Respiração agônica (gasping)
O que é
Suspiros esparsos, ineficazes e ruidosos — o último esforço do tronco cerebral para manter a vida.
Onde aparece
Parada cardiorrespiratória iminente.
Mecanismo
Ativação primitiva do tronco cerebral em falência.
Como identificar
Respirações ocasionalmente espaçadas, com grande esforço e ruído — precedem geralmente a parada respiratória completa.
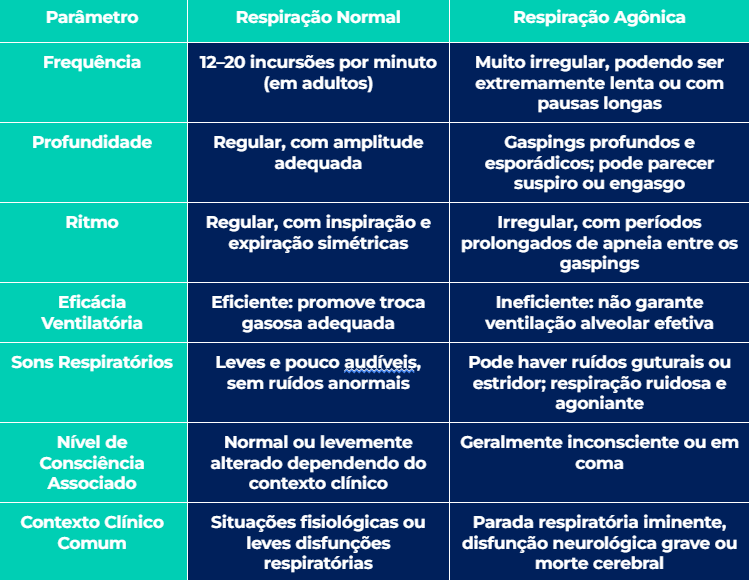
Padrões respiratórios x diagnóstico clínico: como usar?
Os padrões respiratórios anormais podem ser pistas clínicas valiosas no diagnóstico e na condução de pacientes agudos e crônicos.
Observar o ritmo, a frequência, a profundidade e o esforço da respiração ajuda a correlacionar achados semiológicos com distúrbios neurológicos, metabólicos ou pulmonares.
Reconhecer esses padrões permite uma intervenção precoce, direciona exames complementares e aumenta a acurácia diagnóstica, sendo especialmente útil em cenários como UTI, pronto-socorro e atendimento pré-hospitalar.
Aqui vai um resumão:
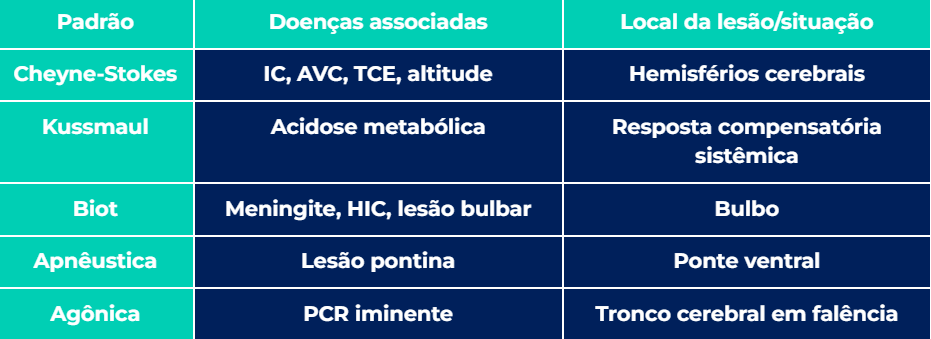
Diagnóstico diferencial e pegadinhas
Nem tudo que parece Cheyne-Stokes é Cheyne-Stokes. Padrões como hiperventilação ansiosa, respiração toracoabdominal paradoxal e mesmo apneia obstrutiva do sono podem confundir até os mais veteranos. A dica de ouro? Correlacione SEMPRE com o quadro clínico e outros achados do exame físico.
E sim, ansiedade causa hiperventilação, mas diferente da Kussmaul. O paciente está ofegante, mas sem acidose — e sem aquele olhar “vou morrer agora” típico da cetoacidose diabética.
Como abordar o paciente com padrão respiratório anormal?
- Avalie o ABC: sempre comece pelas vias aéreas/ventilação e perfusão.
- Observe o padrão: frequência, profundidade, ritmo.
- Correlacione com sinais neurológicos: nível de consciência, pares cranianos, pupilas.
- Faça gasometria e exames complementares: ajuda a diferenciar causas metabólicas vs. neurológicas.
- Mantenha a calma e chame ajuda se necessário: especialmente se estivermos falando de respiração agônica (a essa altura, o paciente já tá quase fazendo check-out do plano terreno).
Conclusão
Saber reconhecer padrões respiratórios patológicos é uma ferramenta clínica de ouro. Não exige estetoscópio high-tech nem IA: basta atenção ao que está bem na sua frente. No meio do caos da emergência, aquela pausa respiratória esquisita pode ser o primeiro sinal de algo muito maior.
Então fica a dica: da próxima vez que encontrar um paciente com “respiração estranha”, antes de correr para o raio-X ou pedir uma troponina, pare e olhe. O padrão respiratório pode estar gritando (literalmente!) o diagnóstico.
Quer mais conteúdos como esse? Não deixe de conferir nosso blog! Aqui gente respira medicina (e não em padrão de Cheyne-Stokes).
Fica aqui a dica de alguns conteúdos, como algumas questões comentadas de pneumologia!

Larissa Menezes
Professora da Medway. Formada pela PUC-Campinas, com Residência em Clínica Médica pela Universidade Estadual de Campinas (Unicamp).




