Sedoanalgesia pediátrica: gota/kg, mg/kg ou mg/kg/min?
E aí, moçada! Hoje, escolhemos um tema que aterroriza qualquer médico em porta de pronto socorro: a sedoanalgesia pediátrica. Assim como o adulto, a criança também sente dor e grande parte dos procedimentos, sejam eles invasivos ou não, requer sedação.
O nosso bate papo vai desmistificar essa ideia de que meia ampola, ou um terço de ampola de analgésico ou sedativo é o suficiente para aquele tamanho de criança.
Vamos conhecer um pouco sobre os medicamentos mais usados, seus mecanismos de ação (breve!), suas indicações, efeitos colaterais e uma tabela marota de doses para vocês levarem para o resto da vida de vocês!
Pronto para entender melhor a sedoanalgesia pediátrica? Então bora lá!
Sedação e analgesia: conceitos que se confundem
Existe ainda a absurda ideia de que as crianças são resistentes à dor, não se recordam das situações que lhe causaram esta sensação e, por conta disso, muita gente deixa de prescrever uma sedoanalgesia pediátrica adequada para os nossos piticos.
As conexões nervosas para transmissão e percepção da dor estão em funcionamento na 24ª semana intra-útero, apresentando completa mielinização a partir da 30ª semana. As terminações nervosas cutâneas no RN são iguais ou superiores à dos adultos!
As crianças e os adolescentes precisam frequentemente da sedoanalgesia pediátrica quando atendidos na emergência.
Procedimentos invasivos e não invasivos fazem parte do nosso arsenal diagnóstico e são desconfortáveis para eles (e para nós também!). O manejo destas medicações deixou de ser da alçada do anestesiologista, logo, precisamos conhecê-las muito bem.
Entretanto, antes de entrarmos no mundo destes medicamentos, para entendermos melhor os conceitos que vão ser apresentados, vamos relembrar algumas definições:
- Analgesia: alívio da percepção da dor sem a intenção de sedação;
- Sedação: redução controlada do nível de consciência e/ou percepção da dor, mantendo os sinais vitais estáveis, via aérea independente e respiração espontânea;
- Sedação Profunda: depressão profunda do nível de consciência a qualquer estímulo. Há perda dos reflexos protetores com necessidade de proteção de via aérea e controle adequado de pressão arterial.
Instrumentos e escalas para dor e sedação
A avaliação da dor é direta, usada para pacientes alertas o suficiente para relatar a intensidade da dor. Lembrem-se que estamos na pediatria! Portanto, essa identificação pode ser por meio da fala, gestos, movimentos de cabeça ou o relato da própria mãe.
Para os menores de 2 anos a avaliação fica difícil, sendo muito subjetivo para o médico identificar o real estado de dor. A dor é avaliada por meio de medidas de variação de Frequência Cardíaca e Pressão Arterial, além da qualidade do choro e movimentos corporais.
As crianças entre 3-7 anos de idade já conseguem fornecer algumas informações confiáveis. Para este grupo, usamos como instrumento de avaliação a Escala Visual Analógica (EVA).
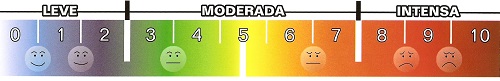
A escala de Comfort costuma ser utilizada em UTIp (não é tão eficiente em emergência) para avaliar dor e sedação, usando parâmetros fisiológicos (PA e FC) e comportamentais.
São 8 parâmetros, cada um pontuando de 1 a 5, totalizando o mínimo de 8 e o máximo de 40. O ponto de corte adequado para uma boa sedação é entre 17-26 pontos.
A criança está com dor/febre, a dipirona é gota/kg, né?
Antes de respondermos a pergunta, temos uma dica de ouro pra te dar: se você quer dominar a base da analgesia e sedação e se sentir seguro para prescrever um plano de analgesia otimizado e individualizado, sugiro fazer o nosso Curso de Analgesia e Sedação: do PS à UTI.
Ele é oferecido de forma gratuita e você ainda recebe um certificado de conclusão! Nele, vamos ensinar a base de que você precisa para entender como e por que prescrever determinadas drogas.
Tudo isso por meio de aulas com uma abordagem direta, simples e sem enrolação. Ah, e você ainda ganha acesso a apostilas, questões de revisão e muito mais. Vai ficar de fora dessa? Então, corra e aproveite todos os benefícios!
Agora, voltando ao assunto, antes das medidas farmacológicas, precisamos considerar sempre as medidas não farmacológicas no controle e alívio da dor, como o controle do ambiente, usar objetos para acalmar as crianças, explicar o procedimento, reforço positivo e a presença dos pais.
Quando considerarmos as medidas farmacológicas, vamos levar em conta comorbidades, interação medicamentosa, procedimento e estado neurológico e hemodinâmico do paciente.
- Analgésico não opioide com atividade antipirética: incluímos aqui os analgésicos fracos. Temos o Acetaminofeno (paracetamol), Ácido acetilsalicílico, Ibuprofeno, Naproxeno e Dipirona. Estes medicamentos bloqueiam, de forma central e periférica, a prostaglandina pela inibição da COX 1, 2 e 3.
- Paracetamol: hepatotoxicidade em doses tóxicas
- Dipirona: agranulocitose
- AINES: irritação gastrointestinal, broncoespasmo, hematúria.
- AAS: síndrome de Reye
| Fármaco | Dose | Intervalo | Máximo | Macete em PSI |
| Paracetamol | 10-15 mg/kg | 4/4h | 100 mg/kg | VO gotas – 200 mg/ml: 1 gota/kg |
| Ibuprofeno | 5-10 mg/kg | 6/6h | 40 mg/kg | VO gotas 100 mg/ml: 1 gota/kg (dose anti-inflamatória) |
| Dipirona | 15 mg/kg | 6/6h | 500 mg/kg | VO gotas – 500 mg/ml: 1 gota/kgVO xarope – 50mg/ml: 0,3 ml/kgEV – 500mg/ml: 0,03 ml/kg |
- Analgésicos Opioides: os opioides são muito utilizados para o tratamento da dor moderada a forte na sedoanalgesia pediátrica. Agem como agonistas do receptor mu, delta e kappa. Temos como representantes o Tramadol, Morfina e Fentanil.
- Tramadol: convulsão, diaforese, taquicardia transitória, náusea, vômito e constipação. Evitar a administração do tramadol se o paciente estiver em uso de iMAO, IRSS, neurolépticos, anticonvulsivantes e barbitúricos.
- Morfina: libera quantidade significativa de histamina e inibe atividade simpática compensatória, podendo causar broncoconstrição. A vasodilatação da histamina pode causar hipotensão. As crianças podem ter náusea, vômito e bexigoma.
- Fentanil: potência 100x maior que a morfina. As alterações de pH sanguíneo podem alterar a ionização do medicamento entre plasma e SNC, podendo aumentar a fração livre circulante em casos de acidose. Pode causar bradicardia, rigidez da parede torácica, depressão respiratória, redução do débito cardíaco.
| Fármaco | Dose | Intervalo | Máximo | Macete em PSI |
| Tramadol | 1-2 mg/kg | 6/6 ou 8/8h | 500mg/dia | EV – 100 mg/ml: 0,01-0,02ml/kgEV – 50 mg/ml: 0,02-0,04 ml/kg |
| Morfina | 0,05-0,2 mg/kg | Pode ser de 2/2 ou 4/4h | 15mg/dose | EV, VO, IM, SC e VREV/SC – 10 mg/ml -> diluir 1 ampola em 9 ml de AD para ter uma solução com 1 mg/ml. A dose será 0,05-0,2ml/kg |
| Fentanil | 1 mcg/kg | Pode ser de 1/1h ou repetida a cada 5 min | 100 mcg/kg | EV – 50 mcg/ml: 0,02 ml/kg |
Preciso coletar líquor! Posso usar sedativo? Qual?
A sedação para procedimentos deve levar a um estado de queda do nível de consciência que permita com que o paciente mantenha pervidade de via aérea de forma independente. Precisaremos estabelecer um plano terapêutico baseado em: Avaliação Pré-Sedação – ASA, SAMPLE, Tempo de jejum, considerar doenças genéticas associadas à via aérea difícil, monitorização, arsenal terapêutico, tipo de procedimento e condições de alta.
- Avaliação Pré-Sedação: A ASA recomenda a classificação em seis categorias, de acordo com a saúde de base do paciente. ASA I e II são candidatos à sedação mínima, moderada ou profunda, enquanto que ASA III e IV, vão precisar de sedação moderada a profunda
- SAMPLE: É possível lembrarmos do histórico da criança de forma rápida e objetiva. Tudo o que a gente precisa na emergência!
- Tempo de Jejum: algumas drogas bloqueiam ou prejudicam os reflexos protetores das vias aéreas. Na emergência, para as crianças que não estejam em jejum, devemos sempre ponderar se o risco de broncoaspiração é inferior ao benefício do procedimento.
- Líquidos claros: 2h
- Leite materno: 4h
- Leite não humano ou Fórmula: 6h
- Sólidos leve (torrada): 6h
- Doenças genéticas: fenda labial e palatina, Trissomia 21, mucopolissacaridose, Pierre Robin, Crouzon, Treacher Collins, Klippel-Feil.
- Monitorização: durante o exame físico, temos que procurar alterações pulmonares, cardíacas, hepáticas e nefrológicas. Sempre avaliar via aérea e dismorfismo craniofacial. Os sinais vitais devem ser sempre anotados antes do procedimento, após cada dose da medicação, no final do procedimento, durante a recuperação e na alta. A AAP recomenda o registro dos sinais vitais a cada 10 minutos se sedação moderada e a cada 5 minutos se sedação profunda. Sempre esteja preparado para intubação orotraqueal! Aproveite e dê uma olhadinha neste link: O Guia Rápido da Intubação Orotraqueal
- Tipos de procedimento
| Tipo Procedimento | Indicação | O que preciso? | Medicação sugerida |
| Não invasivo | TC/Eco/EEG/USG | Controle motor | Conforto Midazolam (exceto se EEG) |
| Dor leve e Alto grau de ansiedade | Troca de TQT ou GTT/Nasofibro/Punção venosa/ Punção lombar/Sutura/ Artrocentese/Aspiração de MO | Analgesia e sedação Redução ansiedade Controle motor | Conforto Midazolam Cetamina Analgesia tópica ou local |
| Alto nível de dor e/ou alto grau de ansiedade | Desbridamento de queimadura/ Redução de fratura/ Redução de hérnia/ Redução de parafimose/ Toracocentese/ Drenagem de tórax/ Paracentese/ Exame físico em vitimas de violência sexual | Analgesia e sedação Redução ansiedade Controle motor Amnésia | Fentanil + MidazolamCetamina + Propofol Morfina Cetamina Fentanil |
- Arsenal Terapêutico
- Benzodiazepínico: são sedativo-hipnóticos. Agem inibindo o SNC ligando-se a receptores de GABA pós sinápticos. Os efeitos esperados são: sedação, hipnose, amnésia, redução da ansiedade, relaxamento, anticonvulsivante. As duas principais drogas são Midazolam e Diazepam. Devem ser usadas com cautela em hepatopata, nefropata e neonatos (metabolizado no citocromo p450 e eliminado pelo rim). Podem causar hipotensão, depressão respiratória, redução do débito cardíaco. Flumazenil é a droga antagonista.
- Opioide: modulação da percepção cortical da dor. Morfina e Fentanil são os principais representantes. O antídoto é o Naloxone.
- Cetamina: agente anestésico dissociativo que atua nos receptores do NMDA, desconectando o sistema límbico e tálamo cortical. Pode causar laringoespasmo e apnéia transitória, hipersalivação, vômitos e agitação na recuperação. Pode ainda se manifestar com sonhos lúcidos, alucinações e delírio. Não pode ser feita nos menores de 3 meses. Atualmente NÃO HÁ CONTRAINDICAÇÃO em TCE. Porém, permanece como contraindicação relativa para massas intracranianas e hidrocefalia. Preferência na SRI para asmático.
- Etomidato: derivado imidazólico usado como sedativo-hipnótico ligando-se ao receptor GABA no SNC. Pode causar mioclônus. O etomidato inibe a ação da 11-Beta-Hidroxilase, enzima que participa da produção de cortisol na adrenal. Não deve ser usado em paciente com sepse/choque séptico!
| Fármaco | Dose | Intervalo | Máximo |
| Midazolam | EV (6m-5a): 0,05-0,1 mg/kgEV (6a-12a): 0,025-0,05 mg/kgIM: 0,1-0,15 mg/kgIN: 0,2-0,5 mg/kgVO: 0,5-0,75 mg/kgVR : 0,25-0,5 mg/kg | Início de ação de 2-3 min se for EV; e pode variar de 10-30 min nas outras vias. | EV máximo de 0,4-0,6 mg/kg |
| Cetamina | EV: 1-2 mg/kg e pode repetir de 0,5-1 mg/kgIM: 2-4 mg/kg | A cada 5-10 min | |
| Etomidato | EV: 0,2-0,3 mg/kg | ||
| Flumazenil | EV: 0,02 mg/kg | 1/1 min | 1 mg |
| Naloxone | EV/IM: 0,1 mg/kg | 2/2 min se EV; 10/10 min se IM | 2 mg |
- Alta hospitalar: a criança poderá ir para casa se acordar facilmente, poder falar e sentar sem ajuda, ser capaz de seguir comandos apropriados, estar com as vias aéreas pérvias e estabilidade hemodinâmica. As complicações mais frequentes após sedação são: náusea, vômitos, desorientação, distúrbio do sono e pesadelo.
Por hoje é só, pessoal!
Galera, deu pra sacar que sedoanalgesia pediátrica é possível? E que é preciso um protocolo para que tudo saia redondo? Guardaram as tabelas com as doses para enfrentarem os plantões mundo afora?
Agora que vocês sabem um pouco mais sobre a sedoanalgesia pediátrica, dê uma conferida em mais conteúdos de Medicina de Emergência na Academia Medway (temos diversos e-books e minicursos completamente gratuitos), relembre os conceitos de intubação e ventilação não invasiva, assim como a sequência rápida de intubação (nos links acima) e garanta aquele ponto definitivo para a aprovação na prova de residência e para salvar a vida do seu paciente!
Pra quem quer acumular mais conhecimento ainda sobre a área, o PSMedway, nosso curso de Medicina de Emergência, pode ser uma boa opção. Lá, vamos te mostrar exatamente como é a atuação médica dentro da Sala de Emergência, então não perde tempo
É isso aí, galera. Fixem os principais conceitos e vamos com tudo!

Guilherme Garcia
Nascido em 1993 na cidade de São Paulo, médico formado pela Universidade São Francisco, em Bragança Paulista, 2018. Residência médica em Pediatria pela Faculdade de Ciências Médicas UNICAMP. Apaixonado por ensinar e descomplicar o complicado. “O conhecimento lhe dará a oportunidade de fazer a diferença.
Você também pode gostar






