Tratamento do IAM com SUPRA na fase aguda

Olá moçada. Mais uma semana! Seguimos com o aprendizado sobre temas relevantes na nossa rotina de pronto socorro. Agora a bola da vez é o infarto agudo do miocárdio com supradesnivelamento do segmento ST, que chamaremos aqui de IAM com supra.
É uma emergência médica que requer calma, bom relacionamento médico x paciente e médico x familiar, conhecimento técnico-científico e compreensão das principais intervenções no manejo agudo e de seus eventos adversos.
💡 Aplique a Classificação de Killip no seu manejo do infarto e reconheça precocemente os graus de insuficiência cardíaca para ajustar o tratamento com mais segurança.
Mulher, idosos e diabéticos podem ter apresentações não usuais, demandando maior atenção em termos de suspeita diagnóstica! A realização de um eletrocardiograma convencional é imprescindível diante da suspeita – seja por precordialgia, dispnéia ou outros sinais e sintomas equivalentes – e, caso não haja diagnóstico após a realização do ECG em até 10 minutos, necessita ser repetido em 10-20 minutos ou sempre que houver mudança do quadro clínico.
Inclusive, para você que quer ser capaz de interpretar qualquer ECG, saiba que nosso Curso de ECG está com inscrições abertas! Esse curso foi pensado para te levar do nível básico ao especialista, e conta com aulas específicas para discussões de casos clínicos, questões para treinamento, apostilas completas e flashcards! Está esperando o que para saber tudo sobre ECG? Clique aqui e se inscreva!
Bom, agora voltemos ao nosso tema pois não pode comer bola! Bora lá?
Como faço diagnóstico eletrocardiográfico de IAM com supra?

Pergunta interessante, que por vezes não dispensamos a atenção merecida! O diagnóstico eletrocardiográfico de IAM com supra é composto por amplitude de elevação do segmento ST, gênero e pela idade do paciente. Sério? Sério, e você precisa dominar.
Existe um número considerável de pacientes ambulatoriais e assintomáticos, com discreta elevação do segmento ST, por alteração de repolarização ventricular, que não é secundário a doença cardíaca isquêmica, entende? Por isso a rigorosidade quanto à amplitude de elevação do segmento ST.
Aproveitando, você tá dominando tudo sobre interpretação de ECG? Pois vai precisar! Se você tem dúvidas sobre esse tema, vou te ajudar a virar craque: é só baixar o nosso e-book gratuito ECG Sem Mistérios. Lá você aprende tudo o que todo médico precisa saber sobre eletrocardiograma, incluindo as 5 principais etapas na hora da análise sistemática de um ECG.
Critérios para IAM com supra:
1) BRE novo ou supostamente novo.
2) Elevação do segmento ST em duas derivações contíguas de pelo menos 1 mm, exceto nas derivações V2 e V3:
· V2-V3 acima de 1,5 mm em mulheres, independentemente da idade;
· V2-V3 acima de 2 mm em homens ≥ 40 anos e acima de 2,5 mm em homens < 40 anos.
Caso haja suspeição de IAM com supra de parede posterior ou de ventrículo direito, seja clínica ou eletrocardiográfica, devemos realizar as demais derivações V3R, V4R, V5R, V6R para infarto de ventrículo direito e/ou derivações V7, V8 e V9 para infarto posterior.
A troponina você não vai esperar para dar continuidade ao tratamento, beleza? O diagnóstico é eletrocardiográfico diante de sintomas de isquemia.
Obviamente coletaremos todos os exames e você precisa estar atento aos diagnósticos diferenciais de situações em que existe o supra de ST e o diagnóstico pode ser outro: pericardite aguda, miocardite, repolarização precoce benigna, hipertrofia ventricular esquerda, IAM com supra antigo e elevação persistente do segmento ST por alteração da parede ventricular, entre outros.
Continuaremos a nossa discussão focada no IAM com supra de segmento ST.
Antes de falarmos como fornecer o melhor tratamento, você quer aprender a manejar uma das doenças cardiovasculares mais presente nos prontos-socorros? Então conheça nosso guia completo do Infarto agudo do miocárdio: do diagnóstico ao tratamento! Aprenda a diagnosticar os diferentes tipos de IAM e as particularidades de manejo. Faça já o download gratuito clicando AQUI.
Como fornecer ao paciente o melhor tratamento para IAM com supra?
Chega pra você uma paciente com queixa de dor precordial intensa, com irradiação para mandíbula e membro superior esquerdo. Sinais vitais são, hipoteticamente, estáveis; exame físico é normal – sem estertores pulmonares, dispnéia ou sopros cardíacos – porém a doença aguda é grave! Diagnóstico eletrocardiográfico demonstra IAM com supra em V1-V4 de 4 mm de amplitude. Paciente do sexo feminino, 67 anos, portadora de obesidade, HAS e DM.
Monitor, oxigênio se necessário (ué? Se necessário? Exatamente – explicarei adiante!) e acesso venoso. Imediatamente não precisa de nenhuma droga vasoativa: perfusão está em ordem e os sinais vitais também. Individualizando o paciente, o que fazer então?
Os princípios do tratamento do IAM com supra na fase aguda levam em conta o alívio da dor isquêmica; medidas gerais de estabilização e suporte hemodinâmico; internação hospitalar, de preferência em unidade coronariana; reperfusão coronariana; terapia anti-isquêmica e antitrombótica.
Vamos em busca de uma “receita de bolo” e sistematização do tratamento agudo para fins didáticos. A ordem aplicada de tratamento; contraindicações de cada ação devem ser sempre individualizadas.
1) OXIGÊNIO:
Oxigênio, quando administrado sem necessidade no IAM sem supra, aumenta danos ao miocárdio, promove vasoconstricção coronariana e eleva o custo hospitalar, sem propiciar benefícios reais. Atualmente, indica-se oxigênio suplementar no IAM com supra se a saturação periférica for < 90% OU pressão arterial de oxigênio menor do que 60 mmHg OU em pacientes com dificuldade respiratória devido insuficiência cardíaca e/ou estertores pulmonares, com risco para hipóxia.
2) ANTIAGREGANTES PLAQUETÁRIOS:
Qual o antiplaquetário utilizado há mais tempo na cardiologia, com maior consistência de evidências científicas, que você não pode esquecer nunca neste manejo agudo da sala de emergência? O Ácido Acetilssalicílico – AAS.
AAS é indicado para todo paciente com IAM com supra independente do tratamento adicional subsequente! Na admissão a dose recomendada é de 100-325 mg (usual é de 200-300 mg macerados por via oral). Estudos mostraram equivalência de resultados para doses entre 150 a 325 mg neste cenário!
Posteriormente, na fase de manutenção, a dose desejada é de 100 mg 1x ao dia – indefinidamente – porém existem recomendações recentes de que a dose indicada seja < 100 mg/dia, sobretudo em pacientes com uso concomitante de inibidor de P2Y12 e anticoagulantes.
Algumas contraindicações: Alergia comprovada, sangramento digestivo ativo, doença hepática grave e coagulopatia.
Um inibidor de P2Y12 (clopidogrel, prasugrel ou ticagrelol) deve ser associado ao AAS em todos os pacientes. O tempo de dupla antiagregação plaquetária no IAM com supra, rotineiramente, será por pelo menos de 1 ano.
A escolha do agente deve ser feita com base na estratégia de reperfusão que será adotada a seguir:
Vai trombolisar? A escolha deve recair sobre o clopidogrel, na dose de 300 mg se < 75 anos e de 75 mg se paciente > 75 anos, fechou? Os outros agentes antiplaquetários no IAM com supra com proposta trombolítica não ganharam espaço para seu uso até o momento.
Vai para intervenção coronariana percutânea? Agora sim! Além do Clopidogrel por via oral na dose de 300-600 mg – independentemente da idade do paciente – você ainda pode administrar OU Ticagrelor 180 mg OU Prasugrel 60 mg por via oral, observando sempre as contraindicações de cada um destes.
Atualmente a preferência é pelo uso do Prasugrel ou Ticagrelor em pacientes com proposta de cateterismo terapêutico planejado. A decisão precisa ser tomada, de preferência, em conjunto com a equipe da cardiologia clínica ou intervencionista, levando em consideração a prática do serviço, custos e disponibilidade dos fármacos.
Sem terapia de reperfusão? A escolha atualmente é de individualizar o doente, e neste cenário, adicionaremos qualquer agente inibidor de P2Y12. Clopidogrel 300 mg OU Prasugrel 60 mg OU Ticagrelol 180 mg sempre por via oral como dose de ataque.
3) ANTAGONISTAS DOS RECEPTORES GP IIB/IIIA:
Essas drogas não estão amplamente disponíveis e não são indicadas de maneira rotineira no contexto de IAM com supra. Guiados pelo aspecto angiográfico durante o procedimento, carga trombótica e experiência profissional, os cardiologistas intervencionistas individualizam o paciente consideram o uso desta medicação. O abciximab, o tirofiban e o eptifibatide são exemplos dessa classe de fármacos.
4) ANTICOAGULANTES:
A hemostasia intraluminal é um processo dinâmico no IAM com supra: de um lado a formação de trombo e, de outro lado, a fibrinólise intrínseca. O objetivo da associação de antiagregantes plaquetários ao uso de anticoagulantes é potencializar a fibrinólise endógena, exógena – com uso de fibrinolíticos – ou melhorar os resultados após angioplastia coronariana.
Heparinas são fármacos indicados para todos os pacientes com IAM com supra. A escolha de qual agente usar deve ser feita também dependendo da estratégia posteriormente adotada:
Vai trombolisar? A terapia anticoagulante com heparina que é recomendada nesta situação pode ser realizada tanto com Enoxaparina, quanto com Heparina não fracionada (HNF).
A droga mais usual neste contexto é a enoxaparina.
Para pacientes com menos de 75 anos é recomendado Enoxaparina 30 mg ENDOVENOSO em bólus precedendo em 15 minutos a Enoxaparina SUBCUTÂNEA na dose de 1 mg/kg a cada 12 horas, sem ultrapassar 100 mg/dose!
Pacientes com mais de 75 anos é recomendado a omissão do bólus endovenoso e corrigir a dose para 0,75 mg/kg subcutâneo a cada 12 horas, sem exceder 75 mg/dose.
Para pacientes com clearance de creatinina < 30 mL/min: fazer correção de dose para 1 mg/kg apenas 1x ao dia, podendo ser realizado após a dose de ataque de 30 mg de enoxaparina endovenosa somente para pacientes abaixo de 75 anos de idade.
Uma opção razoável é com HNF 60 a 70 UI/kg (ataque) por via endovenosa, máximo de 5.000 UI, seguida por infusão contínua de 12 a 15 UI/ kg/hora, máximo inicial de 1.000 UI/hora, durante período mínimo de 48 horas para aqueles pacientes nos quais a intervenção coronariana é possível ou provável após a terapia fibrinolítica. Manter TTPa de 1,5 a 2,5 vezes o valor de controle.
Vai para intervenção coronariana percutânea? Aqui é mais fácil! Geralmente a HNF é iniciada pelo cardiologista intervencionista durante o procedimento percutâneo. Entrar em contato com o especialista antes do procedimento e definir sobre o uso de anticoagulantes é sempre uma boa opção.
Sem terapia de reperfusão? A HNF ou a Enoxaparina podem ser igualmente úteis, a depender da escolha de rotina de cada serviço, em doses semelhantes as comentadas nos pacientes que serão submetidos à trombólise.
5) NITRATOS:
É indicado principalmente para alívio sintomático da dor, quando o IAM sem supra está associado à congestão pulmonar (p. ex killip III) ou à hipertensão arterial. Dinitrato de isossorbida – 5 mg SUBLINGUAL – em até 3 doses administradas com intervalo de pelo menos 5 minutos.
Nitroglicerina – Tridil® – iniciado na vazão de 10 mcg/min – após infusão ser preparada, pode ser administrado em substituição à estratégia sublingual. É importante que você fique sempre ao lado do paciente, observando a tolerância desta estratégia, pressão arterial e resposta terapêutica.
As principais contraindicações são: Hipotensão; uso de sildenafil nas últimas 24 horas ou tadalafil nas últimas 48 horas; infarto de VD e estenose aórtica grave.
6) MORFINA:
Morfina à Gente, vamos lá: para não errar!
A morfina no IAM com supra de ST é indicado de rotina? NÃO! Presta bem atenção: NÃO! Atualmente muitos resultados contra o uso rotineiro desta medicação têm sido recorrentes na literatura, por vários motivos. Deve ser reservado para pacientes com níveis importantes de dor, que sejam refratários ao uso de nitratos, e na ausência de contra-indicações, na dose inicial de 2-4 mg, com incrementos graduais.
Não é bom que o paciente permaneça com dor no IAM com supra, por aumentar pressão arterial, frequência cardíaca, ansiedade e ser desconfortável ao paciente. Todos esses fatores de consumo de miocárdio devem ser controlados.
Vamos combinar: Anti-inflamatórios não devem ser administrados. Precisam ser descontinuados em pacientes que fazem uso crônico dessas medicações.
7) FIBRINOLÍTICOS:
Terapia de reperfusão química foi um grande avanço no tratamento da síndrome coronariana aguda com supra de segmento ST. Não há benefício do uso de trombolítico após 12 horas do início dos sintomas no IAM com supra.
No caso da fibrinólise, é considerado adequado um tempo porta-agulha inferior a 30 minutos, medido a partir do primeiro contato médico até o início da infusão do agente fibrinolítico.
Aqui darei maior atenção aos agentes fibrinolíticos mais usados no IAM com supra:
Alteplase (rt-PA): 15 mg por via endovenosa em bólus, seguidos de 0,75 mg/ kg em 30 minutos (máximo 50 mg), seguidos de 0,50 mg/kg em 60 minutos (máximo 35 mg) A dose total não deve exceder 100 mg.
Tenecteplase (TNK-PA): Dose única em bólus ajustada para o peso:
30 mg se < 60 kg; 35 mg se entre 60 – 70 kg; 40 mg se entre 70 – 80 kg; 45 mg se entre 80 – 90 kg; 50 mg se > 90 kg. Em pacientes acima de 75 anos, deve-se considerar o uso de metade da dose calculada de acordo com o peso.
São consideradas contraindicações absolutas pela Sociedade Brasileira de Cardiologia (SBC) para o uso dos fibrinolíticos: história de hemorragia intracraniana prévia; AVC isquêmico nos últimos 3 meses; neoplasia ou malformação vascular do sistema nervoso central; traumatismo craniano ou facial significativo nos últimos 3 meses; sangramento ativo ou diátese hemorrágica (exceto menstruação); e suspeita de dissecção aguda de aorta.
Critérios de reperfusão devem ser pesquisados após 1 hora da trombólise: Observe se o supra de ST regrediu > 50% comparado ao ECG pré fibrinólise; observe se houve melhora significativa da dor; monitorize e procure documentar arritmias de reperfusão e se houve pico precoce de troponina!
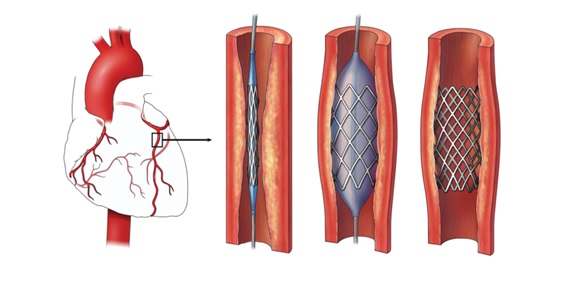
8) ANGIOPLASTIA CORONARIANA
Vamos abrir o vaso “na marra?”
A angioplastia coronariana com implante de stent como terapia de reperfusão na fase aguda do IAM com supra foi demonstrada em estudos randomizados e metanálises, e hoje é, sem dúvida, a melhor estratégia de tratamento aqui!
Mas… Qual é a recomendação quanto a essa melhor estratégia no IAM com supra? Sabemos que não temos centros com hemodinâmicas em todos os hospitais… como iremos agir e quais são as recomendações da SBC?
Para a angioplastia primária, considera-se adequado o tempo previsto porta-balão, iniciado no primeiro contato com a equipe médica até a restauração do fluxo coronariano, de até 90 minutos para pacientes que procurem hospitais com disponibilidade de serviços de hemodinâmica e de até 120 minutos nos casos em que será necessária a transferência para outro hospital.
Deu pra pegar todos esses conceitos?
Beta bloqueadores, estatinas, IECA/BRA, espironolactona… são drogas que podem ser iniciadas assim que o paciente ganhar estabilidade, sem presença de preditores de risco para choque cardiogênico, sempre atentando às contra-indicações e tolerabilidade, caso a caso.
Não é fácil e são muitos detalhes. Desejo a vocês ótimos estudos e um bom preparo aqui neste cenário, fechou? Estamos aqui para ajudar a todos vocês.
Pra quem quer acumular mais conhecimento ainda sobre a área, o PSMedway, nosso curso de Medicina de Emergência, pode ser uma boa opção. Lá, vamos te mostrar exatamente como é a atuação médica dentro da Sala de Emergência! Inscreva-se já e aproveite o conteúdo do curso por 7 dias gratuitos! Assim, você turbina seus conhecimentos e aproveita para mandar bem no plantão.
Aliás, fica aqui mais uma sugestão: temos um material que pode te ajudar com isso, que é o nosso Guia de Prescrições. Com ele, você vai estar muito mais preparado para atuar em qualquer sala de emergência do Brasil.
Até mais!

Dhiego Campostrini
Nascido em 1990. Médico graduado em 2014. Formado em Clínica Médica pelo Hospital Santa Marcelina-SP. Residência em Cardiologia da UNIFESP-EPM. Ex-preceptor, médico concursado do Hospital do Servidor Público Municipal - SP. Apaixonado por aprender e ensinar; fascinado pela Medicina.
Você também pode gostar







