Raio-X na tuberculose: como identificar achados suspeitos?
E aí, galera! Todos nós sabemos que a tuberculose é uma doença pulmonar de extrema importância para a saúde pública mundial pela sua alta prevalência, especialmente em pacientes imunocomprometidos e nos grupos de risco. Então, para a minha estreia aqui no blog na seção da Radiologia, eu resolvi falar sobre raio-X na tuberculose e o que todo médico precisa saber identificar ao avaliar uma radiografia de tórax de um paciente suspeito para essa doença, assim como ao acompanhá-lo após o tratamento.
Nesse artigo, vamos começar falando da tuberculose em geral, suas características principais e os fatores de risco mais comumente associados. A seguir, falaremos dos achados radiográficos mais associados às principais formas de doença. Por fim, deixarei um extra sobre o que podemos encontrar em um raio-X de um paciente já tratado e como não confundir com uma doença ativa.
Antes de seguirmos: sabia que você pode ganhar 30 dias de acesso grátis ao nosso novo Curso de Radiologia? Basta se inscrever AQUI! Mas atenção: esta oferta só será válida até o dia 14/09 às 19h00. É sua chance de ganhar segurança para ir da interpretação dos exames de imagem à conduta clínica! Inscreva-se já clicando AQUI!
Agora que o recado está dado, preparados para aprender mais sobre raio-x na tuberculose? Então vamos começar!
Características gerais
A tuberculose é causada pela Mycobacterium tuberculosis, transmitida por meio de aerossóis, gotículas de 1 a 5 μm de diâmetro que podem ficar suspensas no ar durante horas, de pacientes contaminados ao tossir, espirrar ou falar.
Os sintomas mais comuns são tosse produtiva prolongada, febre vespertina, hemoptise, sudorese noturna e perda de peso. Grande parte dos indivíduos, ao entrar em contato com a micobactéria, não irá apresentar a doença ativamente; isso depende de certos fatores, como o grau de infectividade da fonte, o ambiente e a duração da exposição, além do estado imune da pessoa exposta.
Fatores de risco
Os aspectos acima determinam dois tipos de fatores de risco que aumentam a probabilidade de ter a doença: aqueles que aumentam o risco de exposição à tuberculose e aqueles que aumentam o risco de ter a doença ativa após serem expostos ao microrganismo.
No primeiro grupo, encontramos os indivíduos que tem poucas condições socioeconômicas, usuários de drogas intravenosas, pessoas que vivem ou trabalham em locais de alto risco (casas de repouso, abrigos, presídios) e profissionais de saúde.
Já no segundo grupo, temos as crianças abaixo de 5 anos de idade, usuário de drogas intravenosas, infecção recente pela micobactéria ou conversão nos últimos 2 anos e imunodeficiências (HIV, transplantados e uso de drogas imunossupressoras).
Outras condições que podem aumentar o risco de doença ativa incluem diabetes mellitus, silicose, doença renal crônica, baixo peso, gastrectomia e desvio jejunoileal prévio, abuso de álcool e tabaco e certas neoplasias malignas (leucemia, carcinoma de cabeça e pescoço e carcinoma pulmonar).
Resposta imune
Nesse sentido, a resposta imune tem importantes implicações na clínica e na aparência radiológica da tuberculose, subdividindo a doença em três categorias: tuberculose primária (ou primoinfecção), tuberculose latente e tuberculose pós-primária (ou reativação).
A tuberculose primária ocorre em cerca de 5% dos casos, em pacientes que até então não tinham sido expostos ao M. tuberculosis e nos quais o sistema imune não consegue controlar a infecção inicial, com a doença se instalando dentro dos primeiros 2 anos. É mais comumente associado às crianças menores de 5 anos de idade.
A tuberculose latente aparece na grande parte dos casos, cerca de 90%, em pacientes com o sistema imune eficiente, que impede a multiplicação do microrganismo após a exposição inicial. Esses indivíduos são assintomáticos, não contagiosos e não desenvolvem a doença ativa, só descobrindo a exposição ao bacilo da tuberculose por conta da positividade em testes tuberculínicos (ex.: PPD). No entanto, esses casos podem evoluir para a tuberculose pós-primária, como veremos a seguir.
Em outros 5% dos casos, na tuberculose pós-primária, o sistema imune consegue impedir a infecção inicialmente; no entanto, micobactérias viáveis ficam adormecidas dentro do organismo e são reativadas tempos depois, causando a doença em um segundo momento. Esse quadro é mais característico dos adultos, especialmente os do grupo de risco. Também é o que mais vemos na típica tuberculose pulmonar.
Achados no raio-X
Para começar, se você tem dificuldades interpretando raio-x de tórax e abdome, sugiro dar uma olhada no nosso e-book gratuito ABC da radiologia: raio-x de tórax e abdome. Lá nós te damos um passo a passo para a interpretação de radiografia simples de tórax e abdome, ideal para você dar o pontapé inicial nos seus estudos sobre o raio-x e ficar por dentro deste que segue sendo o método de imagem mais disponível nos serviços no Brasil!
Mas agora vamos dar uma olhada nos principais achados no raio-x quando o assunto é tuberculose!
Tuberculose primária
No raio-x, a tuberculose primária tem como achado principal a linfonodomegalia mediastinal e hilar, sendo representada por um alargamento mediastinal e aumento dos hilos pulmonares. Também é comum encontrarmos consolidações, opacidades homogêneas ou algodonosas, de distribuição unifocal, segmentar ou lobar, mais comum em lobos médios e inferiores (figura 1).
A associação de uma consolidação parenquimatosa com a linfadenopatia é chamada de complexo de Ghon (figura 2). Quando há somente a lesão pulmonar, denominamos de nódulo de Ghon. Achados menos comuns são o padrão miliar, especialmente em indivíduos não vacinados com BCG (figura 3), o derrame pleural (figura 4) e o edema pulmonar, caracterizado pela presença das linhas B de Kerley.


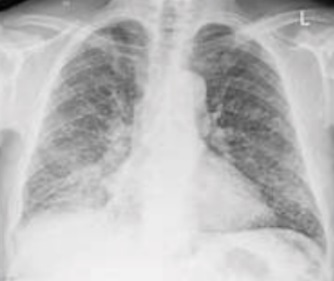

Tuberculose latente
Como vimos na tuberculose primária, a associação mais comum de achados radiográficos é a linfonodomegalia mediastinal e/ou hilar, com a consolidação do parênquima pulmonar, chamada de complexo de Ghon. Em pacientes com o sistema imune eficiente, que consegue combater o bacilo após a exposição inicial, essa lesão pode se calcificar, tornando-se o complexo de Ranke (figura 5).
Normalmente, é a única manifestação radiográfica que demonstra o contato prévio do indivíduo com o bacilo. Na grande parte dos casos, no entanto, nenhuma alteração no raio-X será encontrada, pois o corpo consegue curar-se da infecção sem deixar sequelas.

Tuberculose pós-primária
Quando o sistema imune consegue evitar uma tuberculose primária, porém não é forte o suficiente para acabar com a infecção completamente, alguns bacilos podem permanecer viáveis no material necrótico durante anos e têm a capacidade de originar reativação endógena caso haja alguma mudança no organismo. Nesses casos, pode haver uma extensa variedade de apresentações radiográficas.
As mais comuns são as opacidades focais, consolidações e cavitações, mais comumente localizadas nos segmentos posteriores dos lobos superiores e nos segmentos superiores dos lobos inferiores (figura 5 e 6). Ou seja, diferente da tuberculose primária, em que o acometimento ocorre mais nos lobos médios e inferiores, na tuberculose pós-primária, vemos uma predileção para as regiões mais apicais dos pulmões.
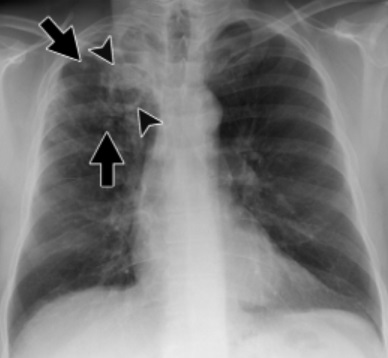
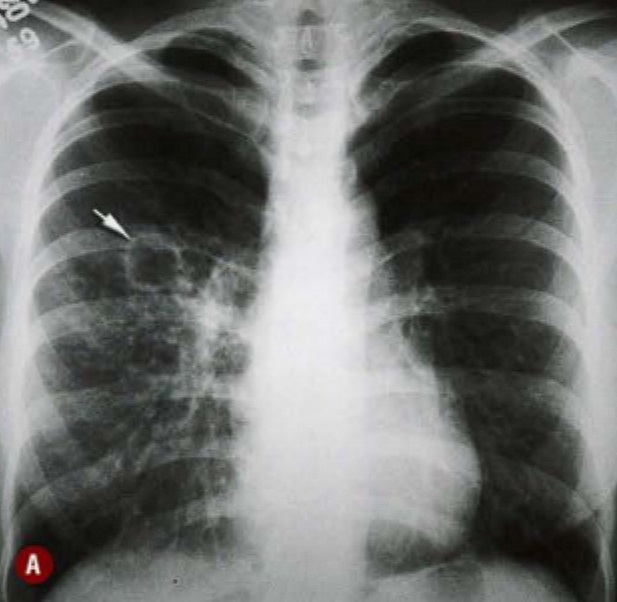
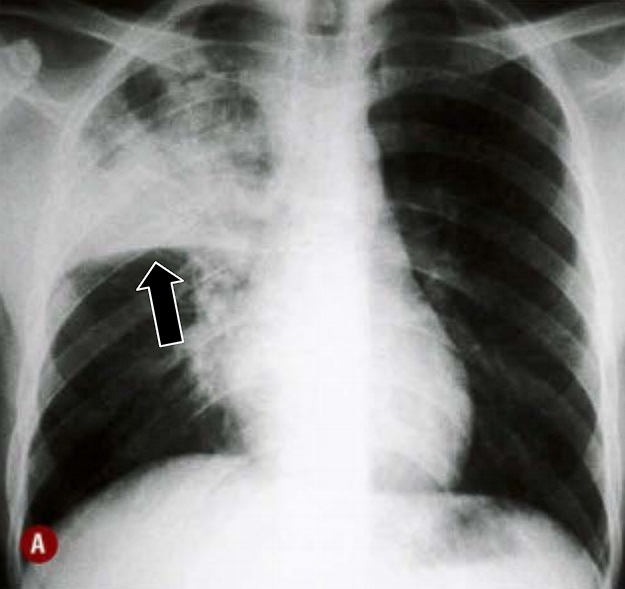
Fonte: CBR – Tórax, 1ª edição, página 261.
Sequelas pulmonares da tuberculose
Mesmo após o tratamento completo, sem evidências clínicas e laboratoriais da tuberculose, podemos encontrar sequelas radiográficas da infecção, muitas delas representadas por fibrose pulmonar. O importante é que essas lesões devem permanecer estáveis ao longo do tempo. Caso haja alguma mudança de aparência ou o paciente volte a apresentar sintomas, deve-se suspeitar de reativação ou nova infecção tuberculosa.
Entre elas, podemos observar cicatrizes fibrocalcificadas ou fibronodulares, com distorção do parênquima (figura 9) e atelectasia (figura 10), bronquiectasias de tração, impactação mucoide, espessamento pleural e calcificação pleural.


Como você percebeu, estar com seus conhecimentos em interpretação de radiografia do tórax em dia vai ser fundamental aqui e no seu dia a dia como um todo. Então, para finalizar, deixo como dica o nosso curso grátis de Radiografia do Tórax, por meio de uma abordagem prática, baseada em casos clínicos corriqueiros, aulas ministradas por radiologistas, correlações dos casos mais difíceis com a tomografia computadorizada e vários outros recursos, você vai ter muito mais segurança e autonomia para interpretar radiografias de tórax! Clique AQUI e faça já sua inscrição.
Concluindo…
Os métodos de imagem são importantes para o diagnóstico e manejo da tuberculose, mas devemos sempre considerar o contexto clínico-laboratorial do paciente. Se você quiser revisar mais sobre o tema, dê uma olhada nos nossos artigos Você sabe quais são os principais sintomas de tuberculose? e Tuberculose: como fechar o diagnóstico?. E se quiser explorar mais o assunto tuberculose, veja os nossos artigos Tuberculose ganglionar: o que é, sintoma e tratamento e Tuberculose miliar: da epidemiologia ao tratamento.
Você já conhece o PSMedway? Se não, chegou a hora de conhecer! Esse é o nosso curso de Medicina de Emergência, que oferece uma abordagem prática das patologias na emergência. Ao final do aprendizado, há um certificado de conclusão para comprovar que você está pronto para enfrentar qualquer plantão.
E aí, curtiu essa proposta? Então, fique sabendo que agora você pode aproveitar 7 dias grátis do conteúdo do curso. É isso mesmo: é uma semana totalmente gratuita pra aprimorar seus conhecimentos e arrasar no plantão! Demais, certo? Inscreva-se já e não perca essa oportunidade!
{ “@context”: “https://schema.org”, “@type”: “VideoObject”, “name”: “Imagem da Prova: Radiografia Contrastada | Radiografia”, “description”: “Você piscou e Luísa Leitão voltou com mais um caso de Radiografia a ser diagnosticado. ;)”, “thumbnailUrl”: “https://i3.ytimg.com/vi/BBxUGD8q6eE/maxresdefault.jpg”, “uploadDate”: “2023-04-13T12:00:00+00:00”, “duration”: “PT4M25S”, “contentUrl”: “https://www.youtube.com/watch?v=BBxUGD8q6eE”, “embedUrl”: “https://www.youtube.com/embed/BBxUGD8q6eE?si=gKTCQR_vHzUPHms3”, “publisher”: { “@type”: “Organization”, “name”: “Medway”, “logo”: { “@type”: “ImageObject”, “url”: “https://site-medway.s3.sa-east-1.amazonaws.com/wp-content/uploads/sites/5/2024/11/05114633/logo-medway-colorido-e1730818006418.png” } } }
Carolina Caracas
Cearense de nascença e carioca de coração. Formada pela Universidade Federal do Estado do Rio de Janeiro (UNIRIO) em 2020, hoje é residente de Radiologia e Diagnóstico por Imagem da Universidade Federal de São Paulo (EPM/UNIFESP). Fanática por quebra-cabeças, desafios e mistérios e apaixonada por Medicina, encontrou na Radiologia a maneira de trabalhar com isso todos os dias.
Você também pode gostar